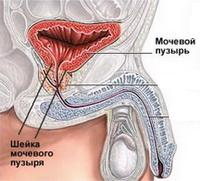
Обычно он появляется наряду с уретритом (воспалением мочеиспускательного канала). Мочевой пузырь мешковидный орган, в котором накапливается моча, продуцируемая почками. В него впадают два мочеточника, по которым моча поступает из почек, а по мочеиспускательному каналу моча из мочевого пузыря выводится из организма наружу.
Для точной диагностики врачу понадобится анализ вашей мочи. Этот анализ делается для подтверждения диагноза и для определения разновидности бактерии-возбудителя (чтобы выписать наиболее подходящий антибиотик).
Промойте кончик полового члена или влагалище тёплой водой (или же вас могут попросить протереть данную область дезинфицирующим веществом).
Женщинам следует подмываться сначала спереди, а потом сзади.
Небольшое количество мочи слейте в туалет, прервитесь, затем небольшим количеством мочи наполните баночку для анализа (около четырёх чайных ложек), прервитесь вновь, а потом слейте остальное в туалет. Вы должны собрать среднюю порцию мочи. Не прикасайтесь к баночке для анализа изнутри.
Обычно причиной возникновения цистита являются попавшие в мочевой пузырь через мочеиспускательный канал бактерии. Наиболее часто возбудителем оказывается Escherichia coli (кишечная палочка), в норме обнаруживаемая в прямой кишке, хотя и другие бактерии или заболевания также могут быть причиной цистита.
Исходя из анатомического строения тела, женщины и девочки более подвержены циститу, чем мужчины. У женщин мочеиспускательный канал короче и расположен ближе к анальному отверстию, соответственно, инфекции легче проникнуть в мочевой пузырь.
Другой причиной цистита может быть воспаление мочеиспускательного канала после полового акта. Это вызывается продолжительным трением отверстия мочеиспускательного канала, которое может происходить в ходе полового акта. Обычно симптомы развиваются в течение 12 часов после полового акта.
Симптомы цистита могут также вызываться раздражением наружного отверстия мочеиспускательного канала. У некоторых людей, например, существует аллергия на вагинальные дезодоранты, парфюмерное мыло и тальк, даже на цветную туалетную бумагу.
Иногда циститом заболевают дети. В некоторых случаях это вызывается анатомическими отклонениями, когда моча забрасывается обратно в мочеточники, и поток мочи через выделительную систему нарушается. Ребёнку с симптомами цистита необходим врачебный осмотр.
Пожилые люди или инвалиды, которым сложно передвигаться, также могут страдать циститом. Причина этого не до конца опорожняемый мочевой пузырь или редкое мочеиспускание.
Дети и взрослые, которые слишком долго терпят перед актом мочеиспускания, наиболее склонны к циститу. В редких случаях цистит может быть обусловлен опухолью.
У взрослых людей цистит обычно вызывает частое и болезненное мочеиспускание. Характер боли описывается как чувство жжения. Моча может сильно пахнуть, быть мутной и с кровью. При этом может ухудшаться самочувствие и ощущаться постоянная боль в области поясницы.
У пожилых и детей симптомы часто не столь очевидны. Единственными симптомами вполне могут являться лихорадка, боли в животе, тошнота.
Пейте не менее 10-14 стаканов жидкости в день. Пейте поменьше чая, полностью исключите кофе и спиртные напитки. Эти напитки вызывают раздражение мочевого пузыря.
Ограничьте потребление пищи, содержащей высокий уровень кальция (только на время лечения). К таким продуктам относится молоко, сыр и йогурт.
Для облегчения боли кладите себе между ног, на живот или на спину тёплый предмет, например, бутылку с тёплой водой или мешочек с подогретым пшеном.
Каждые три часа выпивайте стакан воды, в котором растворена ложка соды. Это понижает кислотность мочи и избавляет от жжения.
К сожалению, цистит может вызывать очень серьёзные осложнения, инфекция может восходящим путем распространиться на почки.
Необходимо срочно обратиться к врачу, если:
- симптомы в течение дня не проходят (т.к. инфекция может распространиться на почки);
- есть лихорадка, боль в нижней части спины, кровь в моче;
- эти симптомы возникают в ходе беременности (беременные женщины больше подвержены инфекции почек);
- заболевание рецидивирует;
- заболевание появляется при смене половых партнёров;
- заболевание проявилось у ребёнка или у мужчины.
Если вы страдаете повторяющими инфекциями мочевыводящих путей, вам стоит обратиться к урологу. Принимайте прописанные лекарства (обычно это антибиотики и обезболивающие) строго по указанию врача. Не прерывайте курс лечения.
Вам могут понадобиться анализы для проверки состояния мочевого пузыря, мочеиспускательного канала и почек. Врач назначит соответствующее лечение. В некоторых случаях может понадобиться хирургическое вмешательство.
Опорожняйте мочевой пузырь так часто, как вам это требуется. Это особенно важно, т.к. сдерживание мочеиспускания одна из основных причин цистита.
Пейте не меньше 8 стаканов жидкости в день.
Мойтесь хотя бы раз в день. После мочеиспускания женщинам следует подмываться сначала спереди, потом сзади, чтобы снизить вероятность попадания бактерий из области анального отверстия в мочеиспускательный канал.
Предпочитайте хлопчатобумажное нижнее бельё синтетическому и старайтесь не носить обтягивающие брюки.
Если цистит повторяется (рецидивирует), вам стоит заменить приём ванны на душ. Обычный душ или биде намного упрощают подмывание.
После полового акта совершите мочеиспускание. При этом бактерии, попавшие на отверстие мочеиспускательного канала, вымоются до того, как они начнут размножаться.
источник
Цистит – воспаление стенок мочевого пузыря. Характеризуется учащенным (каждые 15-20 минут), резко болезненным мочеиспусканием малыми порциями, иногда с примесью крови, субфебрильная температура тела. Возможны переход заболевания в хроническую форму, восхождение инфекции и развитие воспалительного процесса в почках, при нисхождении – в уретре. В диагностике цистита урологу помогают данные анализа мочи и результаты УЗИ мочевого пузыря. Для определения этиологии цистита проводится бактериальный посев мочи и мазка из уретры. Терапия цистита подразумевает в первую очередь эффективное медикаментозное воздействие на вызвавших его инфекционных агентов.
Цистит – воспаление слизистой оболочки мочевого пузыря. В большинстве случаев цистит имеет инфекционную природу. Заболевание широко распространено, поражает представителей слабого и сильного пола, но чаще встречается у женщин в силу некоторых анатомических особенностей строения женского организма.
Женская уретра (мочеиспускательный канал) шире и короче мужской, поэтому возбудителям инфекции проще проникнуть в мочевой пузырь. Это обуславливает более частую встречаемость цистита у женщин. Чаще всего циститом заболевают женщины детородного возраста. Нередки случаи, когда цистит развивается у одной женщины неоднократно, существенно ухудшая качество ее жизни.
Как правило, цистит вызывается представителями условно-патогенной флоры – кишечной палочкой, стрептококками, стафилококками и т. д. Иногда цистит возникает из-за инфицирования возбудителями заболеваний, передающихся половым путем, – микоплазмой и уреаплазмой.
Самым характерным симптомом цистита является болезненное мочеиспускание, сопровождающееся остаточными ощущениями жжения и рези. Кроме того, больных циститом беспокоят боли в нижней части живота и ощущение неполного опорожнения мочевого пузыря. Иногда при цистите развивается недержание мочи, появляющееся при сильном желании помочиться.
Моча при цистите может становиться мутной или приобретать красноватый оттенок вследствие примеси красных кровяных телец. Температура иногда повышается до 37,5 градусов. Подъем температуры при цистите может сигнализировать о возможном заболевании почек, поэтому в таких случаях необходимо срочно обращаться за квалифицированной медицинской помощью .
Острый цистит является одним из наиболее распространенных урологических заболеваний. Чаще всего встречается неосложненный цистит, при котором микробы поражают только слизистую оболочку, не затрагивая подслизистый слой. По данным отечественных исследований в области урологии в России острым циститом каждый год заболевает от 26 до 36 млн. человек. При этом показатели заболеваемости среди женщин составляют 500-700 эпизодов на 1000, тогда как среди мужчин в возрасте от 21 до 50 лет аналогичный показатель равен всего 6-8 случаев на 1000.
Девочки болеют циститом в три раза чаще мальчиков. Заболевание крайне редко обнаруживается у новорожденных и детей в возрасте до 1 года и более распространено среди детей в возрасте 1-3 и 13-15 лет. Чаще всего цистит встречается у детей в возрасте от 4 до 12 лет.
Хронический цистит также относится к числу широко распространенных урологических заболеваний. По данным исследований, хроническим циститом страдает от 11 до 21% населения. Значительный разброс данных обусловлен различным подходом к определению хронического цистита. Одни авторы исследований считают, что диагноз «хронический цистит» следует ставить, если частота обострений составляет 2 раза в год и более, другие частоту обострений не конкретизируют.
Вряд ли найдется женщина, которая захочет, чтобы удовольствие от теплых летних дней было омрачено такой неприятной болезнью, как цистит. Между тем, в летний период, особенно – если женщина уезжает далеко от дома и попадает в непривычную обстановку, существует немало причин для возникновения цистита.
Наиболее распространенные причины возникновения цистита в теплое время года:
- проживание на новом месте во время отпуска, вызывающее проблемы при соблюдении правил гигиены;
- переохлаждение организма, возникающее вследствие продолжительного купания в холодной воде;
- нарушение обычного режима мочеиспускания, связанное с перелетом, переездом или нахождением на новом месте (в таких условиях женщине нередко приходится долго терпеть, дожидаясь удобного случая);
- резкое изменение климата, негативно влияющее на иммунитет.
Дополнительным фактором риска развития цистита иногда становится повышение половой активности на фоне перечисленных условий, неблагоприятных для женского организма.
Если ваш отпуск все же омрачило возникновение такого неприятного заболевания, как цистит, необходимо срочно обратиться к урологу. Для уточнения диагноза необходимо будет пройти УЗИ мочевого пузыря и сдать анализ мочи. Современные антибактериальные препараты эффективно воздействуют на возбудителей цистита, позволяют ускорить выздоровление и предотвратить переход острого цистита в хронический.
В отличие от препаратов предыдущих поколений, которые влияли на весь организм, современные антибиотики, применяемые для лечения цистита, избирательно действуют на воспаленные ткани мочевого пузыря, практически не оказывая влияния на другие органы и системы. Концентрация лекарств достигает максимальных величин только в моче и воспаленной слизистой оболочке мочевого пузыря. Это позволяет минимизировать токсикологическую нагрузку на организм при лечении цистита и увеличить эффективность препаратов.
Из лекарств, применяемых для лечения цистита, необходимо отметить фосфомицин, который, наряду с высокой избирательностью действия и минимальной токсикологической нагрузкой на организм, обладает еще одним замечательным качеством. Этот препарат не вызывает фототоксичности.
Фототоксичность – неприятный побочный эффект, вызываемый многими препаратами для лечения цистита. Проявляется в повышенной чувствительности к солнечным лучам, появлении покраснения и ожогов даже при воздействии ультрафиолетовых лучей небольшой интенсивности. Развивается из-за наличия в препаратах веществ, обладающих свойствами фотосенсибилизаторов и фотореактивов. Такие вещества приводят к появлению в коже большого количества свободных радикалов, что, в свою очередь, вызывает разрушение клеток кожи, воспаление и ожоги.
В отличие от других препаратов для лечения цистита, фосфомицин не вызывает фототоксичности, а, значит – принимать его можно, не нарушая запланированный режим пляжного отдыха. К преимуществам фосфомицина также можно отнести практически полное отсутствие побочных эффектов, что делает возможным безопасное и эффективное лечение цистита у детей и беременных женщин. При остром неосложненном цистите достаточно однократного приема фосфомицина, а, значит — не нужно носить с собой таблетки и отвлекаться на лечение во время отпуска. фосфомицин хорошо справляется с хроническими и осложненными формами цистита, но в этих случаях его принимают по более сложной схеме.
Цистит может развиться на любом сроке беременности. Вероятность развития цистита увеличивается вследствие смещения внутренних органов, на которые давит увеличивающаяся матка, изменения гормонального фона и гемодинамики. Воздействие этих факторов становится причиной неполного опорожнения мочевого пузыря, а остатки мочи в мочевом пузыре служат благоприятной средой для развития бактерий.
При первых признаках цистита беременная женщина должна пройти внеочередную консультацию гинеколога, который осуществляет ведение беременности, и рассказать ему о появившихся симптомах. В случае необходимости врач выдаст пациентке направление к урологу.
Цистит может развиться у ребенка любого возраста, однако, для девочек дошкольного и школьного возраста риск возникновения заболевания увеличивается в 5-6 раз. Основными причинами частого развития цистита у детей данной группы является целый ряд факторов. Яичники девочек еще не начали продуцировать эстрогены, барьерные свойства слизистых невысоки, а широкая и короткая уретра позволяет патогенным микроорганизмам легко попадать в полость мочевого пузыря.
Вероятность развития цистита увеличивается при возникновении других заболеваний вследствие снижения иммунитета и формирования благоприятных условий для размножения болезнетворных микробов в мочеиспускательном канале. Основным способом профилактики цистита у девочек является тщательное соблюдение правил гигиены.
У 70-95% пациентов, страдающих острым циститом, причиной развития заболевания становится кишечная палочка (E .coli), у 5-20% больных обнаруживают стафилококк (Staphylococcus saprophyticus), а у остальных в качестве возбудителя цистита выступает протей (Proteus mirabilis) или клебсиелла (Klebsiella spp). Обычно цистит вызывается представителями условно-патогенной флоры. При развитии цистита вследствие инструментальных или оперативных вмешательств причиной возникновения заболевания часто становятся грамотрицательные бактерии. Проведенные исследования подтверждают, что возбудителями цистита могут быть не только бактерии, но и вирусы, микоплазмы, трихомонады, хламидии и различные грибки.
Широкая распространенность цистита у женщин обусловлена как малой длиной и широким просветом мочеиспускательного канала, так и его расположением относительно других органов. Женская уретра, в отличие от мужской, находится близко к заднему проходу. Анатомические особенности и топография женского тела способствуют проникновению болезнетворных микроорганизмов в мочеиспускательный канал, их миграции до мочевого пузыря и развитию цистита.
У мужчин цистит развивается редко. Причиной возникновения цистита у мужчин обычно становится воспаление уретры, предстательной железы, придатков яичек и семенных пузырьков. Иногда инфицирование мочеиспускательного канала происходит вследствие катетеризации мочевого пузыря у женщин и у мужчин.
Риск возникновения цистита увеличивается при проведении катетеризации мочевого пузыря у мужчин, страдающих аденомой простаты, одним из симптомов которой является постоянная задержка мочи. Опасность развития цистита возрастает и при введении катетера беременной или недавно родившей женщине, что обусловлено снижением тонуса мочевыводящих путей.
Быстрое излечение цистита и полное восстановление слизистой оболочки мочевого пузыря возможно при своевременном начале лечения и использовании препаратов достаточной эффективности. Следует подчеркнуть, что шансы на полное избавление от цистита возрастают при своевременной постановке диагноза и применении препаратов, которые губительно воздействуют на возбудителей инфекции. Позднее начало лечения и назначение лекарств, которые лишь устраняют симптомы цистита, не влияя на патогенную среду, может привести к переходу острого цистита в хронический.
Главная задача, стоящая перед врачом, который лечит цистит, – уничтожение болезнетворных микроорганизмов, проникших в мочевой пузырь и вызвавших воспаление слизистой. Выбор препаратов для проведения антибактериальной терапии цистита определяется такими параметрами, как длительность заболевания и степень выраженности симптомов. Кроме того, при подборе медикаментов учитываются возможные побочные эффекты, всасываемость препарата, способ и скорость его выведения, наличие сопутствующих заболеваний и т. д.
Эффективность препарата при лечении цистита определяется способностью этого препарата воздействовать на те или иные микроорганизмы. Следует помнить, что болезнетворные бактерии приспосабливаются и становятся нечувствительными к антибиотикам. Несколько десятков лет назад для лечения цистита успешно применяли сульфаметоксазол + триметоприм, ампициллин, нитроксалин и пипемидин. Однако, со временем основной возбудитель цистита (кишечная палочка) стал устойчив к воздействию этих медикаментов. Кроме того, препараты для лечения цистита, относящиеся к предыдущему поколению антибиотиков, обладали достаточно высоким уровнем токсичности и вызывали различные побочные эффекты.
При выборе препарата для лечения цистита следует учитывать и стоимость лечения, которая определяется не только стоимостью одной таблетки, но и реальной эффективностью антибиотика, длительностью приема и возможным риском для здоровья пациента. Сегодня существуют доступные препараты для лечения цистита, избирательно воздействующие на возбудителей заболевания. Попадая в организм, лекарство концентрируется в мочевом пузыре, что позволяет увеличить его эффективность. Кроме того, использование антибиотиков последнего поколения обеспечивает сокращение сроков лечения цистита, уменьшает вероятность возникновения побочных эффектов и снижает риск для организма пациента.
Один из современных препаратов для лечения цистита – фосфомицин. Лекарство достигает максимальной концентрации в моче, позволяет существенно сократить продолжительность лечения. Низкая вероятность возникновения побочных эффектов и их слабая выраженность дает возможность использовать препарат при лечении цистита у беременных женщин и детей. Отсутствие фототоксичности (повышения чувствительности кожи к солнечным лучам, вызываемое многими препаратами для лечения цистита) позволяет применять фосфомицин для лечения цистита даже в солнечный летний период. При возникновении острого цистита достаточно однократного приема фосфомицина. При лечении хронического цистита возможно увеличение дозы до двух пакетиков препарата, которые необходимо принимать один раз в день.
Принимая фосфомицин, не стоит забывать и о других способах лечения цистита. Следует исключить из рациона жирную и острую пищу, увеличить прием жидкости и избегать переохлаждений. Хорошо помогает при цистите теплая грелка, помещаемая на нижнюю часть живота. Возможно комплексное лечение цистита в применением ионофореза, УВЧ или индуктотермии. Не нужно забывать, что при наличии определенных гинекологических заболеваний физиолечение и тепловые процедуры противопоказаны.
источник
Цистит — довольно распространенное заболевание, с которым часто имеют дело врачи. Кстати, согласно статистическим исследованиям представительницы прекрасного пола более подвержены этому недугу. Вполне естественным является вопрос о том, от чего бывает цистит у женщин и какими факторами может быть спровоцирована болезнь. А еще пациенток интересуют методы диагностики и лечения, предлагаемые современной медициной.
Прежде чем рассматривать вопрос о том, почему часто бывает цистит у женщин, стоит разобраться с тем, что же представляет собой это заболевание. Циститом называют болезнь, которая сопровождается воспалительным процессом в стенках мочевого пузыря.
Считается, что это своего рода «женский недуг». Естественно, и мужчины подвержены подобного рода заболеваниям, но 80% пациентов с данным диагнозом — именно представительницы прекрасного пола в возрасте от 20 до 40 лет. От чего бывает цистит у женщин и почему они столь подвержены заболеванию? Здесь имеют значение особенности женской анатомии, ведь задний проход и влагалище расположены очень близко к мочеиспускательному каналу, да и сам канал более широкий и не такой длинный, как у мужчин, из-за чего инфекция извне в мочеполовые органы проникает гораздо чаще.
С подобным диагнозом сталкиваются многие пациентки. Но прежде чем рассматривать способы лечения, стоит узнать, от чего бывает цистит у женщин. В большинстве случаев воспаление развивается на фоне активности бактериальной инфекции. Патогенные микроорганизмы могут попадать в ткани половой системы из внешней среды, а могут распространяться из других очагов воспаления.
На самом деле существует огромное количество факторов, способных спровоцировать воспалительный процесс в мочевом пузыре:
- Ранее перенесенные инфекционные заболевания с хроническим или острым течением. Это может быть сальпингит, пиелонефрит, уретрит, аднексит, венерические болезни.
- Анатомические особенности мочеполовой системы женщины, например, стриктуры.
- Онкологические недуги также могут препятствовать нормальному выделению мочи, вызывая ее застой, что, соответственно, создает идеальные условия для размножения бактерий.
- Сильно переохлаждение организма.
- Снижение иммунной активности, в том числе и во время беременности.
- «Сидячая» работы, так как в таком положении нередко наблюдается застой мочи и прочих жидкостей в малом тазу.
- Наличие хронических очагов инфекции, включая, например, кариес, хронический тонзиллит и ринит.
- Сахарный диабет, который сказывается на работе иммунной системы.
- Постоянные стрессы и нервные перенапряжения (сказываются на состоянии иммунитета).
- Прием лекарств, угнетающих активность иммунной системы.
- Несоблюдение норм интимной гигиены.
- Хроническое недосыпание, неправильное питание.
- Пожилой возраст.
- Раннее начало половой жизни, частая смена партнеров.
- Травмы половых органов и повреждение нижней части спины.
Очень важно знать, от чего бывает цистит у женщин. Лечение ведь в большинстве случаев зависит именно от первопричины. Именно поэтому тщательная диагностика так важна.
В современной медицине существует несколько схем классификации данного заболевания. Так какой бывает цистит у женщин? В зависимости от причины выделяют:
- Инфекционный цистит, вызванный активностью патогенных грибков, бактерий и вирусов.
- Неинфекционное воспаление может быть спровоцировано аллергической реакцией, приемом лекарств или попаданием в организм токсинов, проведением лучевой терапии.
В зависимости от разновидности инфекции цистит разделяют на:
- Специфический, который вызван проникновением в организм возбудителей хламидиоза, гонореи, уреаплазмоза.
- Неспецифический цистит — вызван активацией условно патогенной микрофлоры организма женщины, например, кишечной палочки, стафилококков, стрептококков.
В зависимости от течения выделяют острую и хроническую форму недуга. Цистит может быть первичным или вторичным (возникает как осложнение другого заболевания).
Теперь вы знайте, от чего бывает цистит у женщин. Но, конечно, стоит ознакомиться и с его основными симптомами, ведь чем раньше вы заметите признаки и обратитесь к врачу, тем легче пройдет процесс терапии.
Острые формы недуга имеют очень характерную клиническую картину. К одним из самых распространенных признаков относят частые позывы к мочеиспусканию (иногда каждый 10-15 минут). При этом мочи выделяется не так уж много, а процесс мочеиспускания сопровождается резями и сильными болями. Многие женщины жалуются на боль в надлобковой области — она может возникать при мочеиспускании или присутствовать постоянно.
Моча, как правило, становится мутной. Нередко в ней можно заметить белые хлопья, примеси гной или даже крови. У некоторых пациенток появляются боли в пояснице (это, как правило, свидетельствует о распространении воспалительного процесса на почки). Присутствуют и симптомы воспалительного процесса, в частности, повышение температуры, озноб, слабость и усталость, ломота в теле.
При наличии симптомов обязательно нужно обратиться к специалисту. Для начала врач собирает анамнез. Пациенткам показан гинекологический осмотр, а также консультация о терапевта и уролога. Диагностика включает в себя несколько лабораторных тестов, в частности, мазок из влагалища на определение микрофлоры. Также нужно сдать образцы крови и мочи — так можно обнаружить наличие воспалительного процесса в организме.
Обязательно проводится бактериологический посев, чтобы выделить возбудителя и проверить его чувствительность к антибактериальным средствам. Далее проводится ультразвуковое обследование органов малого таза. Иногда врачи дополнительно назначают цистоскопию (дает возможность оценить состояние мочевого пузыря изнутри) и урографию.
В процессе диагностики очень важно определить от чего бывает цистит у женщин. Лечение напрямую зависит от причины развития воспалительного процесса и общего состояния организма пациентки.
Терапия в данном случае обязательно должна быть комплексной. Если цистит вызван активностью бактериальных микроорганизмов (что происходит в 80% случаев), то пациентке назначают антибактериальные средства. Предпочтение отдают защищенным пенициллинам, а также цефалоспоринам второго и третьего поколений — — это «Монурал», «Азитромицин», «Ципрофлоксацин». В схему лечения обязательно включают препараты-уросептики, в частности, «Фурагин», «Канефрон». При цистите часто используются нестероидные противовоспалительные средства, например «Ибупрофен», «Ибуфен», «Нурофен», «Парацетамол». Иногда для облегчения состояния пациентки используется «Но-шпа», снимающая спазм гладкой мускулатуры. Поскольку антибиотики негативно влияют на полезную микрофлору, для ее защиты используются пробиотики, в частности «Бифиформ», «Линекс», «Аципол».
В некоторых случаях, наряду с консервативной терапией, женщинам рекомендуют также тепловые процедуры. Рекомендуется на время лечения отказаться от соленой и острой пищи, специй, шоколада и кофе. Также важно пить много жидкости, чтобы поддерживать водный баланс.
Физиотерапия, как правило, применяется при лечении хронических форм цистита. И в таких случаях эффективны грязевые аппликации, процедуры УВЧ, электрофорез с применением лекарственных средств, ионофорез (используются антисептики и нитрофураны).
Теперь вы знайте о том, от чего бывает цистит у женщин (с кровью). Лечение в большинстве случаев проходит гладко. Осложнения развиваются в том случае, если терапия была проведена неправильно или вовсе отсутствовала.
Инфекция может распространяться на другие ткани, в частности, на мышечный слой мочевого пузыря — такую форму цистита лечить уже гораздо тяжелее. Воспалительный процесс нередко переходит и на другие органы мочеполовой системы, провоцируя развитие нефритов и прочих заболеваний. К наиболее опасным осложнениям можно отнести разрыв мочевого пузыря с последующим перитонитом — к счастью, такое в современной медицине регистрируется крайне редко.
Довольно часто воспаление мочевого пузыря развивается у представительниц прекрасного пола после именно после полового акта. В народе подобное явление даже имеет свое названием — «синдром медового месяца». Нередко цистит развивается сразу же после первого сексуального опыта, так как происходит изменение привычной микрофлоры влагалища.
Почему часто бывает цистит у женщин после секса? На самом деле причин может быть много. Например, далеко не все партнеры придерживаются правил гигиены до и после соития (это касается не только женщины, но и мужчины). Инфицирование тканей может произойти из-за отказа от презервативов. Длительные половые акты, особенно при отсутствии достаточного количества смазки, травмируют слизистую оболочку влагалища, что создает прекрасные условия для размножения патогенных микроорганизмов и их миграции по мочеполовой системе. К факторам риска стоит отнести также использование тех средств контрацепции, которые изменяют нормальный состав влагалищных выделений.
Сегодня многих пациенток интересует вопрос о том, от чего бывает цистит у женщин и как его лечить в домашних условиях. На сегодняшний день известно огромное количество народных рецептов, но стоит понимать, что использовать любые средства можно только после консультации у врача. Неумелое применение домашних рецептов может привести к массе неприятных и опасных последствий.
Довольно часто рекомендуют тепловые процедуры, которые помогают снять болезненность. Например, можно положить грелку на низ живота или приготовить сидячую ванну из отвара лекарственных растений (подойдет шалфей, цветки ромашки, трава череды). Полезным считается чай из коры красной рябины (100 г коры нужно прокипятить в литре воды).
Полезным может быть прием эхинацеи. Само по себе это средство не может излечить цистит, но настойка этого растения стимулирует активность иммунной системы, что ускоряет процесс лечения.
Теперь вы знаете о том, от чего бывает цистит у женщин и как его лечить. Но, согласитесь, что значительно легче предотвратить развитие заболевания, чем затем проходить терапию и справляться с последствиями. Какого-то специфического профилактического средства не существует, но женщинам рекомендуют придерживаться некоторых правил.
Как известно, довольно часто причиной воспаления становятся инфекции, именно поэтому пациенткам рекомендуют придерживаться правил личной гигиены, отказаться от ношения трусиков – стрингов и любого слишком обтягивающего белья. Очень важно использоваться презервативы при половых контактах. Стоит избегать переохлаждений и одеваться по погоде. А еще женщинам рекомендуют соблюдать правила гигиены и проходить плановые медицинские осмотры.
источник
Цистит – на данный момент среди женщин является наиболее распространенной патологией мочевыводящих путей. В России этим заболеванием страдает около 30 миллионов человек в год. Это заболевание наиболее распространено среди женского населения – 90% циститов из всего числа больных составляют именно женщины. Причем с возрастом частота обострений или первичных циститов лишь возрастает. Наибольшую распространенность цистита наблюдают в период высокой половой активности и в постменопаузный период. О причинах столь высокой распространенности цистита среди женщин, о механизмах его развития, методиках диагностики и рационального лечения читайте в представленной статье.
Особенности строения женской мочеполовой системы предрасполагают к развитию цистита. Дело в том, что мочеиспускательный канал женщины более широкий и короткий, что делает более вероятным восходящий путь продвижения инфекции. Так же непосредственная близость влагалища и анального отверстия при половом акте является фактором риска инфицирования самого мочеиспускательного канала и полости мочевого пузыря.
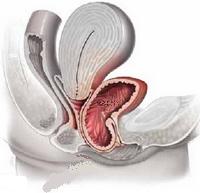
Данный орган представлен полым резервуаром, периодически наполняющимся через мочеточники мочой. Моча, изначально формирующаяся в почках, по мочеточникам отекает в мочевой пузырь. Накапливаясь в этом органе, приводит к растяжению мочевого пузыря и увеличению его в объеме, наполнение пузыря вызывает настойчивые позывы на мочеиспускание. При мочеиспускании, происходит сокращение мышечной оболочки мочевого пузыря, раскрытие сфинктера мочеиспускательного канала и его опорожнение.
Изнутри мочевой пузырь покрыт многослойным слизистым эпителием. Средняя оболочка представлена мышечной тканью, снаружи мочевой пузырь частично покрыт брюшиной, которая обеспечивает скольжение относительно других органов.
Среди женщин распространенность циститов намного выше и этому есть ряд объяснений:
• Мочеиспускательный канал женщины намного короче и его просвет намного шире, нежели у уретры мужчин.
• Наружное отверстие мочевыводящего канала у женщин открывается непосредственно в области промежности, что способствует заносу инфекции из половых путей.
• Наружное отверстие мочеиспускательного канала находится так же в непосредственной близости от анального отверстия. С этим связано то обстоятельство, что 80% циститов вызваны бактериями обитающими в просвете кишечника (E. Coli).
В настоящее время понятно, что цистит не может вызываться одним лишь фактором. Как правило, данное заболевание наступает при сочетании нескольких факторов. Важно перед началом лечения выявить все факторы, которые привели к развитию цистита. Это поможет назначить адекватное лечение и дать медицинские рекомендации, которые в будущем позволят избежать рецидива заболевания или предотвратить переход заболевания в хроническую форму.
Факторы, приводящие к развитию цистита:
1. Беспорядочные половые связи. Дело в том, что непосредственная близость мочеиспускательного канала и влагалища, делает в процессе полового контакта высоковероятным инфицирование. Причем инфицирование мочевыводящих путей может происходить и вследствие заноса инфекции как со слизистых влагалища и наружных половых органов женщины, так и с половых органов мужчины.
2. Несоблюдение правил гигиены в повседневной жизни. Ежедневные подмывания наружных половых органов, частая смена гигиенических прокладок в период менструальных выделений, подмывание после полового контакта, своевременная смена нижнего белья, использование ежедневных прокладок – все эти меры позволяют значительно снизить инфицирование мочевыводящих путей женщины.
3. Длительный дисбактериоз или кандидоз влагалища. При нарушении микрофлоры влагалища популяция условно патогенной микрофлоры возрастает в разы. Потому, распространение несвойственной половой и мочеиспускательной системе микрофлоры может вызвать воспалительную реакцию и нанести вред всему организму.
4. Нарушения иммунитета – при снижении иммунитета или при аллергических локальных патологиях существенно снижаются защитные свойства организма. Результатом этих изменений может стать беспрепятственное проникновение патогенных или условно патогенных микроорганизмов в просвет мочевого пузыря.
5. Редкое мочеиспускание. Для женщин нормальным считается 4-х разовое мочеиспускание. Это связано с тем, что мочевой пузырь женщины рассчитан на наполнение в пределах 250-500 мл. мочи. В случае, если по каким то причинам своевременно сходить по маленькому не удается, и такое положение становится регулярным, то происходят анатомические изменения в структуре мочеиспускательного канала, сфинктера. Эти изменения ведут к нарушению нормального опорожнения мочевого пузыря. Так же необходимо отметить тот факт, что длительное нахождение мочи в мочевом пузыре создает оптимальные условия для развития инфекции: температура поддерживается на постоянном уровне, в моче растворено достаточное количество органических веществ и имеются поблизости источники микрофлоры.
6. Переохлаждение приводит к ослаблению локальных защитных свойств, что ведет к тому, что инфекция может беспрепятственно проникнуть восходящим путем в полость мочевого пузыря. Под воздействием повреждающих факторов инфекции развивается воспалительная реакция в стенке мочевого пузыря и появляются признаки цистита.
По характеру течения заболевания выделяют острый и хронический цистит.
Острый цистит – возникает внезапно, сопровождается локальными (частое мочеиспускание, болезненность при мочеиспускании), и общими симптомами (повышение температуры тела, общая слабость).
Хронический цистит выявляется более по лабораторным показателям. Внешне или субъективно пациент может никаких жалоб и не предъявлять. Однако лабораторные показатели крови и мочи свидетельствуют о наличии инфекции в нижнем отделе мочевыводящих путей. В любой момент хронический цистит может обостриться, и появятся все признаки острого цистита.
По причинному фактору можно выделить
Неспецифические – которые вызваны условнопатогенной микрофлорой (энтеробактериями, кандидой, стафилококком, протей, клебсиелла).
Специфические – вызванные венерическими заболеваниями (хламидиоз, уреаплазмоз, сифилис) или туберкулезом.

При обращении к врачу Вы будете подвергнуты «дознанию» с его стороны: что беспокоит, когда появились первые симптомы, были ли подобные симптомы в прошлом, какими заболеваниями Вы болели в прошлом и т.д. Отвечать на эти вопросы нужно обязательно, так как врач их задает для того, чтобы яснее представлять себе картину всего происходящего с вами.
Основой диагностики цистита является клиническое обследование:
Осмотр пациента, как правило, не выявляет никаких внешних изменений у пациента с циститом.
Ощупывание живота выявляет болезненность при надавливании на нижнюю часть живота.
Лабораторные обследования при цистите
- Общий анализ крови может выявить признаки неспецифического воспаление, повышение уровня лейкоцитов и незрелых форм нейтрофилов, а так же повышение уровня СОЭ.
- Общий анализ мочи, как правило, выявляет наличие белка в моче, повышенное количество лейкоцитов, эритроцитов и бактерий. В том случае, если общий анализ мочи выявил повышенное содержание лейкоцитов, производится анализ мочи по Нечипоренко и Трехстаканная проба.
Подробную информацию о расшифровке анализа мочи, анализе мочи по Нечипоренко и трехстаканной пробе читайте в рубрике:Анализы
- Бактериологическое исследование мочи спустя несколько недель может помочь установить возбудителя, что позволит проводить лечение более адресно и эффективно. При бактериологическом обследовании возможно проведение антибиотикограммы и определения чувствительности возбудителя цистита к основным видам антибиотиков. Это обследование позволит назначить наиболее эффективные группы препаратов.
- Применение специальных тест полосок для определения нитритов. Эти специальные полоски реагируют на присутствие в моче продуктов жизнедеятельности микробов. По результатам данного теста можно косвенно судить о наличии в мочевыводящих путях инфекции.
- Применение специальных тест полосок для определения лейкоцитов. В ряде случаев используются тест полоски, определяющие повышенную концентрацию лейкоцитов в моче. Однако ценность данного метода сомнительна, так как с этим исследованием хорошо справляется лаборатория, проводя общий анализ мочи.
- Цистоскопия, как правило, производится при хроническом цистите, в остром периоде данная процедура не только болезненна, но и опасна, так как может способствовать восходящему продвижению инфекции.
- УЗИ мочевого пузыря позволяет исключить камни в мочевом пузыре, дает информацию о состоянии верхних мочевыводящих путях и о состоянии соседних мочевому пузырю органов. Так же УЗИ обследование позволяет исключить объемные новообразования.
Антибактериальное лечение
В лечении острого цистита необходимо в первую очередь ограничить распространение инфекции, а для этого необходимо применение антибактериальных препаратов. Основной вопрос в этой связи заключается в наименовании антибиотика, длительности его приема и курсовой дозировки. Многочисленные исследования выявили, что оптимальным в лечении циститов являются 3-х и 7-и дневные курсы применения антибиотиков и антисептиков. Преимуществ в более длительном курсе выявлено не было, а вот неблагоприятные последствия длительного применения антибиотиков были подтверждены во всех проводимых клинических исследованиях. Нужно понимать, что бактерии, которые вызывают цистит, так же находятся в постоянном поиске путей обхода антибактериального действия медицинских препаратов. Потому, препараты, которые на данный момент дают практически 100% результат в эрадикации инфекции, через несколько лет будут эффективными лишь в определенном проценте случаев.
На данный момент препаратами выбора являются антибиотики из группы фторхинолонов, фосфомицин. К сожалению, остальные группы антибиотиков не обладают достаточной эффективностью в отношении наиболее часто вызывающих цистит бактерий. В случае непереносимости или противопоказаний к применению препаратов выбора, назначаются препараты из других групп: цефалоспорины, левомицетин, нитрофураны.
Приводим несколько схем антибактериального лечения:
- Монурал 3 г 1 раз в сутки – длительность лечения 3 дня
- норфлоксацин 400 мг 2 раза в сутки – длительность лечения 3 дня
- ципрофлоксацин 250 мг 2 раза в сутки – длительность лечения 3 дня
Хорошо себя зарекомендовал в лечении цистита Макмирор Комплекс — комбинированный антибактериальный препарат, имеющий более широкий спектр действия, чем препараты нитрофуранового ряда, часто применяемые в лечении инфекций мочевыводящих путей. Быстрое устранение возбудителя воспалительного процесса с поверхности слизистой оболочки мочевого пузыря позволяет в кратчайшие облегчить неприятные симптомы цистита.
Однако самолечение редко приводит к излечению инфекционного заболевания. Потому, для проведения адекватного лечения необходимо проведение личной консультации врача уролога, полноценного обследования и контроля излеченности и динамики процесса на фоне проводимого лечения. Так же применяемые антибактериальные препараты обладают рядом абсолютных противопоказаний, потому, для их исключения, необходимо проведение личной консультации врача специалиста в обязательном порядке.
Противовоспалительная и обезболивающая терапия
В ряде случаев болезненность при цистите требует применения противовоспалительных препаратов. Неприятные ощущения и болезненность при цистите связана с повреждающим действием инфекции в просвете мочевого пузыря. Выделяемые ими токсины, повреждая эпителий, вызывают воспалительную реакцию, которая на локальном уровне проявляется болезненностью. При этом болезненность повышается именно под воздействием наполнения и опорожнения мочевого пузыря. Что и не удивительно, ведь локально воспаленная ткань реагирует в первую очередь на механическое воздействие. Однако снятие болезненности необходимо не только для повышения комфорта пациента, но еще и потому, что выраженная болезненность рефлекторно заставляет больного меньше пить, а снижение объемов проходящей мочи неблагоприятно влияет на динамику заболевания.
Противовоспалительные препараты (диклофенак, нимесил) прерывают каскад биохимических реакций, который приводит к развитию воспаления. Благодаря этому снижается локальная отечность, и полнокровность поврежденной ткани, что снижает болезненность.
Спазмолитические препараты – воспалительная реакция при цистите распространяется и на мышечную ткань – с этим связана выраженная болезненность при растяжении мочевого пузыря (при его наполнении) и обострение боли при опорожнении. Спазмолитические препараты (Но-шпа, папаверин, баралгин) снижают напряженность мышечной ткани, что снижает болезненность в мочевом пузыре.
Спазмолитические препараты возможно применять в виде таблеток, растворяемых в воде порошков или в виде ректальных свечей – эффективность от способа применения не изменяется.
Фитотерапия в лечении цистита

чистотел или ягоды клюквы, брусники) в составе мочи. В настоящее время существует множество изготовленных промышленно препаратов на основе растительного сырья (канефрон,
фитолизин, цистон). Данные препараты обладают доказанными лечебными свойствами при лечении цистита. Однако используют данные препараты лишь как дополнение к основному медикаментозному лечению.
Стимуляция иммунитета в лечении цистита
Для эффективного лечения иммунодефицитных состояний необходимо понимать, что иммунитет зависит от многих факторов: психо-эмоциональное состояние, питание, активность человека. От всех этих факторов зависит состояние иммунитета. В случае, если Ваша жизнь изобилует стрессами, или в течение дня вы ни разу не оторвались от экрана монитора, то сниженный иммунитет – это естественное следствие неправильного образа жизни. Лечение нужно начать с исключения неблагоприятных для иммунитета факторов и начать следовать следующим правилам:
Нормализовать питание – особое внимание нужно уделить составу ежедневно потребляемой пищи. Свой рацион необходимо обогатить легко усвояемыми сортами мяса (телятина, мясо зайца, куриная грудинка), кушать побольше свежих фруктов и овощей (исключите продукты ГМО – в них только форма и органолептические свойства соответствует таковым природным, витамины и полезные вещества их составе почти отсутствуют).
Исключить стрессовые ситуации. Если для этого необходимо отказаться от работы или изменить свои жилищно-коммунальные условия, то приступайте к реализации. С работы можно взять отпуск и отправиться на заслуженный отдых в профилакторий или санаторий. В том случае, если причиной постоянных стрессов служат соседи, родственники или навязчивые друзья, то стоит изменить место жительства и категорически ограничить общение с раздражающими Вас личностями.
Активный образ жизни. Это не только ежедневные зарядки, контрастный душ, занятия в фитнесс зале, но и активная жизненная позиция. Помните: «мысли материализуются». Если Вы сами себя считаете больным, никчемным человеком, то для окружающих Вы именно так и будете выглядеть. Однако в каждом человеке скрыт огромный потенциал, большинство из нас не знает и половины из заложенных в нас способностей и талантов. Ищите себя, познавайте свои способности, не бойтесь казаться смешными и любознательными – ведь любопытство, это и есть источник вечной молодости.
Вам не нравится та работа, которой Вы сейчас занимаетесь, пойдите на курсы (их сейчас огромное множество) по той специальности, которая Вам больше нравится (курсы фотографов, курсы менеджмента, курсы иностранных языков, курсы освоения компьютера). Высока вероятность того, что эти курсы помогут Вам заняться не только тем, что деньги приносит, но и тем, что «возносит работу до уровня творчества» — любимой работой.
Однако в контексте лечения острого цистита для поднятия иммунитета может понадобиться и прием медикаментозных препаратов. Дело в том, что острый цистит при несостоятельности иммунного ответа может перейти в хронический, от которого Вы будете лечиться не один месяц, а годами. Течение этой назойливой формы цистита на самом деле доставляет множество неприятностей – малейшее переохлаждение или стрессовая ситуация и хронический цистит обостряется со всеми вытекающими…
Краткий обзор нескольких из ныне применяемых иммуностимуляторов:
Виферон – препарат, содержащий активное вещество альфа интерферон. Интерферон – это природное соединение, которое синтезируется и в нашем организме при инфекционно-воспалительных процессах. В случае неадекватного иммунного ответа прием данного препарата мобилизует иммунную систему и заставляет ее работать активнее.
Как правило, при циститах данный препарат применяется в виде ректальных суппозиториев в дозировке по 500000 МЕ по (1 суппозиторий) 2 раза в сутки с интервалом в 12 часов. Курс лечения составляет 5—10 дней.
Лечению данным препаратом должна предшествовать личная консультация врача терапевта или уролога. Данный препарат обладает рядом абсолютных противопоказаний и широким перечнем побочных эффектов. Для исключения противопоказаний и минимизации вероятности развития побочных реакций необходимо полноценное обследование и личная консультация врача специалиста.
Ликопид – обладает выраженным иммуномодулирующим действием, стимулирует активность клеток, которые поглощают бактерии для их последующего растворения, а так же стимулируют выработку антител против инфекционных агентов. На самом деле активным веществом данного препарата является молекула бактериальной стенки. Благодаря удобной для иммунной системы форме подачи антигена, лейкоциты легко распознают данную структуру и активно начинают вырабатывать антитела, так же происходит стимулирование клеточного иммунитета.
Схема лечения подбирается индивидуально в зависимости от показателей периферической крови и динамики инфекционного процесса. Приводим наиболее часто применяемую схему лечения данным препаратом: прием по 10 мг 1 раз в сутки, длительность лечения — 10 дней.
Лечение назначается лечащим врачом урологом или гинекологом в индивидуальной комбинации с другими препаратами.
Уро-Ваксом — данный препарат представляет собой лиофилизат 18 видов наиболее распространенных бактерий E. Coli. Дело в том, что 80% всех циститов вызываются именно этой кишечной бактерией. Потому, введение данного препарата позволяет иммунной системе в кратчайшие сроки сформировать адекватный иммунный ответ. Этот препарата заставляет организм вырабатывать собственный интерферон, который стимулирует работу всей иммунной системы. Так же происходит активное обучение специальных иммунных клеток (Т лимфоцитов) на месте уничтожать E. Coli. Немаловажным является стимуляция выработки специальных поверхностных антител IgA. Эти антитела располагаются на поверхности эпителия слизистых мочевыводящих путей и препятствуют восходящему проникновению инфекции по мочевыводящим путям.
Цистит при беременности – достаточно частое явление, которое не только представляет дискомфорт для женщины, но и опасно своими осложнениями в отношении почек, то есть развитием пиелонефрита. Беременность – это всегда большая нагрузка на почки, ведь они работают за двоих, да и еще выводят большое количество иммунных комплексов, особенно при несовместимости матери и ребенка по группе крови или резус-фактору. Воспаление почек может привести к тяжелому течению беременности с угрозой для жизни мамы и малыша, это и почечная недостаточность, преэклампсия или поздний гестоз (повышенное артериальное давление, отеки, белок в моче) и эклампсия (проявляется судорогами и потерей сознания, требует немедленной операции кесарева сечения).

Почему же такой приятный период для любой женщины так часто мрачнеет из-за цистита? А все объясняется физиологическими изменениями в женщине во время интересного положения:
- сдавление мочевого пузыря увеличенной маткой;
- влияние прогестерона, основного гормона беременности, на сократимость мочевого пузыря, который снижает тонус его стенок;
- восходящая инфекция из влагалища, связанная с изменением его микрофлоры (норма для беременности);
- сниженный иммунитет, характерный для всех ожидающих мамочек.
Вот развился цистит в период беременности, что же делать, как лечить, если на ранних сроках беременности любое лекарственное средство не рекомендовано и может навредить долгожданному малышу? А основным лечением этого недуга является антибиотикотерапия, и эффективнее всего являются препараты фторхинолоны. Фторхинолоны противопоказаны не только беременным, но и детям до подросткового возраста, ведь они обладают широким спектром побочных эффектов, основными из них являются действие на ростковые зоны костей и нарушение работы центральной нервной системы и психики.
Режим при цистите во время беременности:
- обратитесь к урологу;
- не рискуйте, занимаясь самолечением и народными методами, ведь даже многие травки могут принести вред малышу, особенно на ранних сроках беременности, и повысить тонус матки;
- соблюдайте постельный режим;
- строго избегать переохлаждений и контактов с больными ОРВИ, гриппом и другими инфекционными заболеваниями;
- соблюдайте диету с исключением острых, соленых, жареных и жирных продуктов;
- необходимо употреблять достаточное количество фруктов и ягод (по сезону клюкву, арбузы, вишню, черешню, клубнику, цитрусовые и так далее);
- необходимо пить достаточное количество жидкости (вода, соки, морсы), газированные, особенно сладкие напитки противопоказаны;
- клюквенный сок и отвар шиповника – хорошие средства, усиливающие меры лечения и профилактики цистита;
- своевременно посещайте туалет, не терпите;
- соблюдайте гигиену интимных мест;
- не носите узкое белье;
- строго придерживайтесь рекомендаций доктора и схем лечения.

1.Антибактериальные препараты:
- Монурал (антисептик мочевыводящих путей) – не рекомендован при беременности на сроках менее 12-ти недель (прием антисептика возможен только при тяжелом течении заболевания), после 12-ти недель монурал можно применять однократно по 3г (1 капсула) между приемами пищи и сразу после опорожнения мочевого.
- Амоксициллин (Флемоксин, Оспамокс, Амосин) – антибиотик пенициллинового ряда, широкого спектра активности. Применяют по 500 мг 3 раза в сутки (каждые 8 часов), не менее 5-ти дней.
- Супракс (антибиотик цефалоспоринового ряда) – по 200 мг 2 раза в сутки (каждые 12 часов), не менее 5-ти дней.
Без антибиотиков вылечить цистит можно, но очень тяжело, в большинстве случаев достигается временное снятие симптомов. Отсутствие адекватного антибактериального лечения острого цистита очень часто приводит к развитию хронической формы заболевания.
При решении вопроса о назначении антибиотиков всегда нужно взвесить все за и против, то есть риски развития осложнений заболевания и возникновения побочных эффектов от приема препарата.
2.Препараты растительного происхождения:
- Канефрон-Н – по 2 таб. 3 раза в сутки, курс лечения от 2-х недель;
- Уролесан – по 8 капель 3 раза в сутки, курс лечения в среднем 2 недели;
- Цистон – по 2 таб. 3 раза в сутки после еды, курс лечения от 2 месяцев.
3.Спазмолитики: Но-шпа – по 1 таблетке (40 мг) 3 раза в сутки после еды.
Что противопоказано на ранних сроках беременности при лечении цистита?
- применение большинства антибиотиков, кроме приведенных выше, опасно развитием аномалий развития у плода; особенно противопоказаны фторхинолоны (офлоксацин, норфлоксацин), тетрациклин, аминогликозиды (амикацин, гентамицин);
- проводить инстилляции (введение антибактериальных препаратов непосредственно в мочевой пузырь), может привести к выкидышам;
- прием нестероидных противовоспалительных средств (Нимесил, диклофенак, Анальгин и так далее), может привести к тяжелым патологиям у малыша;
- использование физиотерапии может привести к выкидышу;
- принимать горячие ванны (ну и естественно сауны, бани и другие виды перегрева), высокие температуры могут спровоцировать к гипертонусу матки.
Принципы лечения цистита во второй половине беременности очень схожи с мероприятиями на ранних сроках. Но риск развития патологии плода, связанный с лечебными мероприятиями, после 20-ти недель беременности значительно ниже. К этому сроку у малыша уже сформировались основные органы, ткани и системы, они продолжают созревать и развиваться. Но риск развития самого цистита и его осложнений в этот период становится выше.
Поэтому некоторые препараты и процедуры, запрещенные на ранних сроках, во второй половине беременности могут быть применены, но решение по их назначению принимается только врачом-специалистом, должно быть взвешенным с учетом рисков в случае лечения и без него.

1. Антибактериальная терапия (Монурал, Амоксициллин, Супракс), в тяжелых случаях возможно применение пенициллинов, защищенных клавулановой кислотой (аугментин, амоксиклав), макролидов (джозамицин) и других препаратов цефалоспоринового ряда (цефодокс, цефтриаксон и так далее).
2. Инстилляции – введение антибактериальных и противовоспалительных препаратов непосредственно в мочевой пузырь, применяется только для терапии хронической формы цистита и только в условиях стационара.
3. Препараты растительного происхождения (Канефрон-Н, Уролесан, Цистон).
4. Спазмолитики (Но-шпа).
5.Физиотерапия на область мочевого пузыря:
- Электрофорез или гальванофорез(введение лекарственных препаратов в орган при помощи малых электрических или гальванических импульсов) со спазмолитиками (Но-шпа, папаверин), хлористым кальцием, ацетилсалициловой кислотой с димексидом (аспирин можно применять только до 35-й недели беременности), антисептиками и антибиотиками;
- Умеренное тепло на область мочевого пузыря (грелка).
Физиотерапия обычно применяется при хронических формах цистита. Беременным нельзя применять этот метод при многих патологиях беременности (повышенный тонус матки, угроза кровотечений, поздний гестоз и так далее).
6.Иммуностимулирующие препараты:
- Флавозид (абсолютно безопасный препарат для применения во время беременности) – по 5-8 мл 2 раза в сутки, курс лечения 1 месяц,
- Виферон – по 1 свечке (500 тысяч ЕД) 2 раза в сутки ректально, курс лечения в среднем 7 дней.
Инстилляция мочевого пузыря – это введение медицинских препаратов непосредственно в полость органа, то есть метод обеспечивает местное лечение. Процедура неприятная, представляет дискомфорт особенно мужчинам, потому что физиологически у них извитой мочеиспускательный канал. Но в принципе, инстилляция безболезненна и проводится достаточно быстро и безопасно, а главное, показала очень хорошую эффективность, особенно при лечении хронического цистита.
Процедура проводится урологом только в условии стационара. Перед назначением инстилляции необходимо обследовать мочевой пузырь с помощью эндоскопа (специальный инструмент, оснащенный электронным микроскопом), при необходимости берут биопсию стенки мочевого пузыря для гистологического исследования (с целью исключения рака, туберкулеза мочевого пузыря).
Техника проведения инстилляции:
- опорожнение мочевого пузыря,
- установление стерильного мочевого катетера после обработки антисептическими средствами места введения,
- медленное введение подогретого до 37 0 С препарата с помощью стерильного инъекционного или специального для инстилляции шприца в объеме от 30 до 100 мл, после вытекания мутного раствора продолжают вводить лекарства до получения прозрачной жидкости из мочевого пузыря,
- медленное выведение катетера с орошением уретры,
- по возможности, после процедуры не опорожнять мочевой пузырь на протяжении 40-60 минут,
- процедуру можно повторить через 2-3 дня.
Показания к инстилляции мочевого пузыря:
- хронический цистит,
- хронический уретрит и простатит у мужчин,
- хронический хламидиоз мочеполовой системы и другие TORCH-инфекции,
- рак мочевого пузыря.
Противопоказания инстилляции мочевого пузыря:
- острый цистит,
- туберкулез мочеполовой системы,
- ранние сроки беременности (особенно до 12 недель),
- острые инфекционные (особенно венерические) процессы во влагалище.
Преимущество метода:
- местное лечение, то есть возможность максимального воздействия медикаментов прямо на очаг воспаления, при этом, препараты не действуют на весь организм в целом, то есть не вызывает возможных побочных эффектов,
- высокоэффективный метод, способствует быстрому заживлению, положительный результат получают на много чаще, чем при консервативной терапии,
- возможность воздействовать на глубокие слоистенок мочевого пузыря (что происходит при хроническом цистите), антибактериальные и противовоспалительные препараты при других методах введения туда не проникают,
- безопасность метода,но только при условии правильного проведения процедуры специалистом, самостоятельное введение препаратов в мочевой пузырь может привести к ожогам слизистых.
Что вводят в мочевой пузырь при цистите?
- антибактериальные препараты:
- антибиотики: цефалоспорины, пенициллины, аминогликозиды и так далее;
- антисептики: декасан, фурадонин, хлорогексидин, фурацилин, препараты йода и серебра, перманганат калия и многие другие;
- часто антибиотики разводят с димексидом (препарат улучшает проникновение препаратов в глубокие слои тканей);
- противовоспалительные препараты (например, ацетисалициловая кислота);
- озонированные растворы – озон обладает противовоспалительными и антибактериальными свойствами, является мощным антиоксидантом;
- иммуностимуляторы: циклоферон, интерфероны, лизаты бактерий;
- бактериофаги (стафилококковый, поливалентный и так далее), в зависимости от возбудителя воспаления, согласно бактериологическому исследованию мочи;
- спазмолитики: но-шпа, папаверин;
- растительные препараты: отвар ромашки, масла шиповника, облепихи и другие.
Инстилляции мочевого пузыря обычно применяют в комплексе с другими методами консервативной терапии, приведенными в статье.
Боль в почках после цистита – это повод для беспокойства, может быть, развилось осложнение цистита в виде пиелонефрита.
Об этом факте необходимо в срочном порядке сообщить вашему врачу для дальнейшего обследования и срочного стационарного лечения.
Почему же возникают осложнения цистита? Патогенез пиелонефрита на фоне цистита связан с восходящей инфекцией из мочевого пузыря в почки (по мочеточникам).
Это осложнение воспаления мочевого пузыря – частое явление, особенно, если цистит не лечился или лечился некорректно (а именно, без адекватной антибиотикотерапии).

- Во-первых, это боль в поясничной области. Такую локализацию боли может давать остеохондроз позвоночника, радикулиты и различные невриты. А их проявление может быть связано с переохлаждением поясничной области, которое, в свою очередь часто приводит к циститам. У детей и некоторых взрослых боль в почках проявляется болями в животе.
- Во вторых, при пиелонефрите в большинстве случаев отмечается односторонняя боль, так как воспаление обычно поражает одну почку.
- В третьих, боль часто отдает в соответствующий бок.
- Ну и наконец, боль в почках усиливается при постукивании в поясничной области по бокам от позвоночного столба (это положительный симптом Пастернацкого).
Другие симптомы, указывающие на развитие пиелонефрита:
- резкое повышение температуры тела до 40 0 С;
- появление слабости, недомогания, возможны обмороки;
- тошнота, рвота;
- головная боль, боль в суставах.
Дополнительные исследования при подозрении на пиелонефрит:
- общий анализ мочи (белок более 1 г/л, лейкоциты более 10 на 1 поле зрения, эритроциты более 10 на 1 поле зрения);
- общий анализ крови: ускорение СОЭ, повышение уровня лейкоцитов за счет нейтрофилов;
- УЗИ почек – увеличение почки в размере, участки повышенной эхогенности, изменение подвижности почки, изменение соотношения слоев почек;
- Бактериальный посев мочи – обнаружение большого количества инфекционного возбудителя.
- формирование хронической формы пиелонефрита;
- сепсис – инфекция крови;
- развитие острой или хронической почечной недостаточности (заболевание, требующее пожизненного гемодиализа на аппарате искусственной почки или трансплантации донорской почки).
Эффективность Фурадонина при цистите:
- обладает бактерицидным и бактериостатическим действием (то есть препятствует размножению бактерий и способствует их гибели);
- препарат активен в отношении большинства инфекций мочевого пузыря;
- его можно назначать при острых и хронических процессах, а также для профилактики обострений при хроническом цистите;
- к Фурадонину не возникает устойчивость (или резистентность, привыкание) бактерий;
- возможно применение в педиатрической практике (при лечении детей старше 1 месяца).
Как применять Фурадонин?
Одна таблетка Фурадонина содержит 50 или 100 мг.
Рекомендованные дозы для взрослых – по 50-100 мг 4 раза в сутки (каждые 6 часов), для детей – 5-7 мг/кг в сутки. Таблетки принимают после еды и запивают большим количеством жидкости. Курс лечения 7-14 дней.
Противопоказания к приему препарата:
- беременность и кормление грудью;
- дети возрастом до 1 месяца;
- тяжелые поражения почек;
- тяжелое течение сахарного диабета;
- злокачественная анемия;
- печеночная недостаточность;
- аллергии к препарату;
- сердечная недостаочность.
Особые указания:
- Фурадонин нельзя применять в комплексе с антибиотиками группы фторхинолонов (офлоксацин и другие);
- не рекомендовано одновременный прием препарата с другими лекарствами, обладающими токсическим эффектом в отношении почек.
Побочные эффекты:
1. Аллергические реакции: приступ бронхиальной астмы, крапивница, отек Квинке и так далее.
2. Нарушение работы пищеварительной системы: рвота, тошнота, горький привкус во рту, обострение хронического гепатита, желтуха, понос.
3. Изменения в работе нервной системы: головные боли, сонливость, головокружения, невропатии (повреждение периферических нервов).
4. Со стороны кроветворной системы – снижение уровня лейкоцитов, гранулоцитов (нейтрофилов, базофилов, эозинофилов), эритроцитов и тромбоцитов.
С учетом наличия противопоказаний и возможных побочных эффектов Фурадонин должен быть назначен специалистом урологом, не занимайтесь самолечением.

Эффективность препарата при цистите:
- активен в отношении большинства бактерий, вызывающих цистит;
- используют при хроническом и остром цистите и при профилактике обострений хронического процесса;
- редко вызывает привыкание микроорганизмов, поэтому препарат можно использовать при инфекциях, которые устойчивы к другим антибиотикам;
- достигается быстрый лечебный эффект (часто достаточно одного приема препарата);
- практически не имеет общего действия на организм (переносится хорошо, побочные эффекты встречаются крайне редко);
- хорошо сочетается с антибиотиками других групп;
- возможность применения у беременных и детей старше 5-ти лет.
Как применяется препарат?
Форма выпуска – гранулы в пакетиках по 3 г.
Дозы взрослым – по 1 пакетику 1 раз в сутки, курс – от 1 до 3-х дней.
Дозы детям – по 2 г (2/3 пакетика) 1 раз в сутки однократно.
Гранулы разводят в 70 мл воды. Препарат принимают на голодный желудок за 2 часа до еды, перед этим необходимо сходить в туалет, опорожнить мочевой пузырь. Оптимально выпивать лекарство перед сном.
Противопоказания к приему препарата:
- острая или хроническая почечная недостаточность;
- аллергии к препарату;
- детский возраст до 5 лет;
- не желательно его применять во время беременности на сроке менее 12 недель.
Возможные побочные реакции:
- аллергические реакции (крапивница, отек Квинке, обострение бронхиальной астмы и так далее) – возникают крайне редко, так как препарат не связывается с белками крови;
- со стороны пищеварительного тракта возможно появление тошноты, рвоты, горького привкуса во рту.
Монурал не рекомендовано использовать как монотерапию (лечение одним препаратом), это может привести к развитию хронического цистита или спровоцировать проявления осложнений цистита. А вот в комплексе лечебных схем, приведенных выше, Монурал показывает высокую терапевтическую эффективность.
Приблизительная цена Монурала (за 1 пакетик 3 г):
- Россия – 300-500 рублей;
- Украина – 220-270 гривен;
- Белоруссия – 120 000-170 000 белорусских рублей;
- Казахстан – 3400-3700 тенге.

Среди деток грудного возраста одинаково часто болеют мальчики и девочки, а вот дошкольного и школьного – девочки болеют чаще.
Причины и механизм цистита у детей такой же, как и у взрослых. Но можно выделить основные факторы, способствующие развитию воспаления мочевого пузыря у детей:
- переохлаждение;
- врожденные аномалии развития мочевого пузыря и уретры;
- голодание и обезвоживание – недостаточный объем выработки мочи для полноценного акта мочеиспускания, как результат – задержка мочи в мочевом пузыре;
- особенности нейрогенности мочевого пузыря (чувствительности стенки органа, отвечающей за своевременное его опорожнение);
- неправильная гигиена наружных половых органов,отсутствие контроля матерей за процессами интимной гигиены, неправильный уход самими матерями, длительное отсутствие смены подгузников (а также длительное применение подгузников в возрасте после 1,5 лет);
- купание в загрязненных водоемах;
- частое использование мыльных средств для купания (пены для ванной, гели для душа и так далее), особенно не предназначенных к использованию для детей;
- сниженный иммунитет, искусственное вскармливание малыша, возрастом до 1 года, различные виды иммунодефицитов.
Симптомы у детей более старшего возраста (когда они могут понять и сказать родителям, что их беспокоит) такие же, как и у взрослых (нарушение акта мочеиспускания, общие интоксикационные симптомы). Но вот у деток младшего возраста с диагностикой цистита начинаются трудности, ну не могут они нам объяснить, что их беспокоит. И вся симптоматика в основном проявляется плачем и беспокойством малыша, нарушением сна и аппетита на фоне повышенной температуры тела. Как мы видим, симптомы цистита у младенцев очень схожи с ОРВИ. Поэтому и рекомендовано во время любой болезни сдавать не только общий анализ крови, но и общий анализ мочи, отклонения в котором позволят заподозрить воспаление мочевыделительной системы. Заподозрить пиелонефрит также можно при изменении цвета мочи (моча может иметь цвет «мясных помоев»).
Лечение цистита у детей:
1.Режим дня:
- постельный режим;
- грелка на живот в области мочевого пузыря, теплые ванночки с отварами трав (теплые, а не горячие);
- соблюдение диеты и обильное питье (включающее минеральные воды без газа, клюквенный морс, отвары шиповника и так далее).
2.Антибактериальная терапия:
| Группа препаратов | Препарат | Как применяют |
| Амоксициллины, защищенные клавулановой кислотой | Аугментин | 0-3 месяца – 30 мг/кг массы тела 3 раза в сутки (каждые 8 часов), 3-12 месяцев – 5 мл (суспензия 200 мг в 5 мл) 2 раза в сутки, 1-5 лет – по 5 мл (суспензия 400 мг в 5 мл) 2 раза в сутки, 6-9 лет – по 7,5 мл (суспензия 400 мг в 5 мл) 2 раза в сутки, 10-12 лет – по 10 мл (суспензия 400 мг в 5 мл) 2 раза в сутки, Старше 12 лет – по 1 таблетке (500 мг) – 2 раза в сутки. Курс лечения – 7-14 дней. |
| Цефалоспорины | Цефодокс, | 5 месяцев – 12 лет –10 мг/кг в сутки за 2 приема (каждые 12 часов), применяют суспензию в дозе 100мг в 5 мл и 200 мг в 5 мл, старше 12 лет по 200 мг в сутки за 2 раза. Курс лечения – 7-14 дней. |
| Цефиксим (цефикс), | До 12 лет – 8 мг/кг в сутки за 2 приема, старше 12 лет – 200-400 мг 2 раза в сутки. Курс лечения – 7-14 дней. | |
| Нитрофураны | Фурадонин | Для детей старше 1 месяца – 5-7 мг/кг в сутки за 3-4 приема. Курс лечения 7-10 дней. |
| Сульфаниламиды | Ко-тримаксозол | 3 месяца-12 лет – сироп 12 мг/кг в сутки за 2 приема, старше 12 лет – 480 мг 1 раз в сутки. Курс лечения: 4-10 дней |
| Налидиксовая кислота | невигармон, налидоксовая кислота, неграм | Дети – 60 мг/кг в сутки за 4 приема. |
*Для детей не рекомендовано применение фторхинолонов из-за большого риска развития побочных эффектов, цистит не является тем жизненным показанием для применения этой группы антибиотиков.
3. Растительные препараты: канефрон (капли) для детей 0-12 месяцев – 10 капель, от 1 до 5 лет – 15 капель, старше 5 лет – 25 капель 3 раза в сутки, курс лечения минимум 14 дней.
4. Иммуностимуляторы: интерферон, виферон, лаферобион, иммунофлазид, метилурацил, лизаты бактерий и другие иммунные препараты.
Все препараты имеют свои показания и противопоказания, а также возможны побочные эффекты. Поэтому все препараты детям должны быть подобраны и назначены врачом-урологом, не занимайтесь самолечением.
Исход острого цистита обычно благоприятный, с полным выздоровлением.

Принципы домашнего лечения цистита:
- прием медикаментозных препаратов для перорального применения (таблетки, отвары, суспензии, капли и другие), дома не рекомендованы инъекции и инстилляции мочевого пузыря;
- соблюдение стандартных схем лечения цистита, желательно рекомендованных врачом после детального объективного, лабораторного и инструментального обследования;
- соблюдение режима дня, питания, обильного питья, личной гигиены;
- совмещение медикаментозной терапии с методами народной медицины;
- использование тепловых процедур в области мочевого пузыря, профилактика переохлаждений, одевание теплой одежды, употребление теплого питья.
Схема медикаментозного лечения цистита (подробнее в разделе статьи «Эффективное лечение цистита»):
- антибиотик и/или антисептик мочевыводящих путей;
- спазмолитик;
- противовоспалительный препарат;
- иммуностимулятор;
- растительные препараты.

1. Теплые ванночки с отварами трав (шалфей, ромашка, череда, чистотел, зверобой и другие), при этом температура жидкости не должна быть горячей и превышать 40 o С. Обычно заваривают 2-3 ложки сухой травы на один литр кипятка, для ванночки используют предварительно кипяченую воду, а ванну обрабатывают дезинфицирующими средствами и отдают кипятком. Ванночку принимают не менее 10 минут (до остывания воды) несколько раз в день.
2. Настойки, повышающие иммунные силы: элеутерококк, женьшень, эхинацея и другие настойки, продаются в аптеках в готовом виде. Также эффективна смесь различных настоек в равных пропорциях.
3. Отвар смеси растений: укроп, петрушка, чабрец и зверобой в равных пропорциях. 1 большую ложку залить 1 стаканом кипятка, дать настояться. Рекомендовано по 1/3 стакана отвара 3 раза в сутки. Курс лечения – несколько недель.


Необходимо помнить, что любые травы длительно применять нельзя, так как к ним происходит привыкание организма, надо регулярно менять виды применяемых травяных сборов.
И главное, нельзя прекращать лечение (особенно антибактериальными средствами) после первого улучшения, любое лечение необходимо пройти минимальным курсом до конца, иначе могут развиться скорые рецидивы заболевания и возникнуть устойчивость возбудителя к антибиотикам.
Потому, препараты, которые на данный момент дают практически 100% результат в эрадикации инфекции, через несколько лет будут эффективными лишь в определенном проценте случаев.
Необходимо ознакомиться с инструкцией по медицинскому применению препарата.
источник