Последнее обновление: 26.09.2019
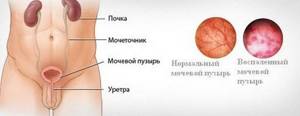
Цистит – воспаление слизистой оболочки мочевого пузыря (МП). Наблюдается у людей разного возраста, цистит у женщин развивается чаще, чем у мужчин. Выделяют различные виды цистита: первичные, возникшие как самостоятельное заболевание, и вторичные, развивающиеся на фоне уже имеющихся патологий (аномалии развития, мочекаменная болезнь, полипы, рак). По течению выделяют острое и хроническое воспаление мочевого пузыря.
Вне зависимости от вида цистита и формы течения в большинстве случаев воспаление развивается вслед за воздействием провоцирующих факторов, способствующих проникновению и размножению инфекционного агента в полости мочевого пузыря. В этих случаях вызывать болезнь может бактерия, грибок, простейшее или даже внутриклеточный паразит. Иной причиной является небактериальное поражение слизистой на фоне воздействия химического, токсического, лучевого, травматического, лекарственного или гормонального воздействия. У онкологических больных может проявиться цистит после химиотерапии или лучевой терапии.
В зависимости от характера и глубины морфологических изменений острый цистит делят на:
- катаральный (поражается исключительно слизистая);
- геморрагический (происходят мелкие точечные кровоизлияния);
- фиброзный (на стенках пузыря откладываются нити фибрина);
- язвенный (появляются дефекты эпителия мочевого пузыря);
- гангренозный (в воспаление вовлечена все слои от слизистой, до наружной оболочки);
- флегмонозный (гнойный процесс в очаге воспаления распространяется по жировой клетчатке).
Хронический цистит делят на:
- катаральный;
- грануляционный (разрастание соединительной ткани в очаге воспаления);
- язвенный;
- полипозный (появление полипов в полости пузыря на фоне длительного воспаления);
кистозный цистит (отграничение очага воспаления от здоровых тканей с образованием полости); - некротический (гибель участков слизистой МП).
Как правило, постановка диагноза не вызывает затруднений в виду яркой клинической картины:
- учащенное мочеиспускания,
- неудержимые позывы при отсутствии мочи,
- боли и рези внизу живота,
- повышение температуры,
- изменение цвета мочи,
- выделения из уретры до и после мочеиспускания.
- иногда присоединяются признаки уретрита, но, чаще, само воспаление мочеиспускательного канала является источником цистита.
При подобном исходе симптомы запущенного цистита в сравнении с острым перестают быть столь яркими, температура редко повышается выше 37,5, боли стихают, но не исчезают полностью. У пожилых людей и людей с крайне ослабленной иммунной системой возникают вялотекущие циститы со смазанной клинической картиной, мало- или бессимптомные формы.
Более точная диагностика причины воспаления МП необходима для назначения правильного, этиотропного, лечения. Производится общий анализ мочи, ее посев на определение микрофлоры, следует пройти УЗИ МП.
Правильное лечение любого заболевания, и воспаления МП в том числе, должно быть направлено на причину, которая его вызвала.
В случае если при посеве мочи были выявлены возбудители, не обладающие специфическими свойствами (например, стрептококки), то лечение проводится в двух направлениях: антибактериальная (антибиотики, фторхинолоны) и противовоспалительная терапия (парацетамол, намесулид и т.д.). Лучше всего от цистита помогает комбинация макролидов, фторхинолонов, мочегонных средств средней силы.
- Специфическая микрофлора.
Сифилитический, лепроидный или туберкулезный цистит требует к себе особого внимания в связи с тем, что лечение стандартным набором антибиотиков невозможно. Больные помещаются в специальные диспансеры, где производится этиотропное лечение.
Заболевания, передающиеся половым путем. Из всех ЗППП чаще всего поражает МП хламидиоз. Вызывает заболевание внутриклеточный паразит, который необходимо убивать при помощи последнего поколения макролидных антибиотиков. Хламидийный цистит похож по проявлениям на гонорею, особенно у мужчин, но отличается от него меньшей интенсивностью. В связи с этим обязательно следует производить посев выделений из уретры.
Возникает при сниженном иммунитете, длительно текущей молочницы, грибковых поражениях кожи и слизистых. При молочнице развивается кандидозный цистит, который тяжело поддается лечению и склонен к частым рецидивам даже с применением противогрибковых препаратов.
Связан с повреждением слизистой различными веществами и физическими факторами. Самым распространенным является гиперкальцеурический цистит на фоне мочекаменной болезни. Соли мочевой кислоты, содержащие кальций, повреждают клетки эпителия, что вызывает проникновение мочи в толщу стенки МП и приводит к воспалительной реакции.
- Лучевая, химическая и прочие формы цистита
развиваются по сходному принципу. Лечение должно быть направлено на устранение самого повреждающего фактора, выведение его из организма и, как в случае мочекаменной болезни, оперативному устранению патологии.
Зачастую развитие заболевания происходит при уже имеющихся инфекционных процессах в мочевыводящих (уретрит, пиелонефрит) или половых путях женского организма (эндометрит, сальпингит). При излечении основной патологии сопутствующая проходит сама собой или при незначительной дополнительной терапии.
связан или с рефлекторной гормонально-физиологической перестройкой организма после вмешательства, либо с занесением бактерий в полость матки.
встречается у беременных женщин, связан с высоким уровнем эстрогенов в организме. Гормоны вызывают снижение иммунитета, что способствует проникновению инфекции.
- Цистит у женщин во время беременности
требует крайне осторожного и ответственного подхода. Если он развился в 3-ем триместре и его течение не тяжелое, то лечение стоит проводить уже после родов. В остальных случаях следует учитывать влияние применяемых препаратов не только на организм матери, но и плода.
сходен с гормональным у беременных, однако наблюдается в течении 2-3 дней. Так во время овуляции в кровь выбрасывается большое количество эстрогенов, которые приводят к незначительной иммунодепрессии. Многие специалисты считают, что подобное проявление заболевания связано с наличием хронического вялотекущего воспаления.
Аномалии мочевыводящих путей приводят к нарушению оттока мочи, ее задержке и застою в отдельных местах, что является благоприятным фактором для микроорганизмов. У пациентов во время УЗИ обнаруживают раздвоение МП, его перетяжки, дополнительные или раздвоенные мочеточники. Следует проводить дифференциальную диагностику аномалий мочевого пузыря со сдавливающими его опухолями или полипами, произрастающими в полость. После травм и колюще-режущих ранений также формируются всевозможные атипичные формы строения мочевыводящих путей.
Недолеченный или залеченный острый цистит переходит в хронический, который вызывает нарушение эвакуаторной функции мочи, хроническую интоксикацию организма продуктами жизнедеятельности микробов.
Возможно развитие инкрустации – прорастания полипов из-за длительно имеющихся язвенных дефектов.
Особой формой является острый атрофический цистит, при котором вся слизистая оболочка МП гибнет, атрофируется и со временем замещается соединительной тканью. В перспективе это приводит к атонии пузыря, его деформации, образованию злокачественных и доброкачественных опухолей. Удаление части или всего мочевого пузыря это то, чем грозит этот вид патологии.
источник
Цистит – воспаление слизистой оболочки мочевого пузыря (МП). Наблюдается у людей разного возраста, цистит у женщин развивается чаще, чем у мужчин. Выделяют различные виды цистита: первичные, возникшие как самостоятельное заболевание, и вторичные, развивающиеся на фоне уже имеющихся патологий (аномалии развития, мочекаменная болезнь, полипы, рак). По течению выделяют острое и хроническое воспаление мочевого пузыря.
Вне зависимости от вида цистита и формы течения в большинстве случаев воспаление развивается вслед за воздействием провоцирующих факторов, способствующих проникновению и размножению инфекционного агента в полости мочевого пузыря. В этих случаях вызывать болезнь может бактерия, грибок, простейшее или даже внутриклеточный паразит. Иной причиной является небактериальное поражение слизистой на фоне воздействия химического, токсического, лучевого, травматического, лекарственного или гормонального воздействия. У онкологических больных может проявиться цистит после химиотерапии или лучевой терапии.
В зависимости от характера и глубины морфологических изменений острый цистит делят на:
- катаральный (поражается исключительно слизистая);
- геморрагический (происходят мелкие точечные кровоизлияния);
- фиброзный (на стенках пузыря откладываются нити фибрина);
- язвенный (появляются дефекты эпителия мочевого пузыря);
- гангренозный (в воспаление вовлечена все слои от слизистой, до наружной оболочки);
- флегмонозный (гнойный процесс в очаге воспаления распространяется по жировой клетчатке).
Хронический цистит делят на:
- катаральный;
- грануляционный (разрастание соединительной ткани в очаге воспаления);
- язвенный;
- полипозный (появление полипов в полости пузыря на фоне длительного воспаления);
кистозный цистит (отграничение очага воспаления от здоровых тканей с образованием полости); - некротический (гибель участков слизистой МП).
Как правило, постановка диагноза не вызывает затруднений в виду яркой клинической картины:
- учащенное мочеиспускания,
- неудержимые позывы при отсутствии мочи,
- боли и рези внизу живота,
- повышение температуры,
- изменение цвета мочи,
- выделения из уретры до и после мочеиспускания.
- иногда присоединяются признаки уретрита, но, чаще, само воспаление мочеиспускательного канала является источником цистита.
Классический, махровый, цистит начинается крайне остро после 6-24 часов от воздействия поражающего фактора (переохлаждение, травма, различные химические или физические факторы) и проявляет себя повышением температуры до 38-39 градусов, сильными болями над лобком, ложными, частыми и сильными позывами на мочеиспускание, которые не проходят после попытки их исполнить. Острый период длится 7-14 дней, при отсутствии соответствующего лечения может перейти в хроническую форму.
При подобном исходе симптомы запущенного цистита в сравнении с острым перестают быть столь яркими, температура редко повышается выше 37,5, боли стихают, но не исчезают полностью. У пожилых людей и людей с крайне ослабленной иммунной системой возникают вялотекущие циститы со смазанной клинической картиной, мало- или бессимптомные формы.
Более точная диагностика причины воспаления МП необходима для назначения правильного, этиотропного, лечения. Производится общий анализ мочи, ее посев на определение микрофлоры, следует пройти УЗИ МП.
Правильное лечение любого заболевания, и воспаления МП в том числе, должно быть направлено на причину, которая его вызвала.
В случае если при посеве мочи были выявлены возбудители, не обладающие специфическими свойствами (например, стрептококки), то лечение проводится в двух направлениях: антибактериальная (антибиотики, фторхинолоны) и противовоспалительная терапия (парацетамол, намесулид и т.д.). Лучше всего от цистита помогает комбинация макролидов, фторхинолонов, мочегонных средств средней силы.
Сифилитический, лепроидный или туберкулезный цистит требует к себе особого внимания в связи с тем, что лечение стандартным набором антибиотиков невозможно. Больные помещаются в специальные диспансеры, где производится этиотропное лечение.
Заболевания, передающиеся половым путем. Из всех ЗППП чаще всего поражает МП хламидиоз. Вызывает заболевание внутриклеточный паразит, который необходимо убивать при помощи последнего поколения макролидных антибиотиков. Хламидийный цистит похож по проявлениям на гонорею, особенно у мужчин, но отличается от него меньшей интенсивностью. В связи с этим обязательно следует производить посев выделений из уретры.
Возникает при сниженном иммунитете, длительно текущей молочницы, грибковых поражениях кожи и слизистых. При молочнице развивается кандидозный цистит, который тяжело поддается лечению и склонен к частым рецидивам даже с применением противогрибковых препаратов.
Связан с повреждением слизистой различными веществами и физическими факторами. Самым распространенным является гиперкальцеурический цистит на фоне мочекаменной болезни. Соли мочевой кислоты, содержащие кальций, повреждают клетки эпителия, что вызывает проникновение мочи в толщу стенки МП и приводит к воспалительной реакции.
- Лучевая, химическая и прочие формы цистита
развиваются по сходному принципу. Лечение должно быть направлено на устранение самого повреждающего фактора, выведение его из организма и, как в случае мочекаменной болезни, оперативному устранению патологии.
Зачастую развитие заболевания происходит при уже имеющихся инфекционных процессах в мочевыводящих (уретрит, пиелонефрит) или половых путях женского организма (эндометрит, сальпингит). При излечении основной патологии сопутствующая проходит сама собой или при незначительной дополнительной терапии.
связан или с рефлекторной гормонально-физиологической перестройкой организма после вмешательства, либо с занесением бактерий в полость матки.
встречается у беременных женщин, связан с высоким уровнем эстрогенов в организме. Гормоны вызывают снижение иммунитета, что способствует проникновению инфекции.
- Цистит у женщин во время беременности
требует крайне осторожного и ответственного подхода. Если он развился в 3-ем триместре и его течение не тяжелое, то лечение стоит проводить уже после родов. В остальных случаях следует учитывать влияние применяемых препаратов не только на организм матери, но и плода.
сходен с гормональным у беременных, однако наблюдается в течении 2-3 дней. Так во время овуляции в кровь выбрасывается большое количество эстрогенов, которые приводят к незначительной иммунодепрессии. Многие специалисты считают, что подобное проявление заболевания связано с наличием хронического вялотекущего воспаления.
Аномалии мочевыводящих путей приводят к нарушению оттока мочи, ее задержке и застою в отдельных местах, что является благоприятным фактором для микроорганизмов. У пациентов во время УЗИ обнаруживают раздвоение МП, его перетяжки, дополнительные или раздвоенные мочеточники. Следует проводить дифференциальную диагностику аномалий мочевого пузыря со сдавливающими его опухолями или полипами, произрастающими в полость. После травм и колюще-режущих ранений также формируются всевозможные атипичные формы строения мочевыводящих путей.
Недолеченный или залеченный острый цистит переходит в хронический, который вызывает нарушение эвакуаторной функции мочи, хроническую интоксикацию организма продуктами жизнедеятельности микробов.
Возможно развитие инкрустации – прорастания полипов из-за длительно имеющихся язвенных дефектов.
Цистит у женщин опасен распространением инфекции на женскую половую систему.
Особой формой является острый атрофический цистит, при котором вся слизистая оболочка МП гибнет, атрофируется и со временем замещается соединительной тканью. В перспективе это приводит к атонии пузыря, его деформации, образованию злокачественных и доброкачественных опухолей. Удаление части или всего мочевого пузыря это то, чем грозит этот вид патологии.
Скажите, пожалуйста, сколько длится лечение от хронического цистита
Все зависит от причины, вызвавшей Ваше заболевание. Если это обычное воспаление, перешедшее в хроническую форму, то вам понадобится курс приема лекарственных средств длиною в 14-28 дней.
Через сколько дней можно начинать вести нормальную половую жизнь после излечения от хламидиоза
Для начала Вам следует дождаться начала нового цикла и сдать анализы на наличие хламидий в организме (посев мочи и соскоб из влагалища). Если патогенного агента выявлено не будет, то вы сможете возвращаться к нормальной половой жизни.
Цистит – коварное заболевание, которое при отсутствии своевременного лечения грозит серьезными осложнениями. У маленьких деток заболевание может протекать незаметно, что составляет угрозу здоровью крохи. Мама просто обязана вовремя распознать симптомы неблагополучия.
Цистит – воспалительное заболевание, которое затрагивает слизистую оболочку мочевого пузыря. Провоцирующим фактором является инфекция, попадающая в организм ребенка из мочеточника. Иногда инфекция может попадать в мочевой пузырь через кровоток или из почек.
Груднички достаточно часто болеют циститом. Не всегда его удается вовремя диагностировать. В результате заболевание приобретает хронический характер. Циститу подвержены мальчики и девочки грудного возраста. В дошкольном возрасте цистит у девочек встречается намного чаще. Связано это с особенностями физиологии женского организма и строением мочеполовой системы. Уретра у девочек достаточно короткая, расположена она вблизи прямой кишки. Потому риск попадания бактерий из кишечника в уретру резко возрастает.
Довольно часто цистит становится продолжением воспалительных заболеваний половых органов девочки (вульвита или вульвовагинита). Организм ослаблен, микрофлора влагалища изменена. На этом фоне развивается цистит. В группу повышенного риска входят девочки в возрасте от 4 до 7 лет. Именно в этот период наблюдается всплеск урогенитальных инфекционных заболеваний.
Причиной цистита является неправильная гигиена. Особенно это касается девочек. Подмывать крошку следует в направлении от живота к попе. В противном случае каловые массы, оставшиеся на коже, могут попасть на половые органы девочки. Провоцирующим фактором является купание в открытых водоемах без трусиков.
Цистит у годовалых детей возникает на фоне инфекции, попадающей из кишечника. Наиболее часто это наблюдается в случаях, когда ребенок в течение длительного времени остается в грязном подгузнике. Проблемой является и то, что малыш еще не умеет рассказывать о характере боли. Он лишь плачет, сучит ножками. Внешне кажется, что у ребенка колики. Характерным симптомом цистита является частое мочеиспускание. Подгузник скрывает этот факт. В результате начало заболевания легко упускается из виду. Проблема становится заметной довольно поздно. А это грозит развитием осложнения – пиелонефрита. Кроме того, цистит может переходить в хроническую форму.
Симптомамицистита являются боль и жжение во время мочеиспускания. Болевые ощущения локализуются в области лобковой кости. Ребенок часто мочится. Иногда может наблюдаться выделение небольшого количества крови. Степень болезненности зависит в первую очередь от интенсивности воспалительного процесса. Чем раньше будет начато лечение, тем более успешным окажется результат. Перед назначением лекарственных препаратов врач непременно направляет на анализы. Необходимо сдать общий анализ мочи, крови. Также следует сделать УЗИ мочевого пузыря. В некоторых случаях педиатр может направить девочку к детскому гинекологу.
В зависимости от полученных результатов исследований доктор назначает лечение. При цистите ребенку могут назначить антибиотики. Важным элементом терапии является прием лекарственных трав, обладающих мочегонными и противовоспалительными свойствами. Для облегчения болевых ощущений рекомендуется делать сидячие ванночки с настоями трав.
Во время лечения соблюдают диету. Из рациона ребенка исключают соленое, жареное. Дают ему пить много чистой воды. Она способствует снижению концентрации мочи, в результате чего стенки мочевого пузыря раздражаются в меньшей степени. Вода улучшает выведение из организма бактерий и продуктов их жизнедеятельности. Отлично действует клюквенный морс.
Предупредить развитие цистита можно, проводя профилактические мероприятия. В обязательном порядке необходимо следить за тем, чтобы кроха вовремя ходил в туалет и полностью освобождал мочевой пузырь. Прямой путь к циститу – промокшие ножки. Потому родители непременно должны следить за состоянием обуви малыша, одевать его в зависимости от погоды. При необходимости следует надеть дополнительную пару носочков.
Часто ОРВИ и грипп могут давать осложнения, приводящие к воспалительному процессу в мочевом пузыре. Чтобы избежать этого, больному малышу следует давать много воды. Любой очаг инфекции может стать причиной цистита. Даже небольшой кариозный участок или воспаление миндалин провоцируют развитие недуга. Потому воспалительные заболевания лечить следует незамедлительно.
Правильные гигиенические мероприятия, систематическая профилактика помогут предупредить развитие цистита у ребенка. А своевременное обращение к участковому врачу и выполнение всех предписаний специалиста будут способствовать скорейшему выздоровлению.
Циститом называется заболевание, сопровождающееся воспалением слизистой оболочки мочевого пузыря. Данное заболевание чаще встречается у женщин, нежели у мужчин, что в свою очередь, обусловлено анатомическими особенностями: женщины имеют более широкий и короткий мочеиспускательный канал (уретра), располагающийся вблизи естественных резервуаров инфекции (влагалище, анальное отверстие). Это является предрасполагающим фактором для проникновения инфекционных агентов в полость мочевого пузыря.
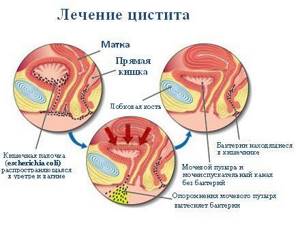
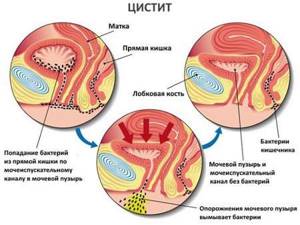
Наиболее распространенной причиной возникновения цистита является инфекция. Заражение чаще всего происходит восходящим путем, при котором микроорганизмы поднимаются из мочеиспускательного канала в полость мочевого пузыря. В 80% случаев заболевание вызывается E. coli (кишечной палочкой), в норме обитающей в просвете прямой кишки. К другим возбудителям цистита относятся стафилококки, клебсиелла, протей и др.
Возможен также нисходящий характер возникновения заболевания, когда инфекционный агент попадает в полость мочевого пузыря с током мочи из пораженных почек и мочеточников. Такая ситуация наиболее часто встречается при уже имеющемся пиелонефрите ; цистит в данном случае выступает уже как вторичное заболевание.
В редких случаях возможно проникновение инфекционного агента в мочевой пузырь с током крови из других очагов инфекции. Подобный вариант развития цистита наблюдается при септических состояниях и характеризуется тяжелым течением с поражением многих органов и систем.
Кроме инфекционной природы, цистит может развиваться под влиянием токсических, лекарственных, термических, химических и др. факторов. Особое место занимает так называемый нейрогенный цистит, вызванный нарушением иннервации стенок мочевого пузыря. Такая форма цистита может развиваться на фоне травм спинного и головного мозга, аномалиях развития центральной и периферической нервной системы.
Помимо причинных (этиологических) факторов немаловажное значение придается факторам, предрасполагающим к возникновению заболевания. Среди них выделяют:
— снижение общей резистентности организма (переохлаждение, сопутствующие заболевания, истощение, белково-энергетическая недостаточность и др.);
— застой мочи в просвете мочевого пузыря (часто наблюдается при редком посещении туалета);
— недостаточное соблюдение гигиены наружных половых органов;
— нерациональное питание (недостаточность основных ингредиентов пищи, авитаминозы);
— оперативные вмешательства на органах мочеполовой системы, гинекологические манипуляции;
— механический заброс инфекции во время полового акта.
Характерными симптомами острого цистита являются так называемые дизурические расстройства, которые складываются из учащенного и болезненного акта мочеиспускания. Моча при этом может иметь неприятный запах, быть мутной, в отдельных случаях наблюдается терминальная гематурия (выделение мочи, окрашенной кровью, в конце акта мочеиспускания). Характерны чувство жжения в области уретры, боли внизу живота, достигающие своего апогея к концу мочеиспускания. Мочевой пузырь при этом опорожняется не полностью, что служит благоприятным фактором для развития микроорганизмов. Недостаточное опорожнение мочевого пузыря приводит к недержанию мочи (выделяется по каплям) и ложным позывам к мочеиспусканию.
Среди сопутствующих симптомов острого цистита наиболее часто отмечаются боли в поясничной области, ухудшение общего состояния. Субфебрильная температура – характерный, но не обязательный признак заболевания. В случае же, если температура тела достигает отметки 38?С и более, следует задуматься о возможном вовлечении в процесс почек.
Хронический цистит представляет собой стойкий патологический процесс, протекающий с периодами обострения и ремиссий. Выделяют следующие варианты хронического цистита:
1. латентный – при котором не отмечается характерных клинических симптомов заболевания, а диагностика его основана на изменении в общем анализе мочи;
2. персистирующий – наличие 3 и более обострений в год, сопровождающихся типичной клинической картиной острого цистита;
3. интерстициальный – довольно неблагоприятная разновидность хронического цистита, протекающего с частыми и тяжелыми обострениями, с типичной и ярко выраженной клинической картиной заболевания. При этом течение цистита упорное, отмечается прогрессирующее изменение структуры стенок мочевого пузыря.
Диагностика болезни, как правило, не представляет существенных трудностей и основывается на следующих данных:
— анамнез, в котором есть указания на переохлаждения, недавно перенесенные заболевания, погрешности питания и др.;
— типичная клиническая картина (учащенное и болезненное мочеиспускание, боли внизу живота, усиливающиеся к концу акта мочеиспускания, боли в области поясницы, субфебрилитет, изменение цвета мочи);
— общий анализ мочи – отмечается обильная лейкоцитурия, бактериурия, незначительная или умеренная протеинурия, возможна гематурия;
— посев мочи на питательные среды дает бурный рост микроорганизмов – возбудителей заболевания;
— УЗИ мочевого пузыря выявляет признаки его воспаления;
— также немаловажное значение имеет консультация гинеколога, выявление инфекций половых путей и определение микрофлоры влагалища.
Лечение острого цистита складывается из следующих основных направлений:
1. соблюдение диеты с ограничением острых блюд, специй, алкоголя, с низким содержанием соли;
2. питьевой режим – обильное употребление теплого щелочного питья (клюквенные морсы, соки, щелочные минеральные воды – до 2 л в сутки);
3. согревание области мочевого пузыря с целью уменьшение симптомов воспаления;
4. фитотерапия – отвары лекарственных трав (хвощ полевой, зверобой, толокнянка и др.), обладающие мочегонным и противовоспалительным действием;
5. применение антибактериальных, противовирусных, противогрибковых препаратов. Лекарственное вещество назначается с учетом выделенного возбудителя, степени тяжести заболевания и выраженности изменений в общем анализе мочи.
Лечение хронического цистита направлено главным образом на устранение основного заболевания (в случае, если хронический цистит является следствием мочекаменной болезни. стриктуры уретры и др.). При неэффективности консервативных мер терапии, быстром прогрессировании морфофункциональных изменений мочевого пузыря поднимается вопрос об оперативном вмешательстве. Важное значение в программе лечения хронического цистита приобретает санаторно-курортное лечение.
Меры профилактики цистита заключаются в адекватном питьевом режиме, ограничении острых, кислых, соленых блюд, специй, алкоголя. Необходимо соблюдать правила личной гигиены, избегать переохлаждений.
Огромное значение придается лечению сопутствующих заболеваний, в том числе органов малого таза, эндокринных расстройств.
Необходимо своевременное и максимально полное опорожнение мочевого пузыря. Рекомендуется избегать ношения облегающего синтетического нижнего белья. Решающее значение в профилактике цистита является регулярное посещение гинеколога, сдача анализа на инфекции, передающиеся половым путем.
Ну и в заключении этой темы предлагаю вам небольшое видео о причинах, диагностике и лечении цистита!
Применяется аптечная ромашка как в традиционной, так и в альтернативной медицине благодаря своим свойствам, а именно:
принимает активное участие в устранении воспалительного процесса; уничтожает болезнетворные бактерии;
действует как дезинфицирующее средство для обработки ран; способствует выделению желчи; является гипоаллергенной и принимает участие в устранении аллергических проявлений.
Представители нетрадиционной медицины рекомендуют использовать для терапии цистита цветки ромашки. Из них делают отвары, настои, проводят различные наружные процедуры, например, ванночки, микроклизмы или спринцевания. Чтобы достичь максимальной пользы от ромашковых соцветий и ускорить процесс выздоровления цистита, необходимо придерживаться терапевтической схемы и правильности проведения процедур.
Одним из действенных методов борьбы с воспалительным процессом в мочевом пузыре являются водные физиотерапевтические процедуры с ромашковым отваром. Необходимо взять 4-е больших ложки высушенных соцветий и погрузить их в таз с кипятком. Получившийся отвар налить в ванну и погрузиться в нее так, чтобы вода полностью покрывала ножки в положении сидя. Делать ванночки при цистите нужно ежедневно в процессе лечения, проводя в ромашковой воде по 20 минут. После них сразу надеть махровые носочки, избегать переохлаждения, иначе можно спровоцировать серьезные осложнения. Желательно, чтобы ванна, в которую садится больной, была теплой. Для этого ее предварительно прогревают горячей водой. Рекомендуется продолжать процедуры на протяжении 3-х суток после исчезновения признаков недуга.
Хорошо помогает ромашка от цистита, если проводить с ней микроклизмы. Необходимо подготовить настой. Для этого следует смешать ромашковые соцветия с тысячелистником в пропорции 1:1 и добавить маленькую ложку шишек хмеля. Компоненты перемешать и залить 400 мл закипевшей воды. Оставить настой на полчаса, после чего отфильтровать и остудить. Для 1-й процедуры потребуется 50 мл настоя. Делать микроклизмы нужно с утра и перед ночным сном. Продолжать лечение, пока не пройдет симптоматика цистита и после этого еще для закрепления эффекта ? дней 5.
Из такого настоя также делают спринцевания, но не чаще 2-х раз в неделю. Проводится данная технология с использованием специального инвентаря — стерильного катетера, выпускаемого отдельно для женщин и мужчин. Для проведения процедуры потребуется стерильное вазелиновое масло, настой ромашки, асептик, марля и тазик. Больному следует подмыться асептическим раствором, погрузить кончик катетера в вазелиновое масло и не спеша ввести его в уретру, чтобы через катетер выделилась моча. К противоположному концу катетера подсоединить шприц с ромашковым раствором и медленно ввести около 60 мл. После этого следует отсоединить шприц, а вода должна вытечь из мочевого пузыря. Облегчить ее выхода можно надавливанием над лобком. Стоит учитывать, что при проведении данной процедуры велика вероятность травмирования пузыря.
Применяется ромашка против цистита в виде настоя. Для его приготовления требуется взять 2 ст. л. сухих соцветий ромашки и залить их ? л закипевшей воды. Оставить жидкость настаиваться на 45 минут, после чего профильтровать. Пить настой от цистита на протяжении всего дня по 0,5 стакана. Эффективным народным средством считается сбор из 1-й части ромашки, 1-й части мяты и 3-х частей корней валерианы. Ингредиенты перемешать, взять большую ложку и залить 1000 мл кипятка. Оставить настой в термосе на 2?3 часа. Пить лекарство при цистите дважды в сутки по 0,5 настоя до приема пищи.
В равных частях подготовить брусничный лист, ромашку, тысячелистник, зверобой и календулу. Ингредиенты перемешать и взять 4-е большие ложки смеси. Залить растения 1 л закипевшей воды и поставить на водяную баню.
Когда жидкость подогрелась до 100 градусов Цельсия, необходимо выключить огонь, а емкость накрыть крышкой на полчаса.
Безопасное растение — ромашка, считается наиболее подходящим для терапии цистита в период вынашивания ребенка. Абсолютно безопасно можно принимать цветок, если делать из него сидячие прогревания в горячей воде и спринцевания. С осторожностью употребляют отвары и настои, так как ромашка способна активировать выработку гормона эстрогена, что опасно для течения беременности. В такой ответственный период каждой женщины проводить терапию воспаления мочевого нужно исключительно под наблюдением профильного специалиста.
Помогает ли ромашка при цистите? По мнению многих сторонников нетрадиционной медицины, ромашка — лучшее средство в лечении воспалительного процесса мочевого пузыря. Существует множество рецептов и техник использования этого цветка, которые эффективно борются с циститом, а также выступают его профилактикой. Однако, несмотря на существенную пользу ромашки, она может нанести здоровью вред, когда не учитывать противопоказания к ней и не придерживаться дозировок. Чтобы предотвратить развитие нежелательных явлений в процессе фитотерапии, перед началом курса необходимо проконсультироваться с доктором.
оказывает антисептическое и успокаивающее действия; купирует болевые ощущения; снимает спазмы и расслабляет;
Лечение цистита ромашкой можно проводить с помощью паровых ванн, используя ромашковый отвар, приготовленный по рецепту выше. Важно, чтобы раствор был высокой температуры, но не крутым кипятком. Больному необходимо сесть над кастрюлей с отваром и накрыться одеялом. Длительность паровых ванн составляет по 25 минут каждый день в течение недели.
Настой для спринцевания не трудно приготовить самому.
В борьбе с воспалением мочевого пузыря рекомендуется пить чай, приготовленный из сухих цветков ромашки, которые следует залить кипятком и настоять 1?2 минуты. Готовый чай пить на протяжении дня. Он снимет мышечные спазмы, купирует болевые ощущения, уменьшит воспаление и окажет седативное и расслабляющее действия. Такой чай можно использовать для терапии цистита у маленьких деток.
В борьбе с воспалением мочевого пузыря рекомендуется пить чай из ромашки.
Чтобы справиться с проблемами мочевого пузыря, рекомендуется пить отвар, приготовленный из большой ложки сухих ромашковых цветков и 1-й кружки кипятка. Поставить жидкость на водяную баню и через 10 минут кипения профильтровать и остудить. Принимать отвар нужно четырежды в сутки. Используют ромашку при цистите в различных сборах, наиболее эффективен такой рецепт:
- Употреблять готовый отвар по 1-му стакану четырежды в сутки до трапезы.
Депантол после аборта — Вообще так)Настя, я за тебя тогда отвечу))Событийный туризм.
Мы решили создать иерархическую цепочку долбоС‘бов) прошу всех писать своС‘ полжение в этой цепочке и самим придумывать названия своего уровня))).
Вот например я высшый мастер долбоС‘б далее идет ярик мой приближенный магистр дебильных наук) дальше сами)).
ГИ ГИ)))ну давай тогда что-то другое..)).
Осложнения после хирургических операций швы — Привлекательность и выразительность женского лица во многом зависит от формы и цвета бровей.
Правильно подобранная, красиво и симметрично выполненная открывает глаза и скрывает следы усталости.
Но, самое главное, коррекция формы бровей придает взгляду и образу большую выразительность.Главная цель ЂЂЂ сделать брови хорошо очерченными.
У каждого человека природой очень гармонично заложена индивидуальная линия, которая становится более ярко выраженной после коррекции бровей.Если ваши брови и ресницы недостаточно яркие, то в нашем кабинете можно воспользоваться услугой покраски бровей и ресниц (от 130 руб.).
Мастер профессионально подберет и размешает краску, которая будет подходить именно вам.Такая услуга особо актуальна, если вы собрались ехать отдыхать на море или поплавать в бассейн.
Стоматолог онколог — А у меня тока кент.
Жалкоа чС‘ мы токо в троС‘м.
Аххану давайте знакомится чтоль?пхха.
Давайте меня звать Димочкаахахаха вас.
А я Бонд..Джейсм Бонд..Но можно просто Линаах.
В новый год с чистого листа ))).
Пусть обиды пройдут и вернем Аню!
И пусть новaя курилкa будeт содeржaтeльнeй прeдыдущeй!
Хотя, судя по тому, как всем пох на группу, на сайт будет пох вдвойне ))).
Почему нельзя делать аборт — кста было весело хд.
или када мы читали парашу лермонтава я запела на весь класс басом «ой ты гой еси царь Иван Васильевич. » тада тож было весело хд.
Болезни роговицы глаза — Мы вот лупим жестоко, я уже столько народу споил и всС‘ из за плохой физической подготовки и бонусов в которые и слепой попадет.
Эту историю я прочитала на форуме сайта питомника немецких овчарок ТАЙГЕР ГЕШТЕРН Она полностью подтверждает название этой группы.Уважаемые Господа Немчатники и владельцы собак, хочу выставить на ваш суд свою непростую историю.
Я вынуждена написать это письмо, дабы уберечь от этой алчной, жадной, меркантильной и жестокой женщины других простатит собаководов.
Ее имя Николаева Люба владелец Немецкой Овчарки Гланденталь Жуманжу (Женя).Меня зовут Долинина Витта Леонидовна, до замужества (Кузнецова), эксперт-кинолог со стажем более 25 лет.
Ультразвук в онкологии — 5. Меня зовут Асель.
Родилась в Атырау, республике Казахстан.
В данный момент проживаю в Элисте, Россия.
Осложнения после хирургических операций швы — Поделитесь опытом: фсе ли Аленки, повзрослефф, становяццо Метелками?
Если ваши эмпирические исследования показывают, что не все, просьба привести примеры.
Тромбоз глубоких вен симптомы — Все таки студенческая жизнь очень веселая,я столько нового (не брать предметы) узнала!
Главное, это новое и интересное не растерять с годами.
Ну я думаю все знают правила так начнем)))Смотрю в окно.
Окно закрасили вчера молдованЕ. решил пойти с другом в парк.
В медицинской практике простатит принято разделять на несколько видов, характеризующихся собственными признаками. Наиболее распространенным является специфический тип, обусловленный проникновением патогенных микроорганизмов, в результате влияния которых в предстательной железе формируется воспалительный процесс.
В качестве возбудителей заболевания могут выступать:
хламидии; гонококк; уреаплазма микоплазма и другие.
Из-за того, что большинство указанных бактерий проникают при половом контакте, такой вид простатита иногда называют венерическим. Кроме того, он возникает при воздействии вирусных и инфекционных возбудителей.
В зависимости от длительности течения патологии бывает острый и хронический простатит. Симптомы обеих форм не отличаются друг от друга. Главной особенностью хронического простатита является то, что болезнь проявляет себя периодически.
Стрептококки, грибки и некоторые другие возбудители, проникая по мочеиспускательному каналу, провоцируют возникновение неспецифического простатита. Длительное течение застойных процессов, образовавшихся в области малого таза, способствуют развитию когнитивной формы.
У некоторых мужчин простатит диагностируется случайно, так как заболевание длительное время никак себя не проявляет. Обычно это происходит при биопсии предстательной железы, операциях на ней или аутопсии. В данном случае речь идет о латентном, или скрытом, простатите. В роли провоцирующих факторов такого заболевания могут выступить возрастные изменения, происходящие в организме, гормональные патологии, нарушение иммунитета.
Наиболее редкой формой недуга является аутоиммунный воспалительный процесс. Он возникает, когда происходит сбой в работе иммунной системы, в результате которого она начинает атаковать здоровые клетки предстательной железы, принимая их за патогенные.
Оба заболевания являются хроническими. Их лечение довольно сложное. В основном терапия предполагает профилактику патологии, так как полностью избавиться от болезни нельзя. Опасностью таких видов простатита является то, что мужчина, во-первых, не всегда сам может определить их наличие, и, во-вторых, недуг приводит к серьезным нарушениям в работе предстательной железы и подвергает опасности жизни пациента.
Основные симптомы, характерные для простатита, выглядят следующим образом:
Появление боли, локализованной в области промежности. Иногда она отдается в поясницу. Частые позывы к мочеиспусканию. Сам процесс сопровождается определенными трудностями. Нарушение эректильной функции. Преждевременное семяизвержение. Нередко такие симптомы возникают вследствие развития аденомы простаты. Доброкачественная опухоль формируется часто при возрастных изменениях в организме. По мере своего роста она сдавливает расположенные поблизости каналы и сосуды, тем самым провоцируя образование застойных процессов.
Последние способствуют активному размножению разнообразных бактерий.
Лечение воспаления предстательной железы необходимо проводить вовремя, при появлении первых симптомов патологии. Иначе существует вероятность развития хронического недуга, известного более как махровый простатит.
Опасность данного заболевания заключается в том, что частым его осложнением является склероз, или фиброз, простаты. Он представляет собой процесс, в ходе которого происходит замещение здоровых тканей, образующих предстательную железу, фиброзной. В результате орган не только меняет форму, но и теряет свои первоначальные функции.
Склероз простаты в зависимости от протекающих в железе процессов подразделяется на несколько видов. При этом данный недуг практически не поддается традиционным, малоинвазивным методам лечения. В основном для восстановления предстательной железы прибегают к хирургическому вмешательству. Важно отметить, что каждый новый рецидив хронического простатита усиливает тот воспалительный процесс, который затронул простату.
Поэтому без терапии заболевания обойтись нельзя, иначе помимо склероза пациент может столкнуться со следующими недугами:
цистит; пиелонефрит; везикулит, представляющий собой воспаление семенных пузырьков; эпидидимоохрит, характеризующийся воспалением яичек.
Следствием указанных патологий является наступление бесплодия. Правда, при условии, что пациент отказывается проводить лечение.
Если соблюдать определенные правила, направленные на профилактику воспаления предстательной железы, то можно избежать его возникновения.
- отказаться от вредных привычек;
- вести более активный образ жизни, который включает в себя регулярные физические упражнения;
- перейти на здоровый рацион;
- вести регулярную половую жизнь;
- своевременное лечение других заболеваний, в особенности инфекционного характера.
Есть и другие описания того, чем является гематурия (что это такое у женщин и мужчин): след крови в моче, эритроциты в моче, или видимая кровь в моче.
Гематурия бывает макроскопической и микроскопической.
- В первом случае кровь в моче видна невооруженным глазом. При этом изменения в цвете мочи может варьироваться от розового до темного (как напиток кола), возможно наличие сгустков крови.
- Микроскопическая гематурия не видна без микроскопа. Она часто обнаруживается случайно, при ежегодном медицинском обследовании на работе, или же при исследовании мочи пациента с симптомами инфекции мочевыводящих путей.
Во многих случаях появлению крови в моче не сопутствуют дискомфортные ощущения. Это — бессимптомная гематурия. Но бывает, что кровь в моче сопровождается различными симптомами, начиная от частых позывов к мочеиспусканию и заканчивая дизурией — болью во время мочеиспускания. В некоторых случаях, связанных с инфекцией в почке и мочевыводящих путях, боль может «дополняться» лихорадкой.
Распространенность бессимптомной гематурии у взрослых женщин и мужчин колеблется в широких пределах. По данным популяционных исследований показатели распространенности данного состояния варьируются от 1% до 16%. Этот диапазон объясняется различиями в демографии пациентов, количестве наблюдений, методов диагностики, и количестве скрининговых тестов на одного пациента.
Пациенты пожилого возраста, с высоким риском урологической заболеваний, имеют более высокий показатель распространенности гематурии. По данным долгосрочного исследования израильских ученых, стойкая бессимптомная микроскопическая гематурия, развившаяся в подростковом возрасте, дает повод заподозривать развитие терминальной стадии почечной недостаточности у пожилых людей.
Что такое гематурия у женщин при различных состояниях:
- В норме количество эритроцитов в моче у женщин не должно превышать 3 в поле зрения. То есть без микроскопа их не увидеть, и окрашивать жидкость в красный цвет они не могут.
- При беременности кровь в моче может «говорить» о росте плода или же указывать на изменение гормонального фона у беременной женщины, заболевание мочеполовой сферы, проблемы со свертываемостью крови, диатез, наличие камней в мочевом пузыре или почках. Редко гематурия появляется у беременных женщин старше 40 лет при раке почки или мочевого пузыря. Иногда кровотечение из прямой кишки при геморрое (частом спутнике женщин в положении) может быть спутано с гематурией.
- Гематурия при лактации чаще всего является следствием геморрагического цистита, травмы влагалища или пиелонефрита.
- При менопаузе гематурия может быть вызвана онкологическим заболеванием. Однако есть и менее опасные причины: терапия эстрогенами, воспалительное заболевание мочевого пузыря, полипы в матке, атрофический вагинит, эндометриоз и сильная сухость слизистой влагалища.
- В подростковом возрасте примесь крови в моче — возможное следствие повышенных физических нагрузок, инфекционной болезни мочеполовой системы, печеночной недостаточности или острого гломерулонефрита.
Наиболее распространенные причины гематурии:
- Цистит, уретрит и пиелонефрит.
- Маточное или вагинальное кровотечение.
- Менструация.
- Камни в почках и мочеточнике могут спровоцировать микроскопическую гематурию, но иногда возникает и макрогематурия.
- Поражения мочевого пузыря, в том числе полипы.
- Киста в почке, в том числе поликистоз почек.
- Доброкачественная опухоль и рак почек. Выявить опухоли можно прежде чем они разрастутся настолько, чтобы вызвать гематурию. Разумеется, если человек будет проходить ежегодные профилактические осмотры.
- Камни в мочевом пузыре.
- Уретральные опухоли, полипы и дивертикулы — мешковидные выпячивания стенки полого или трубчатого органа.
- Геморрагический цистит.
- Лекарства. Общие препараты, которые могут вызвать макрогематурию, включают: аспирин, пенициллин, варфарин и гепарин для разжижения крови, и противораковые препараты с циклофосфамидом.
- Серьезные физические нагрузки. Не совсем ясно, почему они вызывают макрогематурию. Возможно, это объясняется травмой мочевого пузыря или обезвоживанием. Чаще всего гематурия бывает у людей, чья спортивная деятельность связана с бегом.
- Гематурия может быть первым признаком внутренней болезни почек (клубочкового заболевания).
Менее распространенные причины гематурии включают:
- Рак толстой кишки или мочевого пузыря.
- Рак мочеточника.
- Радиационный цистит. Он может возникнуть у женщин, которые подверглись облучению таза в прошлом для лечения рака матки.
Выяснив об особенностях гематурии, что это такое у женщин, важно отметить, что из-за цистита, который часто встречается у женщин, гематурию могут неправильно отнести к инфекции мочевых путей. Однако, и кровь в моче и симптомы инфекции мочевых путей могут совпадать с другими, более серьезными причинами гематурии.
Поэтому, увидев изменение цвета мочи, следует немедленно обратиться к врачу без самостоятельного назначения противовоспалительных лекарств, антибиотиков, народных средств и т.д.
Факторы риска для развития опасной болезни у пациенток с микроскопической гематурией:
- Курение.
- Профессиональное воздействие химических веществ или красителей (например, бензина, ароматических аминов).
- Возраст старше 40 лет.
- История урологического расстройства.
- Инфекции мочевыводящих путей.
- Облечение органов малого таза.
Различные факторы могут привести к ложно-положительным и ложно-отрицательным результатам анализа мочи на гематурию.
- Например, ложно-отрицательный результат может быть вызван приемом витамина C.
- Ложно-положительный результат может быть следствием миоглобинурии или загрязнения мочи менструальной кровью.
Иногда врач может рекомендовать дополнительные тесты, в том числе:
- Ультразвуковое сканирование.
- Цистоскопию. В ходе данной процедуры врач проводит узкую трубку, снабженную миниатюрной камерой в мочевой пузырь. «Зрение» при помощи цитоскопа дает более точную информацию о состоянии мочевого пузыря и уретры, по сравнению с обычным физическим осмотром.
Несмотря на все обследования, причина появления крови в моче иногда не поддается выявлению. В этом случае врач, скорее всего, порекомендует пациентке регулярно сдавать анализы.
Гематурия не имеет специфического лечения. Вместо этого лечащий врач сосредоточится на основном заболевании, таком как:
- Инфекция мочевых путей. Обычно для их лечения применяются антибиотики. Симптомы стихают через несколько дней после начала приема лекарства, но повторяющиеся инфекции, возможно, потребуют длительной терапии.
- Камни в почках. Маленькие камни в почках могут выйти, если потреблять большое количество жидкости. Пациентке следует поговорить со своим врачом о соответствующем количестве жидкости. Если это не сработает, уролог, скорее всего, порекомендует более инвазивные меры, такие как ультразвуковое дробление камней на мелкие кусочки. А в некоторых случаях удалить камень поможет только хирургическая операция.
- Болезни почек. Независимо от того, что вызвало проблему, цель лечения — снять воспаление и ограничить дальнейший ущерб почкам.
- Рак. Хотя есть несколько способов лечения рака почек и мочевого пузыря, операция по удалению пораженной ткани часто является первым выбором, поскольку раковые клетки относительно устойчивы к радиации и большинству типов химиотерапии. Часто справиться с раком помогает хирургическая резекция или полное удаление мочевого пузыря. В некоторых случаях операция может быть назначена в комбинации с химиотерапией.
- Наследственные нарушения кровообращения. Лечение наследственных заболеваний, которые влияют на почки, сильно различается. Доброкачественная семейная гематурия, как правило, не требует лечения, в то время как люди с тяжелым синдромом Альпорта должны проходить диализ — искусственный способ удаления отходов из крови, когда почки уже не в состоянии это делать. Серповидноклеточная анемия лечится с помощью лекарств, переливания крови, или, в худшем случае, трансплантации костного мозга.
Причинами развития цистита могут быть как инфекции, так и неправильный образ жизни (сюда входит несбалансированное питание, несоблюдение личной интимной гигиены, частые простуды и т.д). Циститы поражают как женщин, так и мужчин. Но женщины страдают от этого заболевания гораздо чаще в силу особенностей анатомического строения мочеполовой системы и ее большей уязвимости факторами, вызывающими цистит. Мужчины, в отличие от женщин, предпочитают не обращаться к врачу при возникновении проблем с мочеиспускательной системой. Это обстоятельство объясняет, почему цистит у них часто переходит в хроническую форму.
Дело в том, что в официальной медицине, как правило, упор делается на медикаментозную терапию, в первую очередь, на таблетки антибиотиков. Казалось бы, что это вполне обосновано. Ведь главным фактором, вызывающим цистит, является бактериальный агент, с которым быстро справляются антибиотики и сульфаниламиды. Но сами антибиотики имеют многочисленные побочные действия на организм. Что касается бактериальной флоры, то она в итоге становится устойчивой к их воздействию. Получается, что болезнь не лечится, а приглушается. С возникновением благоприятных для нее условий она вновь возвращается, что чревато развитием таких осложнений, как пиелонефрит. Так есть ли правильное лечение? Да, оно заключается в применении медикаментозных средств и не исключает лечение цистита народными средствами.
Для тех больных, у которых заболевание перешло в хроническую стадию, фитотерапия становится практически основным средством лечения, о чем говорят отзывы самих пациентов. Ведь патогенная флора при длительном лечении антибиотиками приспосабливается и не реагирует на них, продуцируя устойчивые штаммы. Рассмотрим подробнее то, как лечится цистит народными средствами.
Народные методы лечения цистита за сотни лет накопили множество рецептов и советов, помогающих справиться с этим недугом. Их эффективность объясняется тем, что многие фитосредства обладают антибактериальными, иммуностимулирующими, спазмолитическими и диуретическими свойствами. Их необходимо использовать в комплексной терапии острого цистита, а также в профилактических целях.
Что касается хронической стадии заболевания, то ее вылечить антибиотиками проблематично, так как бактериальная флора, находящаяся на слизистой стенок мочевого пузыря не реагирует на них. В таких случаях помогут только правильно подобранные народные средства при цистите. Лекарственные растения при правильном их использовании позволяют полностью избавиться от воспалительных очагов в мочевом пузыре, вызванных различными формами инфекции. При этом травы благотворно влияют на общее состояние больного, попутно вылечивая его от других заболеваний. И главное то, что вылечить цистит народными средствами можно навсегда, так как фитотерапия намного снижает риск рецидива заболевания.
В остром периоде цистита необходим постельный режим с употреблением большого количества жидкости. Из рациона питания надо категорически исключить острые, кислые, соленые и пряные блюда. Нельзя употреблять в пищу перец, как черный, так и красный стручковый. Народные средства для лечения цистита – это прежде всего употребление в свежем виде ягод брусники, рябины и клюквы. Последняя, кроме антисептических, обладает еще и антибактериальными свойствами. Очень эффективны в остром периоде заболевания такие зеленные овощи, как петрушка и сельдерей.
Сидячие теплые ванночки на отваре лекарственных трав снимают боль и воспаление, повышают эффективность лекарственных препаратов. Рекомендуется проводить такие лечащие процедуры 2-3 раза в день с условием, что после ванночки следует улечься в теплую постель. На ванночку берется 4-5 столовых ложек смеси трав и завариваются в 2 литрах горячей воды. Смесь доводят до кипения и настаивают в течение 2 часов, процеживают и добавляют в теплую ванну. Процедура не должна длиться более 20 минут. Травы для ванночек могут быть взяты в разных сочетаниях. Какие народные средства от цистита в виде трав можно применять для сидячих ванночек?
- корень аира;
- шишки хмеля;
- цветки ромашки аптечной;
- трава зверобоя;
- трава мяты перечной.
Также для сидячих ванночек используются боярышниковые и валериановые настойки. В подготовленную теплую ванну следует влить по 20 мл той и другой настойки. Вода для ванночек должна быть теплой, не более 37 градусов Цельсия.
Рецептов того, как лечить цистит народными средствами, много. Вот некоторые из них.
- Черешки вишни для заваривания чая. Можно использовать и свежие, и сушеные черешки. 30-45 г черешков заливаются 1000 мл кипятка. Пьют настоявшийся чай через 15-20 минут на голодный желудок по утрам.
- Чай из соцветий ромашки аптечной и травы хвоща. Берется по 10 грамм сухой травы растений и заливается 200 мл кипятка. Заварившийся в течение 15 минут чай пьется в горячим 3 раза в день.
- Отвар семян льна. 45 г льняного семени вскипятить в 500 мл воды и оставить на 10-20 минут. Для придания вкуса добавлять 15 граммов меда. Полученное средство выпивается маленькими глотками за один час.
- Отвар из хвоща полевого.30 г травы хвоща засыпать в 1000 мл теплой воды и кипятить 15 минут на слабом огне. Затем поместить под «шубу», закрыв шерстяной тканью на 20-30 минут. Процеженный и остуженный отвар выпивать по 90 мл трижды в день. Можно использовать настой хвоща в холодной воде. 5 г травы залить100 мл холодной воды и оставить на 20 часов. Прием по схеме.
- Настой из семени укропа. Укропное семя измельчить в кофемолке. 15 г полученного порошка залить 200 мл кипятка. Настоявшийся за 2-3 часов напиток (лучше в термосе), пить по 100 мл по утрам, выпивая вместе с осадком порошка.
- Настой из травы петрушки. 100 граммов свежего растения измельчить и залить 1000 мл г вскипевшей воды. Оставить для заваривания на 1,5- 2 часа. Прием каждый день по 100 мл.
- Паста из зелени петрушки. Растение вымыть и мелко нарезать. Поместить зеленую массу в небольшую кастрюльку и залить молоком. Поставить на слабый огонь и, помешивая, выпарить все молоко. Полученную массу принимать по 15 г несколько раз в день в течение 3-4 дней.
- Настой из фитосбора. Смешать в равных частях березовые листья, календулу, корень петрушки. Взять 15 г смеси и залить 100 мл кипятка. Вскипятить на слабом огне, остудить. Пить настоявшееся за 30-40 минут средство по 25 мл 4 раза в день.
- Отвар из корней шиповника. Измельчить корни растения и 60 г залить 1000 мл воды, кипятить на слабом огне 15 минут. Принимать процеженное и остуженное средство по 100 мл 4 раза в день.
- Настой из фитосбора. В равных частях берется трава подорожника, хвоща полевого и лапчатки прямостоячей. Из полученной смеси сухих трав 30 г засыпается в термос и заливается 500 мл кипятка. Готовое народное средство от цистита пить по 30 мл 2-3 раза в день.
- Настой из фитосбора. Взять по 3 части брусничных листьев и по 2 части травы шалфея, кипрея, фиалки трехцветной, таволги, корня и листьев одуванчика и по 1 части травы мяты, цветков ромашки аптечной и алтейного корня. 15 г смеси засыпать в термос и заварить 500 мл горячей воды. Настоявшееся средство в острый период болезни пить по 25 мл до 8 раз в сутки. Затем по 50 мл 4 раза в день до еды.
- Раствор пищевой соды.
Применение содового раствора в лечении острого цистита объясняется его действием на патогенную флору мочевого пузыря. Его щелочная среда губительна для болезнетворных микроорганизмов, которые активны в кислой среде. Чтобы приготовить содовый раствор, надо взять 15 г соды и растворить в 1000 мл теплой кипяченой воды. Раствор рекомендуется употреблять по 15 мл 3 раза в день.
В своем арсенале народная медицина от цистита имеет не только настои и отвары, но и спиртовые настойки. Например, эффективна настойка из почек березы, тополя и осины. Сырье берется в равных частях и заливается водкой в соотношении 1:10. Средство стоит 3-4 недели в темном, прохладном месте. Готовую спиртосодержащую настойку следует принимать 3 раза в день до еды по 2-30 капель, растворяя в 20-30 мл воды.
Параллельно с приемом лекарственных форм внутрь рекомендуется при лечении цистита в домашних условиях использовать аппликации из фитосборов. Готовятся они аналогично рецептам отваров или настоев, но используется не жидкая часть, а остаток от заварки трав. Заварка от фитосбора отжимается и помещается в хлопчатобумажный мешочек, который прикладывается в теплом виде на область мочевого пузыря. Сверху мешочек укрывается махровым полотенцем. Аппликация держится до остывания. Повторять процедуру можно в течение 2-3 недель.
Занимаясь лечением травами, стоит знать некоторые общие рекомендации по приготовлению отдельных лекарственных форм.
В первую очередь надо знать отличия в приготовлении, приеме и хранении таких лекарственных форм как настои, отвары и настойки.
- Настои – водные вытяжки из растений. Для получения большего эффекта части растений – стебли, листья и цветки измельчаются. Более правильно готовить настои на водяной бане. Но можно готовить их и с использованием термоса или закутывания емкости с настоем теплой тканью. Холодные напитки настаиваются не один-два часа, а несколько часов, иногда даже дней. Стандартный расчет приготовления настоя таков: 1 часть сырья к 10 частям воды. Настои рекомендуется перед употреблением процеживать. Хранится такая лекарственная форма недолго, так как в ней отсутствуют консерванты. Поэтому настои советуют готовить каждый день.
- Отвары – это тоже вытяжки из растений, но готовятся они обычно из грубых частей – корней, корневищ, стеблей, коры. Предварительно эти части растений измельчаются и берутся в пропорции 1:10, или 1:30, где большая часть – вода. Отвары отличаются от настоев тем, что их некоторое время кипятят. Они также не подлежат хранению и готовятся ежедневно.
- Сборы и чаи готовятся из сухих измельченных лекарственных трав. Рецептура их отличается тем, что компоненты берутся в определенной пропорции, смешиваются, а затем нужное количество смеси заваривается и настаивается.
- Настойки – это спиртовые, водно-спиртовые вытяжки растений. Лекарственное сырье, предварительно измельченное, помещается в стеклянный сосуд и заливается спиртовым раствором. В домашних условиях, кроме спирта, используется водка, красное виноградное вино (кагор). Сосуд плотно закрывается и ставится в темное прохладное место на несколько дней, иногда недель. Спиртовые настойки можно долго хранить в условиях холодильника.
В лечении хронического цистита есть очень эффективные фитосборы, которые можно приготовить самостоятельно, а можно купить в аптеке:
- Фитосбор, в который входят части таких растений, как эвкалипт, зверобой, эхинацея, девясил, брусничник, кипрей, таволга, бузина, шиповник. Заваренный и настоявшийся 15-20 минут фиточай пьют по 100 мл 3 раза в день.
- Фитосбор из равных частей кипрея, тополиных почек, липового цвета, травы мать-и-мачехи, листьев подорожника и семян петрушки. Залить 15г 500 мл кипятки и оставить на 40-60 минут. Принимать по 100 мл 3 раза в день.
Оба народных рецепта можно чередовать, принимая каждый в течение 3-4 недель.
Лечение цистита у мужчин народными средствами в принципе не отличается от лечения женщин. Единственное отличие – мужчины предпочитают лекарственные средства быстрого способа приготовления. Для них можно рекомендовать такие рецепты:
- Тыквенные семечки, которые необходимо съедать по 1 стакану на протяжении 6-7 дней. Лечебный эффект наступает уже на третий день. Но это средство не должно рассматриваться в качестве основного лекарства.
- Медово-клюквенный коктейль.В 100 мл кипяченой воды растворить чайную ложку меда и добавить 20 мл клюквенного сока. Коктейль смешать и пить 3 раза в день.
- Паста из меда, лука и яблока. Яблоко и лук натереть на терке и соединить с медом в пропорциях 1:1:1. Такая паста (1 чайная ложка), употребляется за 30 минут до еды.
- Настой из пшена. Крупу промыть и залить холодной водой в пропорциях 1 часть крупы и 3 части воды. Оставить крупу залитой на ночь. Пить настой из пшена по 100 мл 3 раза в день. Курс – 7 дней.
Не стоит забывать при хроническом цистите о растениях-адаптогенах, которые хорошо укрепляют иммунную систему. Это корень аралии, женьшеня, элеутерококка, лимонника, родиолы розовой, левзеи. Их настойки можно приготовить самостоятельно или купить в готовом виде в аптеке.
Также укрепляет иммунитет прополис в виде настойки, цветочная пыльца. Но прежде чем принимать продукты пчеловодства, надо знать об их сильном аллергологическом действии на некоторых людей.
Лечение хронического цистита не проходит быстро, а требует кропотливости и самодисциплины. Но такое отношение к лечению даст положительные результаты – признаки болезни уйдут безвозвратно.
Цистит – воспаление слизистой оболочки мочевого пузыря. В большинстве случаев цистит имеет инфекционную природу. Заболевание широко распространено, поражает представителей слабого и сильного пола, но чаще встречается у женщин в силу некоторых анатомических особенностей строения женского организма.
Что это за заболевание, какие причины возникновения и симптомы у взрослых, а также как правильно лечить цистит, и чем опасны осложнения — рассмотрим дальше.
Цистит — это болезнь, при которой происходит воспалительный процесс стенки мочевого пузыря. Как правило, при цистите воспаляется его слизистая оболочка.
Статистика показывает, что страдает от этого недуга каждая вторая женщина в течение своей жизни. Среди мужчин заболевание встречается гораздо реже, хотя и они не застрахованы от появления его симптомов.
Цистит – это инфекционное заболевание. Вот только возбудители его живут в нашем же собственном организме. В 85–95 % случаев причиной инфекций мочевыводящих путей становится E. coli – обычный обитатель кишечника. Ещё один типичный возбудитель – Staphylococcus saprophyticus, представитель микрофлоры кожи. И попадают они в мочевой пузырь восходящим путем: с кожи или из прямой кишки через уретру.
Классификация цистита построена на разных признаках. В зависимости от патогенеза воспаление мочевого пузыря может быть:
- первичным – если нет заболеваний других мочевыделительных органов;
- вторичным – сопутствует хроническим инфекциям в мочевыделительном тракте (уретриту, пиелонефриту), развивается на фоне мочекаменной болезни, гидронефроза, врожденных аномалий, опухолевого роста, аденомы предстательной железы, способствующих застою мочи.
В зависимости от захвата и площади распространения различают следующие виды цистита:
- тотальный – воспалена вся внутренняя поверхность пузыря;
- тригонит – процесс охватывает только зону анатомического треугольника;
- шеечный – локальное воспаление в нижней части.
Кроме того, существует классификация циститов согласно их происхождению:
- Преимущественно диагностируются циститы, которые имеют инфекционное происхождение. Но иногда встречаются воспаления мочевого пузыря, которые развиваются как последствие химического влияния (как следствие лечения определенными медикаментозными препаратами), термического влияния (последствие промывания мочевого пузыря слишком горячей жидкостью).
- К циститу могут привести ожоги, а также травмирование слизистой мочевого пузыря. Однако даже при подобных явлениях решающую роль в развитии болезни играет инфекции, которая оперативно присоединяется.
Исходя из этого цистит бывает:
- инфекционный;
- химический;
- термический;
- токсический;
- медикаментозный;
- нейрогенный;
- лучевой;
- инволюционный;
- послеоперационный;
- вирусный;
- паразитарный.
Возникновение цистита в острой форме характеризуется внезапностью, а также появлением резко выраженной болезненности при мочеиспускании, зудом и жжением, а в некоторых случаях – температурой.
Хронический цистит выявляется более по лабораторным показателям. Внешне или субъективно пациент может никаких жалоб и не предъявлять. Однако лабораторные показатели крови и мочи свидетельствуют о наличии инфекции в нижнем отделе мочевыводящих путей. В любой момент хронический цистит может обостриться, и появятся все признаки острого цистита.
Цистит – это болезнь, свойственная всем возрастам. Вызывают ее преимущественно следующие причины:
- переохлаждение тазовых областей;
- травмы слизистой мочевого пузыря;
- сидячий образ жизни;
- острая и жирная пища;
- наличие хронических гинекологических или венерических заболеваний;
- наличие очагов инфекции в организме;
- незащищенный секс;
- недостаток гигиены.
Непосредственной причиной воспаления в мочевом пузыре являются патогенные возбудители. Чаще всего оно вызывается кишечной палочкой (у 90% пациентов). Другими инфекционными агентами являются:
Спровоцировать воспаление может занесение инфекции при проведении тех или иных лечебных мероприятий (в т.ч. это касается инструментальной диагностики), также в качестве способа занесения инфекции рассматривается механическое повреждение. Симптомы при цистите могут быть вызваны не только воздействием инфекций, но также и грибков, микоплазмы, трихомонады, хламидии, вирусов и пр.
Внутренняя поверхность мочевого пузыря снабжена мощными защитными механизмами, препятствующими внедрению микроорганизмов в стенку органа. Однако местный иммунитет снижается и патогенность микробов увеличивается, вызывая болезнь, при появлении провоцирующих факторов:
- переохлаждения;
- гиповитаминоза;
- истощения;
- имеющихся сопутствующих заболеваний;
- гормональных нарушений;
- перенесенных операций;
- иммунодефицита.
Симптомы данной болезни зависят от ее формы. Если в острых случаях наблюдается яркая клиническая картина с сильными резями при учащенном до нескольких раз в час мочеиспускании, то при хроническом течении в период ремиссии признаки могут абсолютно отсутствовать.
Самым характерным симптомом цистита является:
- болезненное мочеиспускание, сопровождающееся остаточными ощущениями жжения и рези.
- Кроме того, больных циститом беспокоят боли в нижней части живота и ощущение неполного опорожнения мочевого пузыря.
- Иногда при цистите развивается недержание мочи, появляющееся при сильном желании помочиться.
- Моча может становиться мутной или приобретать красноватый оттенок вследствие примеси красных кровяных телец.
| Виды цистита | Симптомы |
| Геморрагический |
|
| Интерстициальный |
|
| Посткоитальный |
В выделяемой моче может присутствовать кровь, которая появляется в конце акта мочеиспускания. |
| Лучевой | Лучевой цистит характеризуется функциональными и структурными изменениями, урологическими осложнениями:
|
| Шеечный | Основной признак — недержание мочи, также возникают:
|
Острые явления длятся 2-3 суток и могут исчезнуть самостоятельно. Длительность болезни обусловлена защитными силами организма. В среднем она продолжается до двух недель. При этом общее состояние не страдает. Редко больные жалуются на слабость, небольшой подъем температуры.
Симптомы на острой стадии:
- учащенное мочеиспускание. В тяжелых случаях человек мочится каждые пятнадцать-двадцать минут, круглосуточно. Мочи при этом выходит очень мало. При этом у больного появляется чувство жжения в мочеиспускательном канале.
- Острая боль в области промежности и мочевого пузыря. Часто она возникает после мочеиспускания. Чем сильнее воспаление, тем острее боль.
- Кровь в конце акта мочеиспускания свидетельствует о геморрагическом цистите.
- Мутная моча с резким неприятным запахом.
- Озноб и повышение температуры тела.
- Тошнота и рвота.
На этой стадии заболевание напоминает острый цистит: симптомы те же, однако они имеют меньшую интенсивность. При катаральном характере хронической формы фиксируются следующие признаки воспаления мочевого пузыря:
- частое мочеиспускание;
- резкая боль;
- боли внизу живота;
- наличие примесей в моче (кровь, хлопья);
- ощущение неполного опорожнения мочевого пузыря.
Кроме указанных форм иногда диагностируется вялотекущий цистит, для которого не характерны выраженные обострения. Однако больные все же постоянно жалуются на частое мочеиспускание, при котором присутствует небольшая болезненность. Кроме того, признаками цистита такой формы являются периодические скачки температуры тела до субфебрильной, а также общее ощущение слабости и разбитости.
Обострение хронического цистита проявляется так же, как и при остром процессе — резями при мочеиспускании, которое становится весьма частым, болями, помутнением мочи, гематурией, легкой лихорадкой.
При правильно проведенной терапии симптомы исчезают за 5-10 дней. Но часто после домашнего или наспех выполненного лечения признаки заболевания пропадают лишь на некоторое время. Истинная причина болезни остается при этом в организме и дает о себе знать сразу же при малейшем переохлаждении. В таком случае говорят о том, что цистит перешел в хроническую форму.
К осложнениям цистита относятся:
- Интерстициальный цистит. При этой опасной разновидности заболевания воспаление захватывает не только слизистую мочевого пузыря, но и его мышечный слой. Что со временем приводит к сморщиванию этого важного органа. В конце концов, сморщенный мочевой пузырь уже не может выполнять свои функции и возникает необходимость в его пересадке.
- Гематурия или кровь в моче – эту проблема может возникнуть как осложнение цистита. При сильном кровотечении может появиться необходимость в переливании крови.
- Пиелонефрит. При не вылеченном цистите инфекция может подниматься вверх по мочеточникам и вызывать воспаление почек.
При первом эпизоде цистита можно обратиться к терапевту. Если заболевание принимает рецидивирующее или хроническое течение, следует получить консультацию уролога и обязательно пройти цистоскопию.
Подтверждение диагноза «острый цистит» производится на основании двух основных критериев:
- типичность проявлений симптоматики, характерной для цистита
- быстрое улучшение общего состояния больного при использовании антибиотиков.
При отсутствии эффективности в лечении заболевания, происходит его переход в хроническую форму, то есть оно становится затяжным в течении. В таком случае очень важно определить, в связи с чем это происходит, не менее важно произвести и дифференцировку хронического цистита с иного типа патологическими состояниями.
При постановке диагноза следует учитывать также, что для цистита не характерно повышение температуры свыше 37.5 градусов. Если у пациента наблюдается такой симптом, ему необходима консультация уролога для исключения болезни почек.
- Общий клинический анализ мочи при воспалительном процессе обычно характеризуется повышением уровня лейкоцитов до 8-10 (при норме до 5 в поле зрения).
- Анализ по Нечипоренко позволяет определить присутствие в моче не только форменных клеток крови (лейкоцитов, эритроцитов), но и клеток, выстилающих мочевые пути (эпителиальных клеток и их остатков — цилиндров).
- Бактериальный посев мочи (производится в течение 2-х дней) играет ключевую роль для выбора антибактериальной терапии, так как помогает выявить конкретный вид бактерий, вызвавших воспалительный процесс.
- При необходимости врач может назначить цистоскопию – исследование внутренней поверхности мочевого пузыря при помощи специального оптического прибора — цистоскопа, позволяющее обследовать все его отделы и поставить правильный диагноз.
Главная задача, стоящая перед врачом, который лечит цистит, – уничтожение болезнетворных микроорганизмов, проникших в мочевой пузырь и вызвавших воспаление слизистой. Выбор препаратов для проведения антибактериальной терапии цистита определяется такими параметрами, как длительность заболевания и степень выраженности симптомов. Кроме того, при подборе медикаментов учитываются:
- возможные побочные эффекты,
- всасываемость препарата,
- способ и скорость его выведения,
- наличие сопутствующих заболеваний и т. д.
Стандартом лечения цистита, независимо от того, острый ли он или это — обострение хронического, является рациональная антибиотикотерапия. Применяются лекарства из групп:
- нитрофуранов (фурадонин),
- фторхинолонов (левофлоксацин, норфлоксацин, офлоксацин, пефлоксацин),
- макролидов (монурал),
- цефалоспоринов (цефиксим).
Спазмолитические препараты (Но-шпа, папаверин, баралгин) снижают напряженность мышечной ткани, что снижает болезненность в мочевом пузыре.
- Прием медикаментозных препаратов для перорального применения (таблетки, отвары, суспензии, капли и другие);
- Соблюдение стандартных схем лечения цистита, желательно рекомендованных врачом после детального объективного, лабораторного и инструментального обследования;
- Соблюдение режима дня, питания, обильного питья, личной гигиены;
- Совмещение медикаментозной терапии с методами народной медицины;
- Использование тепловых процедур в области мочевого пузыря, профилактика переохлаждений, одевание теплой одежды, употребление теплого питья.
Медикаментозными средствами удается значительно улучшить состояние уже через 3-4 суток. Лечение цистита продолжается до 10 дней. После еще 2-3 недели рекомендуется ограничить острые блюда, принимать настои лечебных трав.
Чтобы достичь максимального лечебного эффекта, важно при составлении диетического питания, руководствоваться следующими принципами:
- Продукты и напитки должны обладать мочегонным эффектом;
- Соль следует убрать из рациона по максимуму;
- Любая острая пищу будет под запретом;
- Содержание белковых продуктов должно быть минимизировано;
- Жиры следует исключать;
- Сахар и любые его заменители необходимо убрать из меню;
- Диета не должна становиться причиной запора;
- Обработка всех продуктов должна быть минимальной, жарка, копчение, консервирование находится под запретом.
Разрешенные продукты при цистите:
- Разнообразные свежие овощи в больших количествах.
- Варёную свёклу.
- Фрукты, которые произрастают в данной местности.
- Кисломолочные продукты – кефир, ряженку, простоквашу, натуральный йогурт.
- Каши.
- Овощные супы, приготовленные не на бульонах.
- Отварные мясо и рыбу.
Из рациона питания больных необходимо исключить следующие продукты питания:
- Копчёные, маринованные и солёные продукты.
- Острые блюда и приправы, резкие специи, в том числе лук, петрушку, чеснок, хрен.
- Торты, пирожные и другую выпечку.
- Сладости, в том числе шоколад и конфеты.
- Жирные и солёные сыры.
- Кофе, какао и крепкий чай.
Выпивайте в течение суток не менее 2-х литров простой воды (можно минеральной без газа), пейте ягодные морсы, неконцентрированные соки, травяные чаи ( с толокнянкой, кукурузными рыльцами, почечный чай), отвар шиповника.
Учитывая основные рекомендации врачей, можно самостоятельно составить меню, которое не навредит больному:
- Утром разрешено есть любые крупяные каши.
- В обед готовятся овощные супы, салаты с заправкой из растительного масла и мясные блюда на пару.
- Ужин должен быт легким и состоять, преимущественно, из разрешенных к употреблению овощей.
Перед применением народных средств, обязательно посоветуйтесь со своим лечащим врачом, т.к. возможны индивидуальные противпоказания.
- Справится с циститом шиповник, но не ягоды, а его корни. Измельчите сухие корни шиповника и всыпьте две полные ложки в пятьсот мл горячей воды. Доведите до кипения, проварите четверть часа. Снимите и после полного остывания процедите. Пить отвар корней следует по сто двадцать пять мл четыре раза в день перед едой.
- Заварить 2 с. л. листьев тысячелистника стаканом кипятка, томить на медленном огне 20 мин., настоять полчаса, процедить. Принимать по 1 с. л. 3 раза в день после еды.
- Справиться с частыми позывами к мочеиспусканию помогает кора дуба: заварить 1 г коры в стакане кипятка, томить на медленном огне 15 мин., настоять полчаса, процедить. Принимать по 1 с. л. 3 раза в день.
- Толокнянка и брусника – признанные растения для лечения урологических заболеваний. По ложке сухих листьев брусники и толокнянки разотрите, залейте двумя стаканами воды и нагревайте на паровой бане сорок минут. Снимите, остудите, процедите и пейте перед едой по четверти стакана целебного отвара.
- Отвар рябиновой коры пейте как чай, добавляя в напиток мед. Проварите десять минут в литре воды сто пятьдесят граммов свежей коры рябины.
- Листья облепихи и земляники берут в равных долях и перемешивают. 1 ст. л. смеси заливается 1 ст. кипятка, настаивается в течение получаса, а затем процеживается. Принимать настой по одному стакану за 30 минут до еды два-три раза в день. Курс лечения – один-два месяца.
Фитотерапия эффективнее всего в виде сборов, в аптеке всегда предложат готовые. Можно заваривать травы самостоятельно, а можно воспользоваться таблетками (Цистон, Канефрон), каплями (Уролесан, Спазмоцистенал) или пастой (Фитолизин) – это тоже не что иное, как травяные сборы, только «компактно упакованные».
источник