Общий анализ мочи является одним из наиболее распространенных исследований, которое назначают практически каждому пациенту минимум раз в год. За результатами анализа мочи врачи могут судить о работе почек и состоянии мочевыделительной системы. Также изменения показателей мочи могут свидетельствовать о нарушениях работы печени, поджелудочной железы и эндокринной системы.
Еще до проведения исследований в лаборатории, по внешним характеристикам выделений можно сделать предварительные выводи о состоянии организма человека.
В норме моча взрослого человека и ребенка прозрачная, без каких либо примесей. Цвет выделений изменяется на протяжении дня в зависимости от количества употребляемой жидкости. Моча после периода сна обычно более насыщена и приобретает темный соломенный оттенок. На протяжении дня у человека выделяется светло-желтая моча. По консистенции моча напоминает воду. Для мочи характерен специфический запах, который обусловлен выделением продуктов обмена веществ. В норме запах не слишком едкий и резкий. При появлении сильного аммиачного или ацетонового запаха можно заподозрить патологию мочевыделительной системы. При появлении гнилостного запаха выделений также необходимо сдать мочу не исследование.
Любые примеси и включения в моче являются патологией и свидетельствуют о нарушении работы мочевыделительной системы. Моча с хлопьями может выделяться прямо во время мочеиспускания, а также хлопья могут выпадать в осадок после того, как моча немного постоит. Хлопья в моче при разных заболеваниях могут отличаться по цвету.
Хлопья в моче являются симптомом болезней почек, мочевого пузыря или мочевыделительных путей. Только по внешним характеристикам трудно определить причины появления примесей в моче, но они позволяют заподозрить болезнь и продолжить обследование.
Белые хлопья в моче обычно являются сгустками слизи и клеток эпителия. Воспалительные процессы в мочевыделительной системе приводят к повышению продукции слизи. На место воспаления приходит большое количество лейкоцитов, эпителий стенок мочевыделительного канала отслаивается и все это попадает в мочу. Плотность слизи и эпителия намного больше удельного веса мочи, вот они слипаются и выпадают в осадок.
Причины появления белых хлопьев:
- уретрит;
- цистит;
- простатит;
- гинекологические заболевания;
- нефрит беременных.
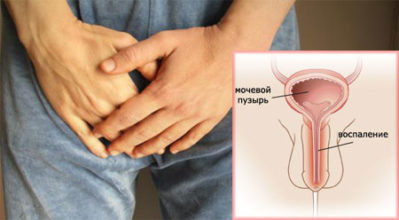
Острый уретрит сопровождается болезненными ощущениями во время мочеиспускания. Больные жалуются на учащение позывов к мочеиспусканию. Чувства жжения и рези не проходит после похода в туалет. У мужчин боли могут отдавать в мошонку и пах. Уретрит может возникать в результате переохлаждения и травмы. Причины уретрита могут быть связаны с инфекциями, которые передаются половым путем.
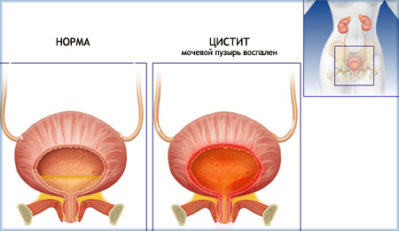
Цистит чаще возникает у женщин, чем у мужчин. Это связано с анатомическими особенностями строения женской половой и мочевыделительной систем. Цистит сопровождается довольно сильными болями внизу живота. Позывы к мочеиспусканию учащены и болезненны. В некоторых случаях может подниматься температура тела.
У мужчин белые хлопья в моче могут свидетельствовать о воспалении предстательной железы. При простатите у мужчин учащаются ночные позывы к мочеиспусканию. Со временем может нарушаться потенция и развиваться недержание мочи. Мужчин периодически беспокоят боли в промежности.
У женщин белые хлопья могут попадать в мочу из влагалища. Вагиниты и вульвовагиниты у женщин вызывают неприятные жгучие ощущения во влагалище. В некоторых случаях женщин беспокоит зуд. Во время полового акта женщины жалуются на боль и сухость во влагалище. Для того чтобы предотвратить попадание выделений из влагалища в мочу, рекомендуют при заборе анализов использовать гигиенический тампон.
При нефрите у беременных женщин также могут появляться различные включения в моче. При обнаружении любых примесей и нехарактерных соединений, беременной женщине необходимо обратиться к гинекологу и сдать дополнительные анализы.
Белые хлопья могут появляться у ребенка после длительного удержания мочи. У мальчиков и мужчин утренняя порция мочи может содержать белые включения – частички спермы, которые попали в мочу.
Желтые и зеленые включения в выделениях обычно свидетельствуют о бактериальной инфекции почек и мочевого пузыря. При бактериальной инфекции образуется гной, который попадает в мочу. Выделения в таких случаях имеют неприятный резкий, гнилостной запах.
Для того чтобы определить причины, почему в моче появились гнойные хлопья, больному проводят ряд важный исследований. Для оценки состояния почек человеку проводят УЗД органов мочевыделительной системы. Для выявления возбудителя болезни необходимо провести посев образцов на питательные среды.
Болезни, при которых появляется гной в моче:
- пиелонефрит;
- бактериальный уретрит;
- венерические болезни;
При пиелонефрите состояние человека резко ухудшается. Бактериальная инфекция вызывает повышение температуры тела, слабость, вялость и упадок сил. Одним из симптомов пиелонефрита является интенсивная ноющая боль в пояснице.
Бактериальный уретрит также может вызывать повышение температуры тела. Уретрит вызывает неприятные режущие ощущения в половых органах. Человека беспокоит резь и боль во время мочеиспускания.
Венерические болезни передаются половым путем и вызывают поражение мочеполовой системы. Такие заболевания как гонорея и сифилис вызывают обильное образование гноя и слизи. Для диагностики венерических заболеваний необходимо провести дополнительные анализы, мазки из гениталий и исследование крови на антитела к возбудителям инфекции.
У ребенка при бактериальной инфекции почек появляется жар, сильно повышается температура тела и без лечения может развиваться сепсис. При любых изменениях выделений ребенка необходимо отвести на консультацию к педиатру.
При некоторых заболеваниях моча обретает цвет мясных помоев. Такой характерный цвет образуется в результате выделения большого количества белка, лейкоцитов, слизи и крови, которая окисляется и темнеет. Выделения цвета мясных помоев является симптомом характерным для гломерулонефрита.
Гломерулонефрит это двустороннее поражение почек, которое развивается по принципу инфекционно-аллергического заболевания. Провоцирующими факторами могут служить сильное переохлаждение или стрептококковая инфекция верхних дыхательных путей.
При легком течении гломерулонефрита изменения мочи могут быть единственным симптомом болезни. Более тяжелые случаи могут сопровождаться серьезными нарушениями. При гломерулонефрите с мочой человек теряет большое количество белка, что вызывает развитие отеков на лице и конечностях. Также воспаление почек может вызывать боль в области поясницы с двух сторон.
Если гломерулонефрит развился у ребенка, он становится вялым и слабым, а также теряет аппетит. При подозрении на заболевание почек ребенка нужно немедленно тщательно обследовать так, как у детей болезнь развивается очень быстро и может переходить в хроническую форму.
Анализы для диагностики гломерулонефрита:
- общий анализ мочи;
- суточный анализ мочи;
- общий анализ крови;
- УЗД почек.
Сгустки свежей крови в моче обычно очень пугают человека. Кровь в выделениях может появляться на фоне абсолютного здоровья, но в большинстве случаев сопровождается и другими симптомами.
Причины появления красных сгустков:
- геморрагический цистит;
- мочекаменная болезнь;
- опухоль почки;
- опухоль мочевого пузыря.
При остром цистите человека беспокоит сильная боль внизу живота. В мужчин болевые ощущения отдают в пах и мошонку. Цистит сопровождается повышением температуры. Во время мочеиспускания человек чувствует сильную режущую боль. Цистит может возникать после сильного переохлаждения или попадания инфекции в мочевыделительный канал.
При мочекаменной болезни в почке образуются камни. При их отхождении они могут травмировать мелкие сосуды, и кровь будет попадать в мочу. Отхождение камней из почек сопровождается сильными болевыми ощущениями в области поясницы и паха. Чувство боли иногда настолько сильное, что может вызывать тошноту и рвоту. В тяжелых случаях камни могут перекрывать мочевыводящие пути и вызывать задержку мочи.
Опухоли почек и мочевого пузыря на первых стадиях обычно протекают бессимптомно. Но в некоторых случаях возможно периодическое попадание крови в образцы мочи. Опухоли мочевого пузыря могут вызывать нарушение или задержку мочеиспускания.
источник
Хлопья в моче могут быть показателем серьезного заболевания мочеполовой системы. Определяются они в лабораторных условиях при сдаче общего анализа мочи. Иногда заметить такие изменения в моче можно даже невооруженным взглядом. При этом не стоит паниковать, но и игнорировать данный симптом нельзя. Состояние требует тщательной диагностики для определения причины и своевременного лечения.

Также на появление белых хлопьевидных фракций может повлиять хранение урины, которую не вовремя сдают в лабораторию. В этом случае хлопья становятся естественным продуктом распада. Также подобная проблема может произойти на фоне приема некоторых медицинских препаратов или при беременности у женщин.
Хлопья в моче не всегда могут указывать на наличие патологического процесса. Прежде чем паниковать, нужно обратить внимание на такие условия:
- Водно-солевой баланс – если в течение длительного времени организм испытывает дефицит жидкости, то моча становится более концентрированной, при этом белые хлопья – это избыток скопившихся солей.
- Режим питания – чаще всего хлопья в моче встречаются у вегетарианцев, которые резко изменили рацион питания, а также у людей, которые соблюдают белковую диету. В этом случае осадок в моче – это остатки непереработанных веществ.

У мужчин наличие хлопьевидного осадка в урине может быть связано с тем, что через уретру проходит не только моча, но и семенная жидкость предстательной железы.
Также подобная проблема может произойти из-за сильных стрессов, физических нагрузок либо принятой недавно внушительной дозы алкоголя.
Мутная моча может выделяться при недостаточной гигиене перед сбором анализа. Особенно это касается женщин, у которых влагалище расположено возле уретры. Элементы вагинальных выделений вступают в реакцию с мочою, образуя белые хлопья.
Часто хлопьевидные фракции говорят о воспалительном процессе в организме, обусловленном выбросом плазмы, эпителия, лейкоцитов или белка в мочу. Самые распространенные болезни характерны в большей степени для женского организма. Среди них можно выделить такие:
- Цистит – это поражение инфекцией стенок мочевого пузыря. Чаще возникает у женщин в связи с тем, что у них уретра короче и шире, нежели у мужчин. В связи с этим микроорганизмам, при наличии провоцирующих факторов, легко попасть в мочевой пузырь и вызвать воспаление его стенок. Заболевание сопровождается нарушением мочеиспускания, болезненными ощущениями в уретре, а также появлением в моче хлопьевидного осадка.
- Пиелонефрит – воспаление почечных лоханок. Заболевание считается женским, мужчины болеют им намного реже. При остром воспалительном процессе поднимается температура тела, возникают учащенное и болезненное мочеиспускание, сильные ноющие боли в пояснице. При этом урина становится мутной и в ней появляются хлопьеобразные элементы.
- Патологии половых органов – появление осадка в моче в виде хлопьев может наблюдаться у женщин, страдающих воспалительными заболеваниями гениталий. При этом в урину осадок попадает из влагалища. Подобный симптом вызывается туберкулезом гениталий, кандидозом, вагинозом, воспалением слизистых оболочек матки и ее придатков.
Также обнаружение фракций белого оттенка в урине во время вынашивания женщиной ребенка может быть опасным признаком, поскольку свидетельствует об опущении слизистой пробки. В этом случае осадок, появившийся в моче, является белком, который не усваивается в женском организме. Такое состояние требует немедленной коррекции, поскольку может привести к прерыванию беременности.
Если происходят изменения с мочой, женщине, кроме уролога, в обязательном порядке нужно проконсультироваться у гинеколога.
Хлопья в моче у представителей мужского пола, кроме цистита и пиелонефрита, указывают на развитие таких характерных только для них болезней:
- Простатит – воспалительная патология предстательной железы возникает у 60 % мужчин старше 50-летнего возраста. Возникает по причине беспорядочной половой жизни или, наоборот, воздержаний, попадания инфекций, переносящихся через незащищенный половой акт, частых переохлаждений, нездорового образа жизни. Заболевание сопровождается нарушением мочеиспускания, половой функции, общими симптомами интоксикации, моча может помутнеть и в ней появляются хлопья.
- Уретрит – воспалительное заболевание мочеиспускательного канала, возникает вследствие попадания инфекции при сниженной иммунной системе. Сопровождается болевыми ощущениями во время мочеиспускания и семяизвержения. При этом с мочой выделяются белки и эритроциты, а также клетки отслоившегося эпителия вследствие его повреждения.
Для предположения, в какой части мочеполовой системы произошло воспаление, можно сделать анализ мочи в домашних условиях по методу трехстаканной пробы. Перед этим необходимо провести тщательную гигиену половых органов, приготовив заранее 3 стерильных сосуда для мочи.

После сбора материала нужно проанализировать состояние мочи в каждой емкости. Если хлопья присутствуют в начале опорожнения мочевого пузыря, то воспалительный процесс развивается в уретре. Моча с хлопьями в средней емкости говорит о проблемах с мочевым пузырем. Если помутнение и хлопья в моче наблюдаются в последней порции мочи, это значит, что воспалительный процесс локализуется в почках.
источник

Поэтому при обнаружении отклонений от нормы, не стоит сразу паниковать. Для начала нужно проконсультироваться с врачом, поскольку только он сможет поставить правильный и окончательный диагноз.

Понять, что это воспаление можно еще и по тому, что вместе с хлопьями развивается протеинурия. Важно правильно собирать биоматериал. В первую очередь, следует задуматься о питании вечером перед сбором с утра. Важно не употреблять красящих продуктов, отдавая предпочтение легкому ужин. Утром перед сбором необходимо провести гигиену половых органов, не используя дополнительные интимные гели и пенки.
Появление хлопьев и помутнение может быть из-за того, что была проведена недостаточно хорошая гигиена гениталий. Также следует внимательно отнестись к выбору тары, в которой будет находиться урина. Лучше заранее приобрести необходимые инструменты в аптеке, чтобы обеспечить полную стерильность и достоверность результатов.
Если помимо хлопьев моча поменяла цвет и стала темного или слишком светлого цвета, это явно говорит о наличии разрушительных или воспалительных процессов. Поэтому характеризовать заболевание можно по состоянию урины:
- Хлопья в моче зеленого и желтого цвета. Это говорит о попадании бактерии в почки или мочевой пузырь. Из-за инфекции образовывается гной, проникающий и в мочу. Также помимо этого появляется гнилой запах.
- Хлопья коричневого цвета. Причиной такого цвета может быть содержание белка, крови и слизи, что окисляется и вызывает потемнение цвета. Это характерно для гломерулонефрита, то есть двустороннего поражения почек.
- Красные. Это говорит о наличии мочекаменной болезни, опухолей, геморрагического цистита.
- Белые хлопья. Это сгустки слизи вместе с клетками эпителия. Причиной тому может стать цистит, уретрит, нефрит.
Существует ряд заболеваний, распространенных среди мужчин, симптомами которых является появление в моче хлопьев:
- Простатит. Моча больного может становится красного оттенка, с примесью крови. Чаще всего появляется у мужчин, которые ведут пассивный образ жизни, страдают ожирением.
- Воспаление половых органов. Повреждение головки, жжение в этой области, появление трещинок. Развивается это заболевание после попадания инфекции или грибковых бактерий.
- Пиелонефрит. Воспаление почек происходит после попадания бактериальной микрофлоры.
На возникновение хлопьев значительную роль может повлиять белок в составе мочи. Это часто говорит о том, что появились воспалительные процессы. Если помимо этого фактора появляются еще гнойные выделения, то это явный показатель серьезной инфекции.
Следует также задуматься о своем иммунитете, так как иммунодефицит или сахарный диабет могут стать причиной изменения в моче. Также такое может произойти если мужчина ведет малоподвижный образ жизни, часто находится на холоде.
Следует учитывать и некоторые физиологические причины появления помутнений в моче. К ним относится употребление таких продуктов, как жирное мясо, овощей с высоким содержанием каротина, молока. Повлиять могут медицинские препараты, которые организм еще не получал ранее. Отдельное внимание следует уделить обезвоживанию организма, так как это может плохо повлиять на общее состояние здоровья, стать причиной появления темной урины. Но это не означает, что необходимо отказываться от этих продуктов, следует лишь контролировать их количество.
Женский организм очень чувствительный, поэтому многие заболевания и изменения не будут происходить незаметно. Белыми хлопьями в моче могут быть разные элементы:
- Выделения с половых органов. Когда нарушается микрофлора, начинается выделения из влагалища, которые при анализе могут попасть непосредственно в урину.
- Из-за дефицита жидкости будет повышенное образование солей, которые могут выводиться с организма вместе с мочой.
- Следует подмываться перед сбором анализа, так как эпителиальные клетки с поверхности кожи могут попасть в собранную жидкость.
- Когда начинаются инфекционные процессы в организме, количество лейкоцитов и белка увеличивается, поэтому работа почек ухудшается, они не могут совершать хорошую фильтрацию. Понять это можно по плохому самочувствию – может повыситься температура, будут проблемы с мочеиспусканием, боль.
Хлопья в моче могут появиться у женщины на таком важном периоде как беременность. При беременности нормальными являются выделения из влагалища, но нужно тщательно от них избавляться при сборе мочи для анализа, подмываясь теплой водой без мыльных средств.
Зачастую хлопья в моче у женщин говорят о проблемах с женским здоровьем. Белые хлопья будут говорить о наличии молочницы, которая характерна еще зудом в области половых органов, виной которого грибок. Для женщин в первую очередь будет важно провериться у гинеколога и сдать все нужные анализы.
Появление хлопьев говорит о том, что произошел сбой в работе почек и органов мочевыделительной системы.
Можно одним способом самостоятельно определить, что стало причиной появления белых хлопьев. Для этого следует взять две баночки и попросить малыша помочиться сначала в одну, а потом в другую. Далее необходимо присмотреться к результатам. Когда белые хлопья обнаруживаются в первой емкости, это значит, что проблема таится в мочевом пузыре или уретре. Когда хлопья находятся во второй баночке, то есть вероятность, что это проявление болезни почек, что является очень опасным для здоровья ребенка.
Но не стоит исключать наличие некоторых заболеваний:
Следует задуматься о том, как питался ребенок. Резкий переход на незнакомую пищу, употребление экзотических продуктов может вызвать стресс у детского организма и как следствие – появление хлопьев в моче. Но через какое-то время организм может приспособиться к новым продуктам и перестать проявлять такие симптомы.
Необходимо понимать, что в разном возрасте дети подвержены разным рискам, которые могут стать причиной появления этого нарушения:
- Дети до 2 лет. Чаще причиной становится прием лекарств, которые назначают в больнице для лечения заболеваний. Очень опасно самостоятельно подбирать лекарства, так как это пагубно повлияет на здоровье и не только не вылечит, но и добавит проблем к общему состоянию ребенка.
- От 2 до 5 лет. В это время повышена активность детей, поэтому часто они переохлаждаются, заболевают на простуды. В этом возрасте чаще всего обращаются с такой проблемой как цистит и нефрит. Заболевание почек в таком возрасте может привести к их плохой работе в будущем.
- От 5 лет. В таком возрасте больше всего беспокоят воспаление мочевого пузыря, почек. Это связано с частым проведением игр на улице, несоблюдение правил личной гигиены.
Родителям важно беспокоиться о здоровье детей и постоянно контролировать состояние, чтобы в случае обнаружения проблем немедленно обращаться к доктору.

Следует сделать анализ мочи, после чего будет определено что именно стало причиной появления и к какому доктору обращаться. Детям обязательна консультация у педиатра.
Для того, чтобы узнать какое лекарство принимать, следует определить тип заболевания и возможные индивидуальные характеристики определенного организма. Лучше всего поможет внутривенное введение препарата, вещества таким образом будут быстрее всасываться. Но таблетки чаще всего назначают детям и людям пожилого возраста. Терапевтический курс будет происходить около полугода. За это время очень важно менять препараты, чтобы организм не привыкал и не создавал барьер.
При отсутствии патологических процессов, следует знать, что цвет и состояние мочи придут в норму. Но если причиной тому воспаления и инфекции, следует немедленно делать анализ мочи и обращаться к доктору за квалифицированным лечением. Своевременное обращение поможет устранить проблему как можно быстрее.
источник

Что нужно смотреть?
Внимательные мамочки могут заметить причину проблем, но не все могут связать капризы и истерики ребенка с мочеиспусканием, могут принять это за колики, проблемы стула и неврологию. А ухудшение самочувствия признак вообще субъективный, лихорадка может быть незначительной или ее вообще может и не быть. А вот у детей постарше симптомы становятся более характерными и выраженными, и можно уже заподозрить конкретную проблему. Главное, знать, что необходимо смотреть у ребенка. Есть несколько характерных признаков цистита:
Первый признак — болевой синдром. В основном дети будут жаловаться на ощущения боли и жжения в области уретры, внизу живота, в животе, порой еще и показывая на область поясницы. Боли могут сопровождаться чувством тяжести в лобковой области, давлением, распиранием, неприятными ощущениями. Однако, не всегда дети могут расценить дискомфорт в области мочевого пузыря как боли именно там, могут быть сходные проблемы при запоре и дети могут симулировать боли в животе и кишечнике.
Второй признак – дизурия или проблемы с мочеиспусканием. Цистит прежде всего затрагивает проблему выведения мочи из мочевого пузыря вследствие воспаления и отечности стенок пузыря, а зачастую и уретры. Мочеиспускания становятся более частыми, появляются императивные или ложные позывы к мочеиспусканию. Ребенок часто просится на горшок при этом мочится понемногу, иногда даже каплями. Каждое мочеиспускание для ребенка – это пытка, оно сопровождается сильной болью, жжением и зудом, при этом малыш может сдерживаться и у него присоединится еще и недержание мочи. Такие симптомы появляются одними из первых.
Третий признак – изменение цвета мочи иногда еще и запаха ее. Она обычно становится более темной, коричневой, хотя ребенок мочится часто. Может быть кровь в моче, примеси хлопьев и резкий и неприятный запах, аммиачный или сернистый. В горшке может обнаруживаться в особо тяжелых случаях примесь гноя в виде белесого или желтоватого осадка, моча мутная, может быть цвета мясных помоев. Это очень серьезные симптомы, требуют немедленного лечения.
Четвертый признак – появление лихорадки, и практически всегда при остром цистите или обострении хронического цистита температура тела повышается достаточно резко, до 39 и даже выше градусов, с сильными ознобами, потливостью, нарушением самочувствия. При этом такая лихорадка сбивается очень тяжелою, привычные жаропонижающие средства при ней действуют очень плохо и недолго. Повышением же температуры будет отмечаться и обострение хронического процесса – обычно по нему его и подозревают. Хотя для хронического цистита более характерен субфебрилитет с температурой, колеблющейся в пределах 37.3-37.5 градусов, все симптомы цистита выражены менее резко.
При острых процессах может быть и расстройство стула из-за общности иннервации, боли в животе, нарушение общего самочувствия с головной болью и симптомами интоксикации, проблемами с аппетитом, сном и даже тошнотой со рвотой.
Как проводится диагностика цистита?
Диагностика состояния достаточно проста, если имеются типичные клинические проявления и ребенок достаточно взрослый. А вот если это совсем малыш, с диагнозом могут возникнуть очень большие сложности. Малыш может плакать как при коликах, давать поносы и рвоту, и все будет указывать на совершенно другие болезни, и только анализы мочи могут дать ценную информацию, но собрать их у малышей непросто, особенно у девочек.
Итак, начнем с анализа мочи
Прежде всего, начнем с общего анализа мочи, который возможно сдать в самой простой лаборатории и который не требует больших денежных затрат и делается быстро. Кроме того, дополнительно необходим будет бактериологический посев мочи на микрофлору. Это необходимо для того, чтобы определить конкретный вид возбудителя вызвал развитие данного вида цистита. Но это необходимо для того случая, если это микробная природа цистита, так как бывают и другие виды циститов. Чтобы собрать анализ мочи на исследование, небольшую порцию мочи помещают из стерильной емкости в пробирку или часку петри со стерильной средой и несколько дней наблюдают за ростом колоний и их видом. Потом по виду колоний определяют вид возбудителя и проводят тест на чувствительность микробов к конкретным антибиотикам, чтоб выбрать наиболее эффективное лечение при цистите.
Итак, в анализе мочи может быть:
— лейкоцитурия — появление лейкоцитов в моче от 10-20 в поле зрения до сплошь лейкоцитоза в моче – это называют пиурией, такое более характерно для острого цистита, в то время как небольшое повышение лейкоцитов характерно для обострения хронического цистита.
— эритроцитурия, появление крови в моче, могут быть от микроэритроцитурии, когда эритроциты выявляются только в анализе мочи, либо крови в моче, видной визуально в анализе мочи.
В моче могут быть микробы, цилиндры, много эпителиальных клеток. А вот белка в моче нет, плотность мочи не меняется, хотя может повышаться количество в моче солей – оксалата, уратов, фосфатов.
Анализ крови существенно не меняется, может быть незначительный лейкоцитоз, анемия, воспалительный сдвиг на фоне лихорадки.
Дополнительно проводят ультразвуковое исследование почек и мочевого пузыря, при этом оценивается состояние почек, мочеточников, мочевого пузыря в наполненном и пустом состоянии. Кроме того, на узи можно выявить осадок в моче, мелкие камешки. При необходимости проводят цистоуретероскопию под наркозом при помощи эндоскопа, микционную цистографию в фазе ремиссии.
Как необходимо лечить цистит?
При установлении диагноза цистита у детей необходимо быстро, активно и правильно его пролечить, чтобы не допустить перехода острой его формы в хроническую. Это под силу только врачам. Причем лечением цистита должен заниматься детский нефролог или уролог, а не педиатр. Не пытайтесь лечить ребенка самостоятельно, если диагноз для вас не оставляет сомнений и очевиден.
Во-первых, необходимо знать причину, так как цистит может быть не только микробной природы, во-вторых, необходимо правильно и безопасно выбрать антибиотики и их дозировки, и в-третьих, необходимо контролировать побочные эффекты или ухудшение состояния, либо реакцию на медикаменты.
Например, если цистит был вызван не микробами, а молочницей, восходящим путем проникшими в мочевой пузырь, антибиотики и антисептические средства станут неэффективными, могут только осложнит и ухудшить состояние. А вот противогрибковые препараты будут показаны и эффективны, быстро снимут симптомы. Кроме того, необходимо учитывать состояние исходного здоровья, имеющуюся аллергию на препараты, осложнения и многие другие факторы. При неправильном или отсутствии лечения цистита могут развиваться серьезные осложнения в виде гломерулонефрита или пиелонефрита. При самолечении это очень вероятно, равно как и загон инфекции в скрытую форму и пожизненная прописка цистита в мочевом пузыре ребенка. При первых же признаках цистита – бегом к врачу.
Правильное лечение цистита зависит не только от лекарств, но и от родителей и их бдительности терпения. На время острого периода необходим строгий постельный режим, в стационар кладут только самых маленьких и только в тяжелых случаях. Родители должны строго и неуклонно соблюдать се предписанные врачом процедуры, особенно сложно с питьевым режимом, но это очень важная составляющая.
Важно следить за личной гигиеной, купать ребенка ежедневно, а подмывать после каждого посещения туалета. Очень важно, чтобы ребенок был на диете – ограничивают соленое, острое, жирное и жареное, всю раздражающую пищу, исключают красители и прочую химию. Нельзя свежие соки и газировки, они сильно раздражают мочевой пузырь. Кушать можно каши, нежирные рыбу и мясо, овощи, обработанные термически и сладкие фрукты.
Пить необходимо много, чтобы инфекция, соли и гной вымывались с мочой, не было ее застоя и раздражения стенок мочевого пузыря. Для ребенка это не менее полутора-двух литров жидкости в день. Лучше сего пить просто воду или отвары мочегонных трав, антисептиков, компота. Полезны клюквенный морс и компотики, чай с молоком, причем лучше зеленый. Пусть пьет понемногу, но очень часто.
Как профилактировать цистит?
Естественно, лучшая защита от цистита – это его профилактика. Необходимо закаливание ребенка поддержание у него крепкого здоровья и правильное питание. Нельзя пренебрегать правилами интимной гигиены, ведь инфекция чаще всего попадает в мочевой пузырь из уретры. Правильно подмывайте малыша и малышку, часто меняйте белье, не переохлаждайте малыша. Проверяйте регулярно кал на яйца глистов, устраняйте очаги хронической инфекции. Все это позволит снизить вероятность развития цистита или уменьшить вероятность обострений.
источник
У маленького ребенка часто происходят изменения состояния организма. Они связаны с элементом взросления или появления заболевания. Когда ребенок маленький, родители стараются чаще исследовать мочу и кровь, поскольку они являются показателями здоровья. Когда почки плохо работают это отражается на урине. Иногда можно обнаружить белые хлопья в моче у ребенка.

Патологию можно заметить при мочеиспускании или в виде образования осадка. После сбора анализа, когда контейнер постоит, на дне можно обнаружить вкрапление. Оно белого, желтого или другого цвета.
Белые хлопья свидетельствуют о наличии заболеваний почек и мочевыводящей системы. Чаще всего они указывают на воспалительный процесс, в результате которого слизь и эпителиальные клетки оказываются в осадке. Моча может иметь темный оттенок.
Вместе с появлением сгустков могут присутствовать и другие симптомы:
- мочеиспускание болезненное;
- частые позывы в туалет;
- жжение и рези;
- повышение температуры тела.
Появление в моче хлопьев может быть единственным симптомом. Ребенка может ничего не беспокоить, но в анализе наблюдается мутный осадок.
Иногда это не является патологией и свидетельствует о повышенном содержании в урине белка. Такое может быть, если ребенок накануне съел много белковой пищи: бобовые, яйца, мясо. Другая безобидная причина – употребление небольшого количества жидкости.
Важно: Дети должны соблюдать правила гигиены перед сбором анализа, иначе наличие хлопьев будет свидетельствовать о попадании в биоматериал инородных тел. Это сделает затруднительным и недостоверным анализ мочи.
Причинами образования хлопьев могут являться болезни:
- цистит – ребенок часто ходит мочиться;
- уретрит – воспаление уретры;
- простатит – воспаление предстательной железы;
- нефрит – заболевания почек;
- каменные образования;
- нарушение обмена веществ;
- травмы;
- гинекологические болезни.
Если ребенок не может пописать или у него частые позывы в туалет – это один из основных признаков цистита. Необходимо срочно обратиться к врачу. Белые крупинки в моче у ребенка могут появиться в любом возрасте. Младенец только начинает привыкать к новой среде обитания. Поэтому присутствие инородных тел в моче после родов – нормальное явление. Однако если симптомы наблюдаются спустя месяц – обращайтесь к врачу.
Пояснение: Собранный анализ должен быть доставлен на исследования в течение 2 часов. Если он находился в помещении, даже в холодильнике, большее время – в нем может образоваться осадок. Такой анализ уже не будет достоверным.
Видео: Анализ мочи — Школа доктора Комаровского

Анализы, которые могут назначить:
- общий анализ мочи;
- общий анализ мочи;
- анализ по Ничипоренко;
- методика Зимницкого;
- УЗИ почек, мочевого пузыря, печени.
Доктор Комаровский отмечает, что заболевания часто имеют вялотекущий характер. В этом случае ребенка могут не беспокоить: температура, боли и рези, но наблюдается мутный цвет урины или иные симптомы. Они должны насторожить родителей, которые не могут искать причину самостоятельно, когда речь идет о ребенке. Своевременность обращения к врачу поможет выявить проблему на начальном этапе, а значит, лечение будет более эффективным.
Если в результате исследований обнаружены болезни мочевыделительной системы у ребенка – необходимо оказать правильное лечение. Врач назначает антибиотики, противомикробные, противовоспалительные и иные препараты. Точное лечение будет назначено после проведения всех анализов. Нельзя заниматься самолечением – только опытный специалист может поставить точный диагноз и выбрать лечение. Важно устранять причину болезни, а не бороться с ее симптомами.
В использовании народных методов – необходимо предварительно проконсультироваться с врачом. Если в моче у ребенка белые хлопья, вызванные воспалением мочевыводящих путей – рекомендуются мочегонные средства. В качестве таковых для детей подходит сок огурца. Если ребенку уже исполнился год – можно расширить список мочегонных продуктов до шпината, петрушки и других полезных компонентов.
Противовоспалительными эффектами обладают многие ягоды: смородина, крыжовник, малина. В них содержится большое количество витамина С, что способствует уменьшению воспаления. Стоит помнить, что народные средства, применяемые как основное лечение, не принесут желаемого результата. Они окажут положительное действие только в комплексном лечении в сочетании с назначенными медикаментами.

В случае возникновения заболевания ребенка переводят на специальную диету. Из рациона исключаются жирные, жареные, соленые, копченые продукты. Еду рекомендуется готовить отварным способом или на пару, не употреблять вредные продукты, сладкое и мучное в больших количествах.
В большинстве случаев обнаружение белых хлопьев в урине не является тревожным сигналом. Однако для самоуспокоения рекомендуется обследоваться и сделать необходимые анализы. Если болезнь обнаруживается – главное не паниковать. При своевременном обнаружении и качественном лечении прогноз благоприятный. Здоровье ребенка зависит от внимательности и заботы его родителей. Всегда лучше предотвратить болезнь, чем лечить.
Ребенка нужно одевать в соответствии с погодой. Не покупать вредные продукты питания, даже если ребенок их выпрашивает. Следить, чтобы он не переохлаждался и не сидел на холодных поверхностях. Если ребенок заболел – ему нужно обильное питье и соблюдение рекомендаций врача.
Для укрепления иммунитета следует принимать витамины, заниматься спортом и закаляться. При таком подходе ребенку будут не страшны никакие болезни.
Видео: Инфекции мочевых путей у детей: от профилактики развития до профилактики рецидивов
источник