Промывание мочевого пузыря это достаточно ответственная процедура, которая проводится пациентам, у которых диагностируется воспаление слизистой оболочки органа, в результате чего происходит задержка мочи или гноя. Эта процедура считается достаточно сложной манипуляцией и очень редко проводится в домашних условиях.
Промывание мочевого пузыря через катетер назначается только высококвалифицированным доктором при следующих показаниях:
- пациентам, которые не имеют возможности самостоятельно испражняться;
- людям, страдающим воспалительными болезнями мочевыводящих путей;
- пациентам, которые на протяжении длительного промежутка времени принимали лекарственные препараты, оказывающие негативное воздействие на слизистые оболочки;
- перед проведением исследования для удаления крови из полости мочевого пузыря;
- для определения вместимости органа;
- цистите;
- застое гноя;
- перед введением в мочевой пузырь лекарственных препаратов;
- при мочекаменной болезни и диагностики различного рода новообразований при возникновении застойных явлений;
- перед проведением цистоскопии.
При выявлении у человека хотя бы одного из перечисленных выше заболеваний человеку обязательно должна проводиться процедура промывания органа. Данные манипуляции считаются достаточно серьезными и лучше всего, если это будет выполнять квалифицированный специалист, только в таком случае можно избежать многочисленных отклонений. Но если все же процедуру необходимо будет проводить в домашних условиях, то к этому нужно особенно тщательно подготовиться.
Перед тем как при цистите человеку назначается промывание мочевого пузыря, ему проводится необходимое обследование. Это необходимо прежде всего для того чтобы исключить различного рода осложнения. Данная процедура категорически запрещена пациентам, у которых выявляются следующие проблемы со здоровьем:
- имеются различного рода травмы мочевыделительного канала;
- диагностируются воспалительные процессы уретры в острой форме;
- наблюдается поражение сфинктера;
- выявляются различного рода венерические заболевания.
Если у человека диагностируется хотя бы одна патология из всех перечисленных выше, то проводить промывание категорически запрещено. Такие меры в первую очередь необходимы для того чтобы не усугубить ситуацию и не привести к развитию серьезных и непоправимых осложнений.
Так как промывание мочевого пузыря считается достаточно серьезной процедурой, то, конечно же, лучше всего проводить ее в стационарных условиях, но к сожалению это не всегда возможно. Дома не рекомендуется проводить такие процедуры по следующим причинам:
- любое самолечение может негативно сказаться на здоровье, не исключение и промывание мочевого пузыря. Очень важно, перед тем как приступить к процедуре, нужно точно убедиться, что к ее проведению нет никаких противопоказаний, а сделать это можно только после прохождения определенных обследований в условиях стационара;
- подбирать раствор следует особо тщательно и профессионально, так как даже малейшая погрешность может привести к возникновению ожога слизистой оболочки органа;
- перед проведением процедуры следует точно изучить все нюансы этой процедуры, так как при неправильно введенном катетере существует риск травмирования мочевыделительной системы;
- при проведении процедуры в домашних условиях существует риск занести инфекцию, а вот в условиях стационара все манипуляции проводятся в идеально стерильных условиях.
В том случае если вы решили проводить промывание мочевого пузыря в домашних условиях, то к этому процессу следует тщательным образом подготовиться и приобрести все необходимые материалы и средства. Самостоятельно промыть орган не получиться, поэтому нужно заручиться поддержкой близких людей.
Как правильно промыть мочевой пузырь в домашних условиях и что для этого понадобиться об этом расскажет лечащий врач. Для проведения этой процедуры нужно приобрести следующие препараты и средства:
- катетер Фолея, который рекомендован доктором по размеру;
- шприц;
- лоток и клеенку;
- вату, перчатки и салфетки;
- антисептический раствор;
- раствор Фурацилина.
Промывание мочевого пузыря таким способом осуществляется один раз в два дня или же при необходимости, то тога один раз в сутки.
Как уже было сказано для промывания мочевого пузыря человеку в первую очередь следует приобрести определенные средства и препараты. Как только все необходимое будет приобретено, то можно будет приступать непосредственно к проведению промывания.
Обратите внимание! Перед проведением промывания мочевого пузыря очень важно заблаговременно замерить его объем, для этого требуется определить количество урины после мочеиспускания.
Для промывания мочевого пузыря категорически запрещено использовать алкоголь. Это объясняется, прежде всего, тем, что в нем кроме спирта содержаться еще и определенные добавки, которые могут оказать негативное воздействие на ткани мочевого пузыря и значительно усугубить все воспалительные процессы.
Промывание органа должно осуществляться по следующему принципу:
- человеку необходимо лечь на спину и при этом как можно шире раздвинуть ноги и согнуть их в коленном суставе;
- половые органы требуется обязательно обработать антисептиком. Это необходимо в первую очередь для того, чтобы не допустить проникновение инфекции;
- после этого требуется аккуратно ввести катетер в уретру и медленно продвигать его в мочевой пузырь;
- как только выделиться моча введение катетера следует приостановить;
- во время этого процесса категорически запрещено резко выводить катетер или дергать его, так как любые даже незначительные неосторожные действия могут привести к возникновению различного рода травм в мочевом пузыре;
- после введения катетера нужно в шприц набрать лекарственный раствор, которые следует предварительно развести;
- как только лекарство будет набрано в шприц, его нужно подсоединить к катетеру;
- лекарство следует вводить очень медленно, как минимум в течении нескольких минут;
- после введения лекарства оно сразу же начнет вытекать обратно из мочевого пузыря и как только вся жидкость из органа вытечет, введение лекарственного препарата нужно будет повторить.
Вводить лекарственный препарат в мочевой пузырь следует как минимум восемь раз, а если быть точнее, то до того момента пока выделяемая урина не станет кристально прозрачной и чистой. После проведения всех процедур катетер следует аккуратно вывести из мочевого пузыря, а половые органы снова обработать антисептиком.
В отдельных случаях происходит то, что катетер закупоривается слизью. При этом у человека промывная жидкость не вытекает наружу. Для решения этой проблемы следует воспользоваться специальной жидкостью для растворения и ликвидации слизи. Таким образом, данную проблему можно будет незамедлительно решить.
После проведения промывания мочевого пузыря пациенту в течении тридцати минут категорически запрещено вставать с постели, а также впоследствии поднимать тяжелые предметы и заниматься физическими упражнениями.
Если во время промывания мочевого пузыря пациент ощущает боль, то это в первую очередь свидетельствует о том, что происходит растяжение мочевого пузыря. В такой ситуации требуется уменьшить количество вводимой жидкости. А вот при появлении признаков кровотечения процедуру стоит сразу остановить и обратиться за помощью к высококвалифицированному доктору.
Самостоятельно провести процедуру промывания у человека не получиться, поэтому ему понадобиться понимание и помощь близких людей.
К процедуре промывания мочевого пузыря следует подходить с полной ответственностью, так как даже малейшие неверные действия могут привести к непредсказуемым последствиям и серьезным осложнениям, таким как:
- развитие пиелонефрита;
- появление примесей крови в урине;
- затруднение в процессе мочеиспускания;
- развитие гнойных или воспалительных процессов в месте разреза;
- возникновение болевых ощущений в процессе мочеиспускания;
- возникновение различного рода инфекций;
- возникновение аллергических реакций на препараты или материал;
- травмирования кишечника;
- зуд и покраснение половых органов;
- воспаление мочевого пузыря;
- появление болевых ощущений в области живота;
- ощущение жжения во время мочеиспускания.
Еще одним осложнением является повышение температуры тела у больного. Данное проявление может свидетельствовать о недостаточности антисептики и развитии вследствие этого инфекционно-воспалительного процесса в мочевом пузыре.
При появлении первых признаков, которые будут свидетельствовать даже о малейших отклонениях со здоровьем, требуется сразу же сообщить об этом своему лечащему врачу, так как своевременная диагностика и лечение помогут предотвратить развитие патологического процесса, а также избежать возникновения серьезных осложнений.
Благодаря промыванию мочевого пузыря появляется возможность значительно улучшить состояние человека. Но справиться с болезнь с помощью такого метода не получиться, для этого необходимо четко следовать всем рекомендациям лечащего врача. Как показывает практика, промывание является всего лишь дополнением к основному лечению.
источник
Цистит – это воспаление слизистой мочевого пузыря, которое в большинстве случаев имеет инфекционную природу. Заболевание встречается и у мужчин, и у женщин, но у последних, по причине анатомических особенностей женского организма, чаще. Дело в том, что мочеиспускательный канал у женщин намного короче, чем у мужчин, поэтому возбудителю проще попасть в мочевой пузырь.
Формы цистита
По особенностям течения выделяют две формы цистита – острую и хроническую. Острый цистит начинается после общего переохлаждения организма. Для него характерны:
- учащенное мочеиспускание, сопровождающееся болью;
- дискомфорт в области половых органов, промежности, заднего прохода;
- мутная моча (в ней много лейкоцитов, слущенных клеток слизистой мочевого пузыря и бактерий);
- повышение температуры тела.
Хронический цистит обычно является вторичным заболеванием. Ему свойственны те же симптомы, что и острой форме, но выраженные неярко.
По причинному фактору воспаление стенок мочевого пузыря классифицируют на:
- неспецифическое (обусловлено условно патогенной микрофлорой – стафилококком, кандидой, клебсиеллой, энтеробактериями, протеем);
- специфическое (вызвано туберкулезом либо венерическими заболеваниями (сифилис, уреаплазмоз, хламидиоз).
- постлучевой цистит, который возникает в результате проведенной лучевой терапии;
- интерстициальный цистит, при котором воспалительный процесс захватывает все слои мочевого пузыря (стенки мочевого пузыря сморщиваются и замещаются рубцовой тканью).
Причины цистита могут быть инфекционными и неинфекционными. Инфицирование мочевого пузыря происходит четырьмя путями:
- Нисходящим (инфекция проникает из воспаленной почки).
- Восходящим (инфекционные агенты попадают в мочевой пузырь из внешней среды).
- Лимфогенным (инфекция идет по лимфатическим сосудам, обычно из воспаленных половых органов).
- Гематогенным (инфекция распространяется вместе с током крови и попадает в мочевой пузырь из отдаленных гнойных очагов).
К неинфекционным причинам цистита относятся:
- аллергия, проявляющаяся в виде воспаления слизистых мочевого пузыря;
- нарушения в работе иммунной или нервной системы;
- химическое ожоги (введение непосредственно в мочевой пузырь не тех препаратов, которые были назначены врачом, из-за невнимательности медицинского персонала или пациента);
- лучевая терапия, проводимая на нижней части живота, лобке.
Среди факторов, повышающих риск развития цистита:
- малоподвижный образ жизни;
- переохлаждение организма;
- постоянное ношение стягивающего нижнего белья;
- частая смена половых партнеров, отказ от использования барьерных методов контрацепции;
- несоблюдение правил личной гигиены;
- хронические заболевания внутренних органов;
- переутомление, гиповитаминоз;
- нарушения опорожнения мочевого пузыря;
- снижение защитных сил организма;
- наличие инородных тел в мочевом пузыре;
- врачебные манипуляции – катетеризация, уретроскопия.
Среди часто встречающихся симптомов цистита у мужчин и женщин:
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика цистита включает клинические и лабораторные исследования. Сначала врач выслушивает жалобы пациента и пальпирует его живот (при нажатии больной испытывает боль). После проводятся:
- Общий анализ мочи (исследуются плотность, цвет и некоторые другие параметры).
- Общий анализ крови (направлен на выявление симптомов воспалительного процесса – повышение СОЭ и уровня лейкоцитов).
- Биохимия крови (определяется содержание в крови солей, белка, нитратов и пр.).
- Посев мочи на выявление возбудителя цистита и определение его чувствительности к антибактериальным препаратам.
- Анализ на инфекции, передающиеся половым путем (кандидоз, микоплазмоз, трихомониаз, уреаплазмоз, гонорея, гарднереллез, хламидиоз).
- Исследование потока мочи (урофлоуметрия).
- УЗИ почек, мочевого пузыря (дает возможность определить размеры, форму и состояние мочевого пузыря и окружающих его тканей).
- Урологический осмотр.
- Цистоскопия с биопсией. В мочевой пузырь вводится трубочка, на конце которой зафиксирована видеокамера. Щипцами осуществляется забор кусочка стенки органа для последующего исследования под микроскопом.
Полноценную диагностику этого распространенного заболевания можно пройти в любом медицинском центре урологии.
Для предотвращения распространения инфекции при цистите используются антибиотики. Оптимальными считаются 3-7 дневные курсы антибиотикотерапии. Наилучших результатов позволяют достичь антибиотики из группы фторхинолонов. Остальные, как показывает практика, не так эффективны в отношении бактерий, чаще всего вызывающих воспаление слизистой оболочки мочевого пузыря.
Если пациента мучают сильные боли, ему назначают обезболивающие и противовоспалительные лекарственные препараты, например, «Но-шпу», «Баралгин», «Папаверин», «Нимесил», «Диклофенак».
Средства растительного происхождения применяются в лечении цистита с целью повышения образуемой суточной мочи (мочегонный эффект). Сегодня в аптеке представлены промышленные препараты, изготовленные из растительного сырья. Среди них «Цистон», «Фитолизин», «Канефрон».
Поскольку течение болезни во многом зависит от состояния иммунной системы, больным могут назначаться иммуномодуляторы:
- «Ликопид». Обеспечивает активность клеток, поглощающих и растворяющих бактерии. Стимулирует выработку антител против инфекционных агентов.
- «Виферон». Препарат на основе интерферона – природного соединения, синтезируемого организмом человека при инфекционных и воспалительных процессах. Мобилизует иммунную систему.
- «Ура-Ваксом» (лиофилизат 18 видов бактерий E. Coli). Доказано, что около 80% циститов вызываются кишечной бактерией E. Coli. Введение «Ура-Ваксома» позволяет иммунитету очень быстро формировать адекватный иммунный ответ.
Инстилляция мочевого пузыря в лечении хронического цистита у женщин и мужчин
Инстилляция мочевого пузыря – это процедура введения лекарственных препаратов в полость органа. Метод направлен на местное лечение хронической формы цистита. Он является неприятным для пациентов (особенно для мужчин), но не вызывает сильных болевых ощущений.
Проводится инстилляция исключительно в условиях стационара. Предварительно обследуется мочевой пузырь с помощью эндоскопа – инструмента, оборудованного электронным микроскопом. Если нужно, осуществляется забор биопсии стенки мочевого пузыря для гистологического анализа.
Техника проведения инстилляции мочевого пузыря следующая:
- Мочевой пузырь опорожняют.
- Устанавливают мочевой стерильный катетер.
- Лекарственный препарат, подогретый до 370С, медленно вводят в полость при помощи специального или инъекционного шприца объемом 30-100 мл. После того как вытечет мутный раствор, лекарство вливают повторно. Так делают, пока из катетера не начнет вытекать прозрачная жидкость.
- Катетер аккуратно выводят.
Пациенту на протяжении часа после завершения инстилляции не рекомендуется мочиться. Через 2-3 дня процедуру при необходимости повторяют.
Какие препараты могут вводиться при инстилляции
Во время лечения хронического цистита в мочевой пузырь через катетер могут вводиться следующие составы:
- антибиотики (аминогликозиды, пенициллины, цефалоспорины и др.);
- антисептики («Фурадонин», «Декасан», «Хлоргексидин», перманганат калия, препараты серебра, йода и др.);
- озонированные растворы (озон – это мощный антиоксидант);
- противовоспалительные лекарственные средства (ацетилсалициловая кислота);
- растительные препараты (масло шиповника, отвар ромашки, облепиховое масло);
- иммуностимуляторы («Интерферон», «Циклоферон», лизаты бактерий);
- спазмолитические растворы («Папаверин», «Но-шпа»);
- бактериофаги (с учетом возбудителя).
Противопоказания к процедуре
Инстилляция мочевого пузыря не может быть проведена при:
- остром цистите,
- туберкулезе мочеполовой системы,
- беременности (первый триместр),
- острых инфекционных процессах в половых органах.
Лечение цистита при беременности
Цистит при беременности встречается довольно часто. Он опасен тем, что может вызвать развитие пиелонефрита. Воспаление почек, в свою очередь, чревато тяжелым течением беременности, поздним гестозом, почечной недостаточностью и другими осложнениями.
На ранних сроках устранить симптомы острого цистита можно с помощью антибиотиков – «Амоксициллина», «Монурала», «Супракса» и некоторых других. Но многие женщины не хотят принимать антибактериальные препараты во время беременности, тем более в первом триместре. Следует отметить, что без лекарств, относящихся к данной группе, можно обойтись, но процесс лечения затянется. К тому же постоянно будет сохраняться риск возникновения рецидивов.
Из растительных препаратов, которые могут принимать будущие мамы – «Уролесан», «Канефрон-Н», «Цистон». «Но-шпа» показана при выраженном болевом симптоме.
На поздних сроках беременности могут проводиться инстилляции мочевого пузыря, сеансы физиотерапии.
При цистите нельзя есть продукты, которые провоцируют раздражение стенок мочевого пузыря. Так, при хронической форме нужно отказаться от калорийной и жирной пищи, приправ, соусов, консервов. Острый цистит «не любит» соль, алкогольные напитки, кофе, чай, копчености, маринованные продукты, приправы.
Скорейшему выздоровлению при воспалении слизистых оболочек мочевого пузыря способствуют:
- фрукты, овощи;
- молочные продукты;
- жидкость (клюквенный сок, чистая вода);
- мед.
Острый цистит может перейти в хроническую форму, тогда избавиться от заболевания будет гораздо сложнее. Поэтому не стоит затягивать с обращением к урологу. Также болезнь чревата:
- воспалением почек, мочеиспускательного канала и тканей, которые окружают мочевой пузырь;
- сморщиванием мочевого пузыря (объемы органа значительно уменьшаются);
- нарушениями половой жизни.
В группу риска по циститу входят:
- девушки, которые только начинают половую жизнь;
- беременные женщины;
- женщины в период менопаузы;
- люди пожилого возраста;
- пациенты, болеющие сахарным диабетом;
- люди с травмами спинного мозга, рассеянным склерозом, закупорками мочевых путей (камни в почках, опухоли, полипы в мочевом пузыре и др.);
- женщины, пользующиеся противозачаточной диафрагмой, занимающиеся анальным сексом.
Чтобы избежать развития цистита, рекомендуется:
- вовремя опорожнять мочевой пузырь;
- избегать переохлаждений, одеваться по погоде;
- соблюдать правила личной гигиены;
- во время менструального кровотечения своевременно менять тампоны/прокладки;
- пользоваться исключительно нейтральными щадящими моющими средствами;
- употреблять в день не менее 1,5 литров жидкости;
- носить удобное нижнее белье, изготовленное из качественных натуральных тканей;
- правильно питаться, нормализовать работу кишечника;
- отказаться от чрезмерного употребления спиртных напитков.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
источник
В своих прошлых отзывах, где я рассказывала о замечательном докторе Константине Тимофеевиче Недошкуло , который ведёт приём пациентов в городском урологическом центе города Воронежа на базе 7 поликлиники, и о том, как он проводил мне процедуру цистоскопии , я обещала также рассказать об инстилляциях мочевого пузыря.
Данная процедура назначается по результатам сделанного исследования — цистоскопии мочевого пузыря, на которой и открывается вся картина проблем, которые в дальнейшем подлежат лечению.
В моем случае был обнаружен шеечный цистит (воспаление шейки мочевого пузыря), который регулярно давал о себе знать и приносил большой дискомфорт, сильно ухудшая качество моей жизни, самочувствие при обострениях было очень плохое. Ни один из тех специалистов, к которым я обращалась до Константина Тимофеевича, этого не увидели, а моя проблема становилась всё более ощутимой.
После проведённой цистоскопии мой доктор назначил мне лечение с помощью препарата «Уро-Ваксом» (профилактика рецидивов хронической инфекции мочевого тракта) в течение трёх месяцев, проведение курса инстилляций, а также сеансы магнитотерапии с помощью аппарата «Интрамаг», о котором я расскажу в своём следующем отзыве.
Для начала надо выяснить, что же такое инстилляции мочевого пузыря.
Инстилляция — это один из видов местной терапии, при котором производится введение различных лекарственных препаратов в мочевой пузырь через уретру с помощью катетеров. Применяются инстилляции при ряде заболеваний мочевого пузыря.
Цель для проведения процедуры инстилляции при цистите одна – это восстановление поврежденной слизистой оболочки мочевого пузыря.
Теперь можно перейти непосредственно к тому, как проводится инстилляция мочевого пузыря . Для начала расскажу, что используется в процессе введения лечебного раствора в уретру. В моём конкретном случае для курса лечебных процедур (их было всего десять) я приобрела по назначению доктора:
— флакон 2% раствора серебра (Протаргол), объёмом 200 мл;
— десять шприцов, объёмом 20 мл;
— десять одноразовых женских катетеров Нелатона 14 мм.
Раствор Протаргола продаётся только в тех аптеках, которые занимаются изготовлением лекарств под заказ. Для приобретения требуется рецепт, который выписывает лечащий врач. Изготавливают такой раствор в течение одного дня.
Я, честно, говоря, была очень удивлена настолько серьёзным подходом к продаже данного раствора. Сначала пришла в аптеку с рецептом, оплатила заказ, после чего мне выдали алюминиевый жетон с номером. На следующий день я снова показала рецепт, отдала жетон и только после этого мне выдали заказанный раствор! Стоимость флакона, объёмом 200 мл, мне обошлась чуть меньше четырехсот рублей.
Стеклянная ёмкость из темного стекла с раствором была обёрнута в черный полиэтилен и плотно закрыта.
Шприцы я купила без проблем, а вот катетеры Нелатона пришлось поискать, так как они продаются далеко не в каждой аптеке. Когда я их наконец нашла, то стоимость оказалась вполне приятной — двенадцать рублей за один катетер.
Шприцы для процедур самые обычные, их стоимость была также в пределах 12 рублей за штуку.
Как и процедура цистоскопии, инстилляция тоже происходит на гинекологическом кресле. В уретру аккуратно вводится катетер и с помощью шприца с набранным раствором Протаргола вводится лекарство. Все манипуляции занимают меньше времени, чем я писала эти несколько строк.
Очень важно опорожнить мочевой пузырь до введения раствора, поскольку для получения лечебного эффекта, нахождение лекарства в мочевом пузыре не должно превышать двух-трех часов.
По ощущениям всё практически безболезненно, а лишь вначале бывает немножко неприятно, когда вводится катетер.
Мой лечащий врач всё делает очень аккуратно, и я практически не ощущаю дискомфорта от производимых им манипуляций.
По рекомендации Константина Тимофеевича я постепенно увеличивала время, которое лечебный раствор находился в мочевом пузыре. В самом начале это было всего пятнадцать минут, затем полчаса и так далее. Но максимальное время, как я писала выше, не должно превышать двух-трех часов. Это время определяет доктор.
В первый раз, после введения раствора Протаргола, при мочеиспускании почувствовала легкий дискомфорт, напоминающий слабое жжение. Далее, по мере увеличения количества сделанных процедур, эти неприятные ощущения сошли на нет. Больше никаких неприятных или болезненных ощущений не было, и все инстилляции переносились мной очень хорошо. Сам раствор имеет темно-коричневый цвет, поэтому не стоит пугаться необычного цвета мочи при мочеиспускании))
По прошествии нескольких недель после того, как Константин Тимофеевич сделал мне последнюю из десяти инстилляций, мы повторили процедуру цистоскопии, чтобы проверить, насколько улучшилась ситуация после проведённого лечения. Доктор сообщил, что теперь всё гораздо лучше, чем было в самом начале, но в дальнейшем, спустя определённое время, стоит повторить такой курс процедур.
Я и сама стала ощущать, что моё самочувствие стало гораздо лучше, пропали изредка проявляющееся небольшое жжение при мочеиспускании, неприятный запах мочи. Поэтому считаю, что данные процедуры не только полезны и весьма безопасны, но и действенны в лечении цистита. Однозначно рекомендую пройти курс инстилляций, если ваш лечащий врач считает их необходимыми в данной ситуации и решения вашей проблемы со здоровьем.
Инстилляции мочевого пузыря — это один из важных «компонентов» в лечении различных урологических проблем, которые решаются комплексом различных мер. Бояться данной процедуры не стоит, она практически безболезненная, а эффективность очень высока и это ощущается уже после нескольких проведённых сеансов.
И, конечно же, вновь хочется сказать просто огромное спасибо Константину Тимофеевичу Недошкуло за его грамотный подход к моему лечению, очень внимательное и человеческое отношение, максимально аккуратное проведение всех процедур и подробные консультации, готовность помочь! Отношение лечащего врача к пациенту — это тоже немаловажный факт, который заключается в том, насколько отношения между ними будут являться доверительными и позитивными, настраивающими пациента на выздоровление.
Желаю всем крепкого здоровья и отличного самочувствия!
источник
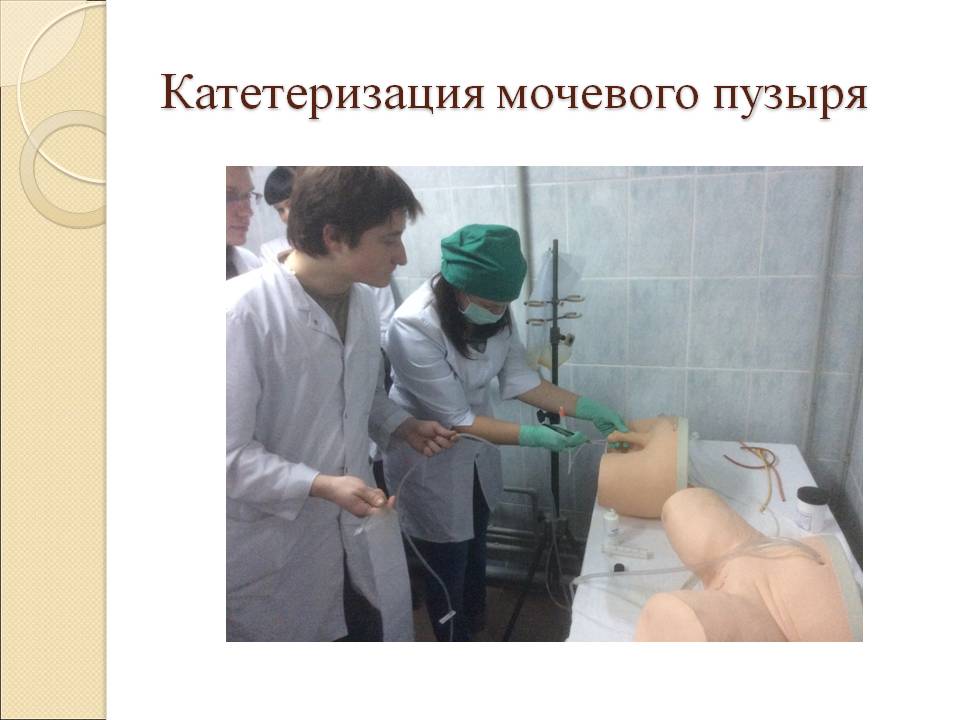
Катетеризация мочевого пузыря относится к инвазивным манипуляциям. Во время постановки мочевого катетера существует риск осложнений, среди которых выделяют травматизацию слизистой оболочки и занесение инфекции.
Постановка мочевого катетера — распространенная медицинская манипуляция, которая проводится для нормализации оттока мочи при различных состояниях.
Катетеризация мочевого пузыря показана пациентам, которым проводятся операции на брюшной полости.
- Нарушение проходимости мочевыводящих путей. Такой процесс связан с патологиями: аденома простаты, опухоль нижнего отдела мочевого пузыря, анафилактический шок, травмы. У женщины нарушения проходимости уретры встречаются намного реже.
- Оперативные вмешательства на брюшной полости. Показаниями для катетеризации считаются те операции, которые проводятся в малом тазу у женщин. Это осуществляется для того, чтобы обеспечить врачу доступ к матке и придаткам. Мужчинам эта манипуляция необходима при оперативном лечении прямой и сигмовидной кишки через абдоминальный доступ.
- Малые гинекологические операции. Манипуляции осуществляемые гинекологом, которые требуют введения инструментария в полость матки, проводятся исключительно при пустом мочевом пузыре. Одной из таких операций является лечение маточного кровотечения путем выскабливания. Перед процедурой ставится катетер, чтобы при проведении вмешательства, моча не накапливалась в мочевом пузыре у женщин.
- Госпитализация в реанимационное отделение. Пациенты которые проходят лечение в реанимации, подлежат катетеризации. Это для того, чтобы медицинский персонал следил за количеством выделяемой мочи. При тяжелых болезнях часто нарушается выработка мочи, что становится причиной осложнений. Большое значение имеет для тех пациентов, которым проводится форсированный диурез.

Процедура проводится быстро, а при достаточной квалификации медицинского персонала проблем не возникает.
Сегодня существует два вида катетера: гибкие и металлические. Гибкие изготовлены из поливинилхлорида — гипоаллергенного полимера. Используют для катетеризации мочевого пузыря у мужчин, без болезней простаты.
Если у мужчины простатит или аденома простаты, то для прохождения участка уретры, возле которого располагается железа, используют металлический.
Использование гибкого изделия допускается среднему медицинскому персоналу, а вот постановка металлического — врачебная манипуляция.
Цистит после катетеризации вызван такими причинами: занесение инфекции и травмирование мочевыводящих путей.
Воспаление мочевого пузыря при правильной постановке встречается крайне редко. Обусловлено индивидуальными особенностями организма. Развитие цистита свидетельствует чаще о нарушении методики катетеризации.
Травматический цистит встречается чаще у мужчин. Это связано с тем, что уретра мужчины имеет два анатомических изгиба.
Прохождение катетера через эти изгибы приводит к нарушению целостности слизистой оболочки.
Как правило, патологический процесс имеет тенденцию к распространению. Воспаление переходит из уретры в мочевой пузырь.
Травматический цистит в послеоперационном периоде считается стерильным, так как не сопровождается инфекционным поражением.
В течение послеоперационного периода пациентам вводят антибиотики, которые подавляют активность микроорганизмов.
Если же причина развития болезни связана с нарушением правил асептики и антисептики при манипуляции, то развивается классический бактериальный цистит.
Бактериальная природа после операций встречается крайне редко, так как идет антибиотикотерапия, и бактерии не успевают вызвать воспаление.
Симптомы болезни проявляются спустя несколько часов после постановки катетера. Пациенты выражают жалобы на жжение в области мочевого пузыря и уретры.
При травматическом цистите в моче появляются примеси крови. Выраженность гематурии напрямую зависит от площади раневой поверхности, от того насколько сосуды повреждены.
При воспалительном процессе катетер удаляют. Повторное введение после цистита допускается только после выздоровления.
Лечение травматического цистита требуется в тех случаях, когда повреждение слизистой оболочки существенное.
Для улучшения состояния пациентам назначают противовоспалительные средства. Часто используют «Ибупрофен», так как этот препарат с жаропонижающим эффектом.
Лечение противовоспалительными средствами помогает устранить неприятные симптомы болезни, в том числе и отечность слизистой, что нормализует выведение мочи.
Если катетеризация проводилась для облегчения оттока мочи, а не для проведения операции или другого вмешательства, то с профилактической целью назначают антибиотики.
Это для того, чтобы исключить риск присоединения инфекции к стерильному воспалению. С этой целью используют антибиотики широкого спектра, которые уничтожают большое количество видов патогенных микроорганизмов.
Для уменьшения неприятных симптомов, пациентам рекомендуется соблюдать постельный режим.
В горизонтальном положении болевые ощущения уменьшаются, так как моча скапливается не возле травмированной уретры, а около задней стенки мочевого пузыря.
Смеха лечения для пациентов с циститом подбирается индивидуально для каждого пациента, с учетом сопутствующей патологии, проводимого лечения, а также тяжести травматизации.
Травматический цистит после катетеризации мочевого пузыря является погрешностью медицинского персонала и чаще наблюдается в послеоперационный период. При квалификации работников сферы здравоохранения, этого осложнения избегают.
источник
Многие годы безуспешно боретесь с ЦИСТИТОМ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить цистит принимая каждый день.
Катетеризация мочевого пузыря относится к инвазивным манипуляциям. Во время постановки мочевого катетера существует риск различных осложнений, среди которых выделяют травматизацию слизистой оболочки и занесение инфекции.
Постановка мочевого катетера — это распространенная медицинская манипуляция, которая проводится с целью нормализации оттока мочи при различных состояниях. Катетеризация мочевого пузыря показана практически всем пациентам, которым проводятся операции на брюшной полости.
Для лечения цистита наши читатели успешно используют CystoBlock. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Показаниями для постановки катетера являются:
- Нарушение проходимости мочевыводящих путей. Такой процесс может быть связан с различными патологиями: аденома простаты, опухоль нижнего отдела мочевого пузыря, анафилактический шок, травмы. У женщины нарушения проходимости уретры встречаются намного реже.
- Оперативные вмешательства на брюшной полости. Основными показаниями для катетеризации считаются те операции, которые проводятся в малом тазу у женщин. Это осуществляется для того, чтобы обеспечить врачу оптимальный доступ к матке и придаткам. Мужчинам эта манипуляция необходима при оперативном лечении прямой и сигмовидной кишки через абдоминальный доступ.
- Малые гинекологические операции. Все манипуляции осуществляемые гинекологом, которые требуют введения инструментария в полость матки, проводятся исключительно при пустом мочевом пузыре. Одной из таких операций является лечение маточного кровотечения путем выскабливания. Перед процедурой ставится катетер, чтобы во время проведения вмешательства моча не накапливалась в мочевом пузыре у женщин.
- Госпитализация в реанимационное отделение. Практически все тяжелые пациенты, которые проходят лечение в реанимации, подлежат катетеризации. Это необходимо для того, чтобы медицинский персонал мог следить за количеством выделяемой мочи. При тяжелых заболеваниях часто нарушается выработка мочи, что может стать причиной различных осложнений. Наибольшее значение это имеет для тех пациентов, которым проводится форсированный диурез.
Обычно, процедура проводится достаточно быстро, а при достаточной квалификации медицинского персонала проблем не возникает.
Сегодня существует два вида катетера: гибкие и металлические. Гибкие катетеры изготовлены из поливинилхлорида — гипоаллергенного полимера. Их используют для катетеризации мочевого пузыря у мужчин, без заболеваний простаты.
Если у мужчины простатит или аденома простаты, то для лучшего прохождения участка уретры, возле которого располагается железа, используют металлический катетер.
Использование гибкого изделия допускается среднему медицинскому персоналу, а вот постановка металлического катетера — это сугубо врачебная манипуляция.
Цистит после катетеризации может быть вызван такими причинами: занесение инфекции и травмирование мочевыводящих путей. Воспаление мочевого пузыря при правильной постановке катетера встречается крайне редко. Оно обусловлено индивидуальными особенностями организма. Развитие цистита свидетельствует чаще о нарушении методики катетеризации.
Травматический цистит встречается чаще у мужчин. Это связано с тем, что уретра мужчины имеет два анатомических изгиба. Прохождение катетера через эти изгибы может привести к нарушению целостности слизистой оболочки. Как правило, патологический процесс имеет тенденцию к распространению. Воспаление переходит из уретры в мочевой пузырь.
Травматический цистит в послеоперационном периоде считается стерильным, так как не сопровождается инфекционным поражением. В течение всего послеоперационного периода пациентам вводят антибиотики, которые подавляют активность всех микроорганизмов.
Если же причина развития недуга связана с нарушением правил асептики и антисептики во время манипуляции, то развивается классический бактериальный цистит. Бактериальная природа недуга после операций встречается крайне редко, так как идет антибиотикотерапия, и бактерии не успевают вызвать воспаление.
Симптомы заболевания проявляются спустя несколько часов после постановки катетера. Пациенты выражают жалобы на жжение в области мочевого пузыря и уретры.
При травматическом цистите в моче появляются примеси крови. Выраженность гематурии напрямую зависит от площади раневой поверхности, а также от того, насколько крупные сосуды были повреждены.
При воспалительном процессе катетер удаляют. Повторное введение катетера после цистита допускается только после выздоровления.
Лечение травматического цистита требуется лишь в тех случаях, когда повреждение слизистой оболочки существенное. С целью улучшения общего состояния пациентам назначают противовоспалительные средства. Наиболее часто используют «Ибупрофен», так как этот препарат обладает также жаропонижающим эффектом.
Лечение противовоспалительными средствами помогает устранить неприятные симптомы недуга, в том числе и отечность слизистой, что обеспечивает нормализацию выведения мочи.
Если катетеризация проводилась с целью облегчения оттока мочи, а не для проведения операции или другого вмешательства, то с профилактической целью назначают антибиотики. Это необходимо для того, чтобы исключить риск присоединения инфекции к стерильному воспалению. С этой целью используют антибиотики широкого спектра, которые позволяют уничтожить большое количество видов патогенных микроорганизмов.
Для уменьшения неприятных симптомов, пациентам рекомендуется соблюдать постельный режим. В горизонтальном положении болевые ощущения уменьшаются, так как моча скапливается не возле травмированной уретры, а около задней стенки мочевого пузыря.
Смеха лечения для пациентов с циститом подбирается индивидуально для каждого пациента, с учетом сопутствующей патологии, проводимого лечения, а также тяжести травматизации.
Травматический цистит после катетеризации мочевого пузыря является погрешностью медицинского персонала и чаще наблюдается в послеоперационный период. При высокой квалификации работников сферы здравоохранения, этого осложнения можно избежать.
Poll Options are limited because JavaScript is disabled in your browser.
Вы или с вашего IP уже голосовали.
Вы или с вашего IP уже голосовали.
Есть множество препаратов, способных облегчить состояние пациента при поражениях органов малого таза. Одним из самых простых и действенных все же остается Хлоргексидин при цистите. Расскажем о том, как его использовать, а также предоставим отзывы тех, кто регулярно применяет подобное средство.
Данное заболевание встречается чаще у женщин, чем у мужчин, поэтому основным лечебным способом является прямое промывание мочевого пузыря различными препаратами и местное воздействие лекарствами в виде вагинальных суппозиториев.
Данное средство обладает активным антибактерицидным и антисептическим эффектом. Его применяют для уничтожения патогенных микроорганизмов и обеззараживания поверхностей. За счет высокой результативности и простоты применения Хлоргексидин биглюконат часто используют во врачебной практике не только для лечения заболеваний, но и как стерилизационное средство.
Он оказывает разрушительное воздействие на большую часть патогенных бактерий – грамположительных, грамотрицательных, грибов и пр. Он также способен повлиять на ряд возбудителей венерических инфекций. И все же применять данный препарат в любой из доступных форм выпуска нужно только после тщательного обследования и назначения врача.
Действуя локально на очаг поражения, он в короткие сроки устраняет многие неприятные симптомы заболевания – снижает болевые ощущения и спазмы, снимает воспаление слизистых оболочек. Уже через 3-4 дня лечения Хлоргексидином при остром цистите наступает полное облегчение состояния пациента. Но это не повод прекратить терапию, так как требуется пройти весь курс, чтобы полностью уничтожить патогенную микрофлору.
Его часто используют для обработки рук и инструментов хирургов, а также обеззараживают поверхности, на которых будут проводить операции. Такой способ называется холодной стерилизацией. В гинекологической и урологической практике Хлоргексидин назначают и при цистите, и для лечения венерических заболеваний (гонорея, сифилис, трихомониаз, герпес, уреаплазмоз, хламидиоз и пр.), а также для устранения грибковой микрофлоры.
В профилактических целях его используют для предупреждения развития инфекционных осложнений во время хирургического вмешательства и при проведении иных манипуляций:
- внутриматочное исследование;
- аборты;
- установка спирали;
- диатермокоагуляция эрозии на шейке матки;
- роды;
- различные операции в области органов малого таза.
Для хорошего результата лечения цистита Хлоргексидином его желательно совмещать с приемом антибиотиков и противовоспалительных препаратов. Только пройдя полный курс комплексной терапии можно говорить об исцелении и предотвращении будущих рецидивов.
Врачи настаивают на том, чтобы не заниматься самолечением, так как нужно установить причину заболевания и устранить ее. А для этого потребуется сдать некоторые анализы вначале и в конце курса терапии.
Для избавления от подобной проблемы рекомендуют использовать его в виде раствора или свечей. Первый вариант чаще применяется для прямого промывания мочевого пузыря с помощью специального катетера. Данную процедуру проводят в стационарных условиях, так как требуются определенные навыки для его введения и помощь специалиста. Курс длится от 5 до 12 дней в зависимости от сложности заболевания и эффективности лечения.
Для домашнего применения удобны вагинальные суппозитории. С их помощью можно уничтожить патогенную микрофлору во влагалище, используя для этого всего лишь 1-2 свечки в сутки. С этой целью вводят препарат как можно глубже перед ночным сном, лежа на спине. Хлоргексидин при цистите в данном случае назначают курсом не меньше двух недель.
Дополнительно могут использоваться и спринцевания с помощью аналогичного раствора. В таком случае обеззараживаются поверхности органов малого таза, что не дает бактериям распространяться дальше. Это приводит к затуханию воспалительного процесса и снижению болезненных симптомов.
Перед процедурой важно полностью опорожнить мочевой пузырь и подмыть промежность теплой водой без мыла и гелей. Следующий час нежелательно проводить мочеиспускание, чтобы лекарство успело подействовать.
Нужно помнить и о том, что терапевтический эффект от Хлоргексидина в любой используемой форме длится 8 часов. Поэтому если назначены суппозитории для домашнего применения в количестве двух штук на день, то требуется выдержать между введением каждой из них хотя бы 8 часов.
Иногда отзывы пациентов о Хлоргексидине оказываются нейтральными, то есть люди не отмечают должного терапевтического эффекта. Это случается из-за того, что они не всегда правильно выбирают средство, допускают ошибки в его использовании или же действуют без назначения врача. Поэтому стоит запомнить важные нюансы:
- Раствор Хлоргкесидин продается в аптеках уже в готовом виде. Дополнительно разводить его не нужно.
- Температура жидкости должна быть комнатной, так как любое нагревание средства приводит к снижению его лечебных свойств.
- Категорически запрещено совмещать использование Хлоргексидина с любыми йодосодержащими лекарствами и так зваными детергентами анионной группы, так как это приведет к ожогу слизистой.
- Курс лечения не может быть меньше 7 или даже 14 дней. При устранении неприятных симптомов нужно продолжить лечение до полного уничтожения патогенных микроорганизмов.
- Нельзя пользоваться мылом и другими моющими средствами гигиены во время прохождения курса с помощью Хлоргексидина. Промежность в этот период промывают только проточной водой.
- Это лекарство способно усилить проникновение и действие других лечащих препаратов, используемых совместно.
Стоит помнить, что длительное и неконтролируемое применение данного средства способно нарушить нормальную микрофлору влагалища. Это повлечет за собой различные заболевания и воспалительные процессы. Поэтому самостоятельно принимать решение о лечении нельзя. Требуется обратиться к специалисту, который продумает дозировку препарата и определит длительность терапии.
Хлоргексидин считается достаточно безопасным антисептическим средством. Тем не менее его не всем можно применять. Выделяют такие группы пациентов, которые должны выбирать другие препараты для лечения:
- беременные женщины;
- кормящие мамы;
- дети до 18 лет;
- люди с повышенной аллергической реакцией.
При передозировке или же индивидуальной непереносимости могут наблюдаться такие неприятные симптомы от применения Хлоргексидина:
Для лечения цистита наши читатели успешно используют CystoBlock. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В таком случае достаточно прекратить лечение с его помощью и обратиться к специалисту для назначения другого антисептика. Серьезных последствий и осложнений при его использовании не наблюдалось.
Видео: Хлоргексидин при цистите.
Всегда держу в аптечке это средство, так как оно отлично уничтожает любые бактерии и инфекции на всех поверхностях. Правда, для спринцевания его немного разбавляю кипяченой водой.
При лечении цистита пользовалась данным раствором. Врач прописывал его в комплексе с другими лекарствами. Думаю, как самостоятельный препарат он неспособен полностью помочь справиться с заболеванием.
Обрабатываю им практически все ранки на коже. Но даже не представляла, что его можно использовать для промывания и спринцевания влагалища. Но, думаю, нужно сначала обратиться к врачу, который и назначит правильное его применение при цистите или других схожих заболеваниях.
Мочеполовая система часто подвергается скоплению болезнетворных микроорганизмов, вызывающих различные патологии, среди них: циститы, уретриты, лейкоплакии, злокачественные разрастания, а также болезни, передающиеся половым путем. Современные способы лечения заболеваний мочеполовой системы, позволяют добиться быстрых результатов, избегая побочного влияния медикаментов. Одним из таких методов является инстилляция мочевого пузыря.
Способ заключается во введении лекарственных препаратов при помощи катетера и шприца непосредственно в мочевой пузырь. Популярность метод заслужил благодаря своей эффективности и отсутствию негативного влияния на почки, печень, кровь и ЦНС (центральная нервная система).
Чаще всего местная терапия, или инстилляция, проводится с применением антисептиков, озонированных растворов или антибактериальных препаратов, и имеет неоспоримые преимущества перед общими методами лечения. К ним относятся:
- проникновение вводимых препаратов в самые глубокие слои стенок мочевого пузыря, что дает быстрый антисептический эффект, даже в случае тяжелых, хронических нарушений;
- введение препарата непосредственно в просвет мочевого пузыря, позволяет добиться более длительного эффекта;
- локальное вливание лекарств воздействует именно на пораженную область мочевого пузыря и не оказывает какого-либо влияния на остальные органы;
- позволяет вводить намного большие дозы медикаментов, поскольку они не скапливаются в кровеносной системе.
Инстилляция показана при необходимости восстановления слизистых оболочек мочевого пузыря. Процедура назначается при различных воспалениях и циститах даже в достаточно запущенных, хронических состояниях. Метод применяется и для лечения злокачественных опухолей, довольно успешно уничтожая раковые клетки.
Процедуры назначаются только после проведения диагностики и исследования мочеполовой системы цистоскопом. В случае подозрения на онкологическую природу болезни, дополнительно проводится анализ на биопсию.
Несмотря на то что инстилляции мочевого пузыря при цистите в хронической форме, считаются наиболее эффективным лечением, острая форма этого же заболевания является полным противопоказанием к проведению процедуры. Не допускается проведении терапии при воспалительных процессах в области наружных половых органов у женщин и при туберкулезе мочеполовой системы.
Показанием для назначения процедуры у женщин чаще всего становятся – регулярный хронический цистит или другие заболевания которые приводят к повреждению слизистых тканей мочевого пузыря. Для того чтобы ускорить процесс восстановления слизистой, помимо обязательных антибиотиков, пациенткам назначаются вливания заживляющих и снимающих раздражение препаратов.
Инстилляция мочевого пузыря у женщин с хронической формой цистита, позволяет снизить или прекратить прием антибиотиков полностью. Из возможных побочных эффектов можно отметить развитие индивидуальной непереносимости на ряд компонентов и склонность пациента к аллергии.
Основные задачи инстилляций при хронической форме цистита:
- снижение воспалительных очагов и раздражения;
- восстановление слизистых тканей мочевыводящих путей;
- устранение инфекции.
Чтобы процедура оказала лечебный эффект, перед проведением следует пройти необходимые диагностические мероприятия.
Для сильной половины человечества инстилляции чаще всего назначаются при заболеваниях простаты или уретрите. Анатомическое строение мужской мочеполовой системы намного сложнее женской, в связи с чем и лечение требуется более длительное.
При развитии воспалений, углубления, расположенные в уретре у мужчин, сжимаются, как бы отгораживаясь от окружающих тканей. Защищая тем самым организм от распространения инфекции. Стандартное лечение в виде приема таблеток не всегда дает необходимый результат, поскольку концентрации медикаментов недостаточно, чтобы добраться до всех пораженных бактериями зон мочевого пузыря. В результате – инфекция остается недолеченой и через некоторое время наступает рецидив заболевания. Именно поэтому большинство специалистов советуют сразу начинать терапию методом инстилляций, которые позволят достичь необходимой концентрации лекарств в пораженных очагах.
Основными симптомами простатита и уретрита у мужчин являются:
- частые позывы к мочеиспусканию;
- становится больно при мочеиспускании;
- возникает зуд и жжение в области половых органов;
- болезненность во время полового акта;
- потенция становится хуже;
- в моче возможно появление кровяных или гнойных включений;
- мочеиспускание осложняется, а чувство наполненного мочевого пузыря не покидает;
- слабость, развиваются апатия и депрессия.
После сбора анализов и постановки точного диагноза как у мужчин, так и у женщин, специалист приступает к лечению. Перед инстилляцией пациенту следует воздержаться от мочеиспускания в течение 2–3 часов, не рекомендуется мочиться и сразу после процедуры.
Чтобы доставить требуемый объем медикаментов в пораженную зону, используется специальный катетер, установленный на шприц с лекарством. Как правило, для инстилляций применяется ряд следующих препаратов:
- растворы борной кислоты;
- азотнокислое серебро;
- сулема;
- риванол;
- инстиллогель;
- раствор диоксина;
- колларгол;
- дезинфицирующие и антибактериальные препараты;
- лекарства пенициллинового ряда;
- растворы метиленового синего;
- масла из облепихи, вазелина, шиповника и др.
Перед введением катетера кожная поверхность обрабатывается антисептиком. Процедура не доставляет никакого дискомфорта и не нуждается в применении анестезии. Диаметр катетера и шприца подбирается индивидуально. Инстилляция мочевого пузыря у мужчин проводится более длинным и тонким катетером, который сможет беспрепятственно преодолеть все изгибы довольно узкого канала уретры. Женщинам инстилляции проводятся в гинекологическом кресле. Объем лекарственных препаратов за один сеанс не должен превышать 100 мл.
Помимо основных функций: излечения от хронического цистита, уретрита и простатита, инстилляции позволяют восстановить уродинамику у мужчин, разрушить имеющиеся камни в мочевом пузыре и многое другое. Для восстановления положительной микрофлоры, помимо лекарственных средств, применяются инстилляции мочевого пузыря с маслами облепихи или шиповника. Такой вид терапии показывает более скорую динамику выздоровления как у женщин, так и у мужчин, позволяя устранить даже самые запущенные и тяжелые нарушения мочеполовой системы.
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Цистит у мужчин — это воспалительное заболевания слизистой оболочки мочевого пузыря.
Следует отметить, что строение женской мочеполовой системы значительно отличается от мужской. Так, у женщин протяженность уретры значительно короче, она шире, из-за этого частота встречаемости заболевания цистит у женщин значительно выше, чем у мужчин.
Мужской мочеиспускательный канал узкий, достаточно длинный и имеет два физиологических изгиба. Все эти факторы создают механический барьер на пути восходящей инфекции. Поэтому цистит у мужчин по данным статистики встречается очень редко и чаще в зрелом возрасте.
Бывает ли у мальчиков цистит? Бывает, но гораздо реже, чем у девочек, в силу определенного физиологического строения организма мужского и женского пола.
Клинические проявления при цистите у мужчин включают в себя следующие группы симптомов:
- Признаки интоксикации, такие как увеличение температуры до субфебрильных цифр. Также она может быть и значительно высокой. Отмечаются вялость, слабость, снижение работоспособности.
- Признаки раздражения мочевого пузыря — возникновение непостоянных болей, рези внизу живота, частых позывов к мочеиспусканию, которые имеют императивный характер. Мочеиспускание проводится часто и мелкими порциями.
- Изменения мочи: лейкоцитурия, пиурия, гематурия. Моча теряет свою прозрачность, в ней определяются слизистые или гнойные примеси, она может приобретать неприятный запах.
Классификация циститов принадлежит О.Л. Тиктинскому. Цистит различается по форме протекания заболевания: он может иметь острое течение и хроническое.
- Острый цистит у мужчин начинается остро, протекает с симптомами интоксикации и выраженной клинической картины острого воспаления слизистых оболочек мочевого пузыря.
- Хронический цистит у мужчин, напротив, характеризуется вялым течением, стертостью клинической картины, чередованием периодов ремиссии и обострения.
Цистит бывает первичным, когда воспаление возникает при воздействии инфекции на слизистую мочевого пузыря. Вторичный цистит развивается вследствие других воспалительных и невоспалительных заболеваний.
По локализации воспаления встречается цистит диффузный и локальный, когда воспаление локализуется в области шейки и соединении с уретрой.
По морфологии и характеру изменений цистит бывает:
- катаральным с развитием гиперемии и слизистого отделяемого;
- гнойным с формированием гнойного отделяемого;
- язвенным или фиброзно-язвенным с формированием и фиброзированием язвы в стенке органа;
- гангренозным с преобладанием некротических процессов;
- геморрагическим с эррозированием сосудов и кровотечением;
- интерстициальным;
- опухолевым;
- инкрустирующим.
Причины цистита у мужчин, как и у женщин, делятся на две большие группы:
Первая группа: инфекционные
К ним относятся бактериальные, вирусные, паразитарные циститы. К редким формам относится актиномикоз.
Самые частые возбудители цистита:
- кишечная палочка;
- энтерококк;
- протей вульгарис;
- бактерии группы стафидлококков и стрептококков.
Редко возбудителями данного недуга бывают грибки, не только кандида, но и актиномицеты.
Также к развитию цистита могут приводить заболевания, передающиеся половым путем. Выделяют таких возбудителей, как бледная трепонема, трихомонада, уреаплазмоз, нейссерия гонореи, хламидии и микоплазмы.
Еще, в редких случаях отмечаются случаи туберкулезного цистита.
Вторая группа: неинфекционные
В эту группу входят лучевые, химические, аллергические, застойные, обменные, нейрогенные, ятрогенные и инволюционные циститы.
При заболевании вторичным циститом у мужчин причины возникновения делятся на две большие группы — пузырные и непузырные.
- К пузырным причинам, способствующим вызывать цистит, относятся инородные агенты в мочевом пузыре, к которым относят инородные тела, в том числе шовный материал, применяемый при операциях на мочевом пузыре, камни мочевого пузыря и мигрирующие камни из почек. К этой группе относят опухоли, аномалии строения мочевого пузыря, а также ранения как бытовые, так и ятрогенные.
- К непузырным причинам относят влияние других заболеваний. Это могут быть заболевания органов мочеполовой системы, восходящая и нисходящая инфекция при уретрите, уремии, заболеваниях почки. Цистит нередко развивается при стриктуре уретры, аденоме предстательной железы, простатите, способствующих застою мочи, а также при заболеваниях органов таза. Нередки циститы при травмах и заболеваниях позвоночника.
Наиболее подверженные циститу группы: беременные, ослабленные и лежачие больные. В патогенезе цистита пусковым фактором является нарушение защитных свойств поверхности слизистой оболочки мочевого пузыря.
Этап 1. Для развития воспалительного процесса у здорового человека недостаточно только контакта с инфекцией. Как правило, полную клиническую картину должны дополнять ослабленные защитные силы слизистой, что происходит вследствие провоцирующих факторов — переутомления, переохлаждения, гиповитаминозов, общих хронических и системных заболеваний, в том числе обменных и гормональных.
Этап 2. Позже присоединяется инфекция, в очаг воспаления устремляются представители клеточного иммунитета — нейтрофилы, макрофаги, лимфоциты, которые и обеспечивают патоморфологическую картину воспаления, которая имеет свои нюансы в зависимости от повреждающего агента и типа возбудителя. Воспаление склонно к распространению.
Этап 3. Серозное воспаление характеризуется формированием на слизистой оболочке мочевого пузыря в месте воспаления слизистого отделяемого, гнойное — наличием желтовато зеленоватого отделяемого со специфическим запахом.
Особенности геморрагического цистита состоят в изменением проницаемости сосудистой стенки и обильным пропотеванием эритроцитов в полость мочевого пузыря.
Туберкулезный цистит характеризуется формированием на слизистой структурных элементов туберкулезного воспаления — туберкулезных бугорков.
Лучевой и химический циститы характеризуются формированием трофических нарушений стенки органа вплоть до формирования хронической трофической язвы.
Цистит у детей — это достаточно частое заболевание. Каждый ребенок переболевает им хотя бы один раз. Тем не менее, детский цистит у мальчиков является редкой патологией. Заболевание циститом более характерно для девочек в связи с анатомическими особенностями. Известно, что широкая и короткая уретра у девочек в сочетании с близостью прямой кишки и влагалища, могут способствовать инфицированию.
Отмечено изменение частоты встречаемости болезни в зависимости от возраста.
- Мальчики первого года жизни болеют циститом так же часто, как и девочки, затем статистические показатели изменяются, и девочки болеют циститом чаще.
- Основной возраст заболевания циститом от 4 до 12 лет, тем не менее, цистит у мальчика 4 лет вероятен в пять раз меньше, чем у девочки того же возраста.
- Отмечено, что дети, находящиеся на грудном вскармливании болеют циститом меньше из-за факторов повышенного иммунитета, получаемых с молоком матери.
Цистит у мальчиков чаще проявляется в условиях сочетанных изменений строения мочеполовой системы. Такие особенности, как врожденная стриктура уретры, гипоспадия, синехии сами по себе не вызывают цистит, но могут создать для него условия.
Уретрит и фимоз опасны в плане восходящей инфекции, а хронические заболевания желудочно-кишечного тракта могут обеспечить инфицирование через контакт с каловыми массами при диарее.
Также провоцируют заболевание переохлаждения, причем не обязательно сильные, иногда ребенку достаточно походить несколько часов в мокрых штанишках или посидеть на холодном.
Цистит у маленьких детей часто пропускают из-за того, что его диагностика в детском возрасте затруднена, ребенок не жалуется и зачастую не осознает, что у него болит.
- Цистит у новорожденных мальчиков может проявляться беспокойством, малыш плохо спит, во время мочеиспускания может поднимать ножки, громко плакать. Ребенок может держаться ручками за низ живота. При этом повышается температура до субфебрильных значений, а моча становится мутной.
- Цистит у мальчика в 2 года можно диагностировать по беспокойству, болезненной реакции ребенка на мочеиспускание, стремлению положить руки на низ живота, а также по тому, как часто ребенок просится на горшок.
- Цистит у мальчика в 3 года проявляется также, плюс ребенок может показать на низ живота и сказать, что у него болит.
- Несколько проще диагностировать цистит у мальчика 5 лет. В этом возрасте дети связно разговаривают и могут выражать свои ощущения при помощи слов, также в этом возрасте ребенок может контактировать с врачом, позволить себя осмотреть и сможет рассказать, что и где болит.
- Цистит у мальчиков-подростков может быть вызван не только обычной инфекцией и переохлаждением, но и ранними половыми контактами и быть венерической природы. Это обязательно следует учитывать при диагностике, так как лечение цистита в случае половых инфекций значительно отличается от лечения цистита обычного.
Диагностика цистита проводится на основании анамнеза, жалоб и клинической картины.
Поводом для обращения к врачу могут стать частые позывы к мочеиспусканию, рези внизу живота, изменения качества мочи.
- Для диагностики проводятся анализы мочи, в которых обнаруживается снижение прозрачности, лейкоцитурия, гематурия, пиурия, иногда встречаются специфические признаки возбудителя заболевания, например друзы актиномицет, или сам возбудитель.
- Инструментальная диагностика представлена УЗИ, может быть проведена цистоскопия.
Неосложненная форма цистита не является показанием к госпитализации, ее можно лечить дома.
Лечение цистита должно быть этиотропным, с учетом чувствительности инфекционного агента. Применяют антибиотики, антибактериальные, противогрибковые и другие препараты.
На весь период лечения показана растительно-витаминная диета для уменьшения симптомов интоксикации, обильное питье и отказ от половых контактов. Также проводятся мероприятия, направленные на восстановление защитных сил организма, лечение и коррекцию основного заболевания при вторичном цистите.
Лечение проводится как общее, путем введения лекарственных препаратов перорально в виде таблеток и с помощью инъекций, так и местно, с помощью промываний и инстилляций лекарства в мочевой пузырь. У мужчин может для этого потребоваться установка катетера в связи со сложностью анатомического строения мужской уретры, а также при наличии сопутствующей патологии.
При цистите возможно включение, по согласованию с врачом, в комплексное лечение домашних средств на основе трав, обладающих антисептическим и мочегонным действием, применяемых как вовнутрь, так и в виде ванночек.
Критерием излечения является нормализация общего состояния, исчезновение клинических симптомов, нормальные анализы мочи в течение полугода после исчезновения симптомов цистита.
Обычный бактериальный острый цистит, вовремя обнаруженный и вылеченный с соблюдением всех требований, проходит без осложнений в течение 7-10 дней. Осложнением недостаточного лечения может быть переход его в хроническую форму.
Последствия цистита у мужчин также связаны с этиологическим фактором заболевания, степенью повреждения мочевого пузыря и особенностями протекания основного заболевания при вторичном поражении.
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Цистит может оказать негативное влияние на развитие простатита, хотя и не является его непосредственной причиной. Также хронические воспалительные заболевания органов малого таза, включая цистит, могут способствовать развитию аденому простаты.
Из-за проблем с мочеиспусканием может развиться половая дисфункция психологического характера. Хронический цистит имеет высокий риск развития рецидива, когда симптоматика возвращается после нарушения диеты, переохлаждения и других факторов. Это серьезно снижает качество жизни и может сказаться на половой функции.
- Нередки случаи восходящего распространения инфекции, когда возбудитель из мочевого пузыря попадает в почки, вызывая воспаление почечных лоханок — пиелонефрит, который в дальнейшем может осложниться нефролитиазом.
- Также хроническая инфекция в мочевом пузыре может стать провоцирующим фактором для развития онкологии.
При гнойно-некротических формах цистита могут формироваться свищи в близлежащие органы, например пузырно-прямокишечный, а также развиваться воспаление парапузырной клетчатки с последующим возможным развитием воспаления брюшины малого таза и локальным перитонитом.
Профилактика цистита у мужчин включает в себя гигиенические мероприятия по содержанию половых органов в чистоте и сухости, своевременном лечении других заболеваний, в том числе простатита и аденомы, а также комплекс общеукрепляющих мероприятий.
- Необходимо заботиться о здоровом образе жизни, употреблять достаточное количество витаминов и жидкости, избегать задержки мочи и застоя в органах малого таза, то есть больше двигаться и следить за своевременностью мочеиспускания.
- Также мужчина для профилактики цистита должен соблюдать общие рекомендации по предохранению от половых инфекций.
Цистит у мужчин после секса всегда имеет венерическую природу, требует обращения к врачу и длительного и тщательного лечения с вовлечением половых партнеров.
Профилактические меры недороги, доступны любому и помогают защитить организм от неприятного заболевания и его осложнений.
Катетеризация мочевого пузыря – это установка специального медицинского приспособления, обеспечивающего отток мочи непосредственно в полость указанного органа. Мера применяется в случаях, когда вариант самостоятельного мочеиспускания человека исключен – невозможен в силу различных факторов или недопустим согласно алгоритму конкретных манипуляций. Если у женщин процедуру выполнять может как медсестра, так и врач, то применять катетер (особенно, металлический, а не гибкий) мужчине может только специалист с высшим образованием и владеющий соответствующей практикой в совершенстве.
Катетер, применяемый в урологической практике, бывает гибкий (резиновый, силиконовый) и металлический. Силиконовое изделие устанавливается в орган мочеиспускания тогда, когда нужно обеспечить продолжительный отток мочи (на время операции и после нее, когда мужчина лишен возможности вставать с постели, чтобы помочиться самостоятельно). Металлическое приспособление применяют только для одномоментной манипуляции – его не устанавливают на продолжительное время.
При каждом из случаев, катетер применяют в тех случаях, когда у пациента:
- острая задержка мочи (чаще – при аденоме предстательной железы);
- возникает необходимость сдать мочу для последующего бактериологического или другого исследования;
- осложнения вследствие имеющегося инфекционного процесса.
Нарушение оттока мочи, что чревато развитием водянки почки, происходит в результате таких причин:
- возникшая аденома предстательной железы;
- стеноз уретры (патологическое состояние, при котором происходит сужение просвета мочеиспускательного канала);
- наличие камневидного отложения внутри уретры (редкий случай);
- гломерулонефрит (воспалительный процесс, охватывающий клубочковую систему почек);
- блокирование мочеиспускательного канала вследствие опухолевого процесса;
- туберкулез почечной ткани и органов системы мочевыделения.
Также применение катетера необходимо для введения непосредственно в полость мочевого пузыря лекарственных препаратов: катетером, преодолевая уретру, достигают полости мочевого пузыря. В гибкую трубку, предварительно прикрепленную к катетеру, вводят медикаментозный препарат (чаще – антибиотик или обеззараживающий раствор), чтобы промыть орган, постепенно устранив воспаление его ткани.
Долговременный катетер (силиконовый) устанавливают на срок не дольше 5 дней. Если состояние пациента все еще не позволяет ему мочиться самостоятельно, катетер заменяют (во избежание развития воспалительного процесса).
При выполнении процедуры, важно соблюдать режим стерильности в кабинете. Поэтому персонал работает в масках и одноразовых перчатках. Существует определенный алгоритм катетеризация мочевого пузыря. Выполнять все действия нужно только после психологической подготовки пациента, разъяснения особенностей и порядка этапов, а также ощущений, которые он будет отмечать на протяжении процедуры.
- Пациента приглашают в перевязочный кабинет, где его укладывают на расположенный здесь стол с предварительно постеленной пеленкой и клеенкой.
- Сняв нижнее белье и оставшись только в специальной операционной рубашке (или одноразовой), мужчина укладывается на спину, с согнутыми и разведенными в стороны ногами. К этому времени медсестра уже заготавливает все необходимые инструменты и расходный материал.
- Перед введением катетера, врач тщательно обрабатывает половой орган пациента раствором антисептика, используя для этого салфетки и пинцет. Этот этап необходим для устранения болезнетворных микроорганизмов с поверхности слизистого покрова полового органа, чтобы вместе с катетером они не переместились в мочевой пузырь, вызывая воспаление.
- Затем врач смазывает поверхность инструмента глицерином (для обеспечения скольжения) и осторожно вводит катетер, чтобы не повредить внутренние структуры. Мочеиспускательный канал мужчин имеет особенное строение, и врачу, используя инструмент, приходится преодолевать два физиологических изгиба. Если прикладывать на этом этапе силу, травматизма не избежать. Поэтому врач выполняет процедуру очень аккуратно. Успешность вмешательства определяется появлением мочи в катетере.
- Если основная цель – выпустить мочу, подставляют предварительно заготовленный лоток и наполняют его до момента полного опорожнения мочевого пузыря. Для уверенности, что орган опустошен полностью, врач надавливает на надлобковую область.
- Если цель процедуры – ввести лекарственное средство, то персонал использует шприц и резиновый катетер. По трубочке вводят препарат в мочевой пузырь, затем зажимом перекрывают просвет переходника, чтобы введенное лекарство не полилось обратно.
Потенциальные осложнения, которые могут возникнуть при катетеризации мочевого пузыря у мужчин, связаны с несоблюдением правил асептики и антисептики, а также неумелым обращением с катетером.
- Цистит, пиелонефрит, уретрит – воспалительному процессу может предшествовать недостаточная гигиена полового органа перед моментом введения катетера.
- Повреждения внутренних структур полового члена, уретры, мочевого пузыря.
Также осложнения возникают в тех случаях, когда предварительный диагноз был поставлен неверно или жесткий катетер был введен неправильно.
Выполнение катетеризации мочевого пузыря нельзя проводить, если у пациента:
- острый уретрит (в том числе и гонорейного типа);
- повреждения структур мочеиспускательного канала или подозрение таковых;
- если сокращен сфинктер (физиологический клапан).
По окончанию процедуры пациента перемещают в палату, а образец взятой мочи направляют в лабораторию.
Читайте также: Бужирование уретры у мужчин — показания, проведение процедуры
Воспаление слизистых стенок мочевого пузыря в большинстве случаев возникает внезапно. Многие больные игнорируют данное заболевание, не подозревая, насколько опасно состояние его усугубления. Как показывает медицинская практика, у пациентов цистит и недержание мочи проявляются одновременно в ситуациях, когда врачи диагностируют осложнение воспалительных процессов.
Цистит и недержание мочи – крайне неприятные явления, которые диагностируются у больных при осложнении воспалительных процессов в мочевом пузыре. Процесс инконтиненции на фоне инфекционного поражения полого органа выделительной системы носит ургентный характер проявления.
Человек чувствует, что мочевой пузырь наполнен, при условии отсутствия патологий этого органа. Процесс естественного оттока урины контролируется нервной системой, а сократительные свойства мышечных тканей выводящих путей предупреждают непроизвольное мочеиспускание.
Цистит представляет собой воспаление стенок полого органа, которое может быть спровоцировано инфекционными агентами или обусловлено неспецифической этиологией.
Все эти факторы приводят к гиперактивности мочевыделительного органа. При этом нервные рецепторы передают головному мозгу ложную информацию о его наполненности. В результате у пациентов с циститом позывы к естественному оттоку урины возникают даже при незначительном ее скоплении.
В большинстве случаев по причине ярко выраженного характера позывов опорожнение полого органа происходит в любое время суток, и у пациента нет возможности контролировать это. Такая клиническая картина воспаления нарушает привычный уклад жизни человека и приносит дискомфорт помимо болезненной симптоматики.
Врачи не считают синдром недержания мочи (СНМ) болезнью. С точки зрения медицины, процесс инконтиненции выступает в роли сопутствующего симптома цистита. По причине ощущения стыда многие пациенты с подобными проявлениями воспаления не обращаются своевременно к специалистам, которые могут помочь решить данную проблему за короткий срок.
Недержание мочи при цистите носит ургентный характер проявления, который подразумевает аномальную сенситивность мочевыделительного органа. У больных это состояние может наблюдаться даже при звуках льющейся, журчащей воды.
При отсутствии патологий органов выделительной системы во время обычного позыва к мочеиспусканию у человека остается в запасе время до опорожнения. Ургентные сигналы возникают внезапно, и их число может достигать 20 за сутки. Испытав хоть один раз такой симптом, у пациента на долгое время сохраняется страх недержания урины.
Страдая от такой специфичной симптоматики, человек не может длительное время находиться вне дома, заниматься спортом. При этом нарушаются сон и сексуальная жизнь. Все эти факторы в результате оказывают моральное давление на больного, провоцируя частые стрессовые ситуации.
Таким образом, врачи выделяют следующие характерные признаки СНМ на фоне диагноза цистит:
1.Ургентность – повышенная раздражительность стенок полого органа выделительной системы, провоцирующая непреодолимый посыл к естественному оттоку урины.
2.Увеличение частоты позывов, которые могут возникать даже после опорожнения пузыря.
3.Ноктурия – непроизвольное выведение мочи в ночное время.
4.Постоянное подтекание после завершенного опорожнения полого органа выделительной системы. В результате больные постоянно ощущают влажность в промежности, которая провоцирует неприятный резкий запах и доставляет дискомфорт.
При первых проявлениях СНМ следует обратиться к компетентному специалисту (гинекологу или урологу). Цистит с этим сопутствующим симптомом не проходит самостоятельно и требует адекватного медикаментозного воздействия.
При длительном отсутствии лечения заболевание переходит в хроническую форму протекания, в результате чего у пациента мочеиспускание будет носить постоянный характер императивности, при котором невозможно контролировать позывы.
Для уточнения диагноза в ситуациях, когда предполагается зависимость СНМ от воспаления полого органа выделительной системы, врач назначает ряд лабораторных анализов и инструментальных исследований
Комплексное обследование пациентов состоит из следующих шагов:
- мазок влагалищной среды или из уретры для выявления возможных болезнетворных микроорганизмов, выступающих в роли возбудителей патологии;
- клинические исследования мочи и крови на выявление количества лейкоцитов, эритроцитов, повышение которых подтверждает наличие воспалительного процесса в организме;
- ультразвуковое исследование полого органа выделительной системы проводится через брюшную стенку живота, уретру или трансректальным способом. Эта процедура позволяет выявить тяжелые аномалии и структурные изменения;
- с целью анализа непроизвольно выделяемого количества урины пациент проходит тест с прокладкой:
- урофлоуметрия направлена на выявление патологий мочевыводящих путей через анализ параметров выведения урины;
- цистометрия проводится при помощи специального катетера, который наполняет мочевыделительный орган с целью определения его тонуса и сократительной способности;
- при наличии стрессового или императивного СНМ врачи обязательно направляют больного на прохождение профилометрии уретры с целью установления внутреннего давления в мочевыводящем канале;
- электромиография проводится специалистами с целью выяснения способности сокращения мышечной ткани в области промежности.
На основании результатов этих исследований врач подтверждает предполагаемый диагноз и составляет индивидуальный план необходимой терапии с учетом особенностей организма больного.
В ситуациях, когда энурез не связан с патологиями других внутренних органов, выздоровление наступает в достаточно короткие сроки. Сложнее терапии поддается состояние, сопровождающееся сахарным диабетом, мышечной слабостью, травмами хирургического характера, неврологическими расстройствами. У мужчин СНМ наблюдается на фоне поражения предстательной железы, уретры. Женщины страдают от императивности мочеиспускания при наличии сопутствующих гинекологических заболеваний, при гормональном дисбалансе (во время беременности, менопаузы, послеродового периода). При цистите в результате адекватной терапии ургентные симптомы недержания постепенно самостоятельно угасают.
Тактика лечения СНМ находится в прямой зависимости от тяжести протекания и может быть представлена различными подходами. Оперативное вмешательство крайне редко проводится при недержании урины. Как правило, малоинвазивные хирургические операции (ПРОЛИФТ, TOT, TVT-O) рекомендуются пациентам с циститом в крайне тяжелых формах протекания.
Медикаментозная терапия состояния инконтиненции при цистите заключается в приеме следующих препаратов:
| Спазмекс, Дриптан | Для уменьшения гиперактивности полого органа выделительной системы |
| Метаболическое лекарственное средство Метионин, витаминные комплексы | Для улучшения тонуса мышечных и нервных волокон |
| Ноотропные препараты Пикамилон, Пантогама, Ноотропил | Направлены на нормализацию проводимости нейронных сигналов, отвечающих за естественную работу мочевыделительного органа |
| Седативные медикаменты | Позволяют эффективно наладить работу центральной нервной системы, нарушение которой произошло по причине негативного проявления СНМ |
| Фитопрепараты на основе растительных компонентов (Канефрон) |
В качестве консервативного лечения гиперактивного полого органа выделительной системы специалисты рекомендуют больным регулярно делать в домашних условиях специальные упражнения для улучшения тонуса мышц промежности, проходить физиопроцедуры в медицинских учреждениях. Следует также помнить о важности соблюдения пищевого и питьевого режима, которые способствуют ускорению выздоровления.
Цистит, сопровождающийся синдромом недержания мочи, характеризуется крайне неприятными симптомами, которые снижают качество жизни пациентов. Такая форма протекания недуга характеризуется невозможностью больного контролировать процессы мочеиспускания, при этом позывы к опорожнению могут беспокоить в любое время и достаточно часто. Это явление наблюдается по причине раздражительности полого органа выделительной системы, возникшего на фоне длительного воспаления.
В результате императивности мочеиспускания пациенты переживают физический и психоэмоциональный дискомфорт, который еще больше ухудшает состояние организма. По этим причинам рекомендуется своевременно обращаться за помощью к компетентным специалистам.
По своей сути мочеполовая система у человека является стерильной. Если во внутренние органы или выводящие пути проникают патогенные микроорганизмы, то начинает развиваться воспалительный процесс. В тех ситуациях, когда пациентке требуется проведение оперативного вмешательства, риск инфицирования существенно повышается.
Чтобы не допустить этого, специалисты однозначно должны проводить профилактические мероприятия. Однако даже в этом случае не исключается, что начнет развиваться после операции цистит. Такая проблема является достаточно распространенной, поэтому необходимо понимать, как проводится последующее лечение.
Если обратиться к данным медицинской статистики, то урологи подтверждают, что такое осложнение, как цистит после операции диагностируется у каждой третьей пациентки. Что касается представителей сильного пола, то у них вероятность осложнения снижена, что обусловлено особенностями строения мочеполовой системы. После проведенного хирургического лечения в области органов малого таза может произойти также инфицирование и смежных отделов.
Наиболее распространенными операциями, после которых возникают осложнения, считаются следующие:
- Искусственное прерывание беременности;
- Удаление матки или яичников;
- Хирургическое удаление аденомы (ТУР, резекция, лапароскопия, лазеротерапия);
- Забор тканей для цистоскопии и биопсии. Если есть подозрение на развитие онкологии;
- Катетеризация мочевого пузыря.
Вне зависимости от того, какой именно вид вмешательства спровоцировал развитие инфекционного воспалительного процесса, цистит может быть острым или хроническим.
В первом случае говорят о внезапном возникновении патологии с ярко выраженной симптоматикой. Продолжается заболевание не более 10 суток и хорошо поддается медикаментозной терапии. Учитывая этот факт, можно рассчитывать на благоприятный прогноз и полное выздоровление.
При хроническом типе заболевания предусматривается постоянное рецидивирование цистита. Он развивается в результате того, что в организме имеется запущенное воспалительное заболевание мочевого пузыря. Спровоцировать его могут резистентные штаммы бактерий, вирусы и грибы. Терапия длительная и включает прием лекарственных препаратов, противовоспалительных средств и проведение физиотерапии.
Основной целью медицинского персонала в ходе операции является проведение различных мероприятий, направленных на профилактику возникновения цистита после вмешательства.
Главной причиной возникновения воспалительного процесса в мочевом пузыре является проникновение в его полость патогенных микроорганизмов во время хирургических манипуляций.
Инфекция может быть занесена при следующих условиях:
- При выполнении вмешательства не были соблюдены нормы медицинской асептики (вероятность развития цистита в этом случае одинакова у представителей обоих полов);
- Во время родовой деятельности или манипуляций врачей был травмирован мочевой пузырь;
- Встала острая необходимость вскрыть гнойный очаг, локализующийся в органах малого таза, а также, если он прорвался самостоятельно.
Первые признаки патологического состояния проявляются достаточно быстро. В большинстве случаев причиной воспаления выступают травмы мочевого пузыря. При таких клинических случаях говорят о прогрессировании воспаления не бактериального характера. В последующем может произойти присоединение инфекции. Поскольку вмешательство провоцирует снижение иммунитета, условно-патогенные микроорганизмы активизируются и быстро размножаются.
Если речь идет о вторичном цистите, это означает, что у женщины произошло повторное обострение инфекции. Дело в том, что необходимость в послеоперационном периоде принимать антибиотики также снижает защитные способности организма, поэтому он не может противостоять инфекции. Ввиду таких особенностей врачи делают все возможное для максимально быстрого восстановления пациентки и отдают предпочтение малоинвазивным методикам.
Если была возможность провести лапароскопическую или эндоскопическую операцию, то организм восстановится достаточно быстро. Соответственно. Вероятность того, что произойдет инфицирование, либо иммунитет не сможет противостоять патогенным микроорганизмам, крайне минимальная.
Основными признаками развития цистита после операции считаются:
- Продолжительная задержка мочи в острой стадии;
- Болезненность во время мочеиспускания;
- Присутствие в урине примесей крови, если прогрессирует геморрагический цистит;
- Цвет, запах, консистенция и плотность мочи изменяется.
В тех ситуациях, когда развился послеоперационный цистит у женщин, лечение необходимо провести как можно раньше. При отсутствии своевременной и адекватной терапии не исключено частое рецидивирование патологии, формирование абсцесса, общая интоксикация организма, тампонада мочевого пузыря, что приводит к разрыву его стенок.
Очень важно также проводить дифференциальную диагностику, поскольку симптоматика послеоперационного цистита схожа с другими инфекционными патологиями мочеполовой системы. Учитывая это, а также особенность заболевания, важно своевременно провести адекватную терапию, которая не даст шансов на развитие осложнений.
Благодаря активному внедрению малоинвазивных операций в урологической практике, воспаление мочевого пузыря после операций у женщин стало проявляться значительно реже. Также ускорился период реабилитации, и на полное восстановление требуется не более недели.
Довольно часто после проведения операций на органах малого таза выполняют установку специальной трубки для отведения мочи. Выполненная катетеризация также может стать причиной развития цистита после хирургического лечения пациентов, поскольку травмирует слизистую оболочку выводящих путей.
Воспалительный или инфекционный процесс развивается в результате таких факторов:
- Во время установки системы врач выполнял резкие движения;
- Катетер продолжительное время находился в мочевом пузыре без извлечения;
- Во время установки трубки были нарушены правила асептики.
Также стоит отметить, что даже при соблюдении описанных выше условий, вероятность развития патологий мочевыводящей системы также сохраняется, особенно, если дренаж используется длительное время. При ношении трубки наносятся микротравмы слизистой оболочке, поэтому может начаться некроз тканей.
Если у женщины начал развиваться цистит после катетеризации, то организм отреагирует проявлением следующей симптоматики: возникнут боли в паховой зоне, которые отдают в половые органы, поднимется температура до субфебрильных показателей и выше, в моче может присутствовать кровь и гной, позывы к испражнению частые, но безуспешные.
Поскольку установка катетера напрямую связана с нанесением травмы мочевому пузырю, обязательно потребуется проведение антибактериальной и противовоспалительной терапии.
В урологической практике разработана определенная схема лечения послеоперационного цистита у женщин. Она подразумевает работу по четырем основным направлениям. Изначально предпринимаются превентивные меры. То есть, для профилактики инициирования перед операцией пациент должен принимать антибиотики.
Пить лекарственные средства необходимо примерно за 3-4 дня до предполагаемой даты вмешательства. Также лучше эффекта можно добиться, если не прекращать курс и после терапии. Благодаря этой мере можно избежать длительного и осложненного восстановительного периода и развития цистита.
Основное лечение проводится в ситуации, когда предварительная мера не оказала должного эффекта и воспаление мочевого пузыря все же произошло. Врачи выполняют все необходимое, чтобы процесс испражнения нормализовался, прошли болезненные ощущения, и была подавлена жизнедеятельность патогенных микроорганизмов. Для этого прибегают к помощи спазмолитиков, уросептиков, антибиотиков и диуретиков.
Восстанавливающая терапия предполагает длительное воздействие на организм пациента посредством физиолечения. Вне зависимости от пола пациента, используемые в этом случае лекарственные средства будут одинаковыми. В обязательном порядке необходимо принимать растительные уросептики и фитопрепараты. Если защитные силы организма снижены, то в течение трех месяцев нужно принимать иммуномодуляторы.
В определенных клинических случаях может встать необходимость проведения поддерживающей гормонозамещающей терапии. Особенно это актуально для пациенток, у которых цистит развился после удаления матки, ведь в этом случае отмечается нарушение баланса половых гормонов, что приводит к развитию раннего климакса и старения. Для решения этой проблемы пациентке прописывают препараты на основе эстрогена.
Помимо основных принципов лечения, урологи после проведенного оперативного лечения, если в последующем имело место развитие такого заболевания как цистит, рекомендуют придерживаться некоторых простых правил, способных предупредит рецидив патологии. В первую очередь нужно обращаться к опытным специалистам для катетеризации, чтобы минимально травмировать слизистую оболочку.
Быстро вывести из мочеполовых путей патогенные микроорганизмы, а также восстановить иммунитет, поможет диета. Обязательно пациентка после операции должна пить много чистой воды. Категорически недопустим прием алкоголя, газировки, острых, кислых, жареных, соленых и копченых продуктов. Лучше, если пища будет легкой и обезжиренной, а чай следует заменить на питье почечных или урологических сборов.
Не допускается прием ванн после хирургического вмешательства. Это обусловлено тем, что воздействие высоких температур провоцирует открытие кровотечения. Если оно будет сильным, то его вряд ли удастся остановить самостоятельно. Также во влажной среде происходит активное размножение патогенной микрофлоры, поэтому от цистита придется лечиться очень долго.
Важно соблюдать все рекомендации врача относительно послеоперационного восстановительного периода. Если пациенты будут их придерживаться, то реабилитация не будет продолжительной, а каких-либо осложнений, в том числе и трансформации цистита в хроническую форму, не произойдет.
источник