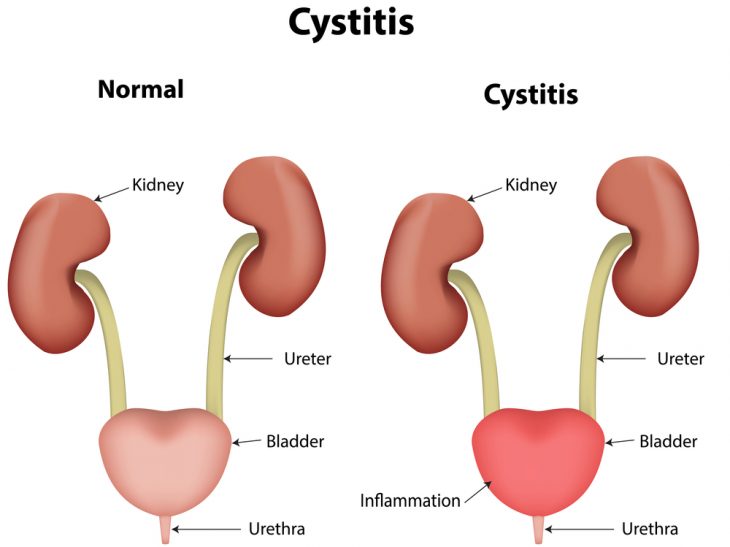
Согласно статистическим данным, среди всех пациентов, страдающих длительным воспалительным поражением слизистых и подслизистых тканей мочевого пузыря, ХЦ у детей (хронический цистит у детей) диагностируется в более 21% случаев от общего числа пациентов. К тому же до достижения десятилетнего возраста, риску развития инфекционно-воспалительных патологий в мочевыделительной системе подвергаются до 3% девочек и 1% мальчиков.
Критерием длительного течения цистита являются два фактора – периодические обострения воспалительных процессов в стенках моче-пузырного резервуара баз количественного их контроля, либо проявление двух и более обострений заболевания за год. Исследования показывают, что в более 50% случаев от проявления различных форм ХЦ у детей, диагностируется лейкоплакия (плоскоклеточная метаплазия эпителия) к счастью, не склонная к малигнизации.
Хроническое течение цистита у детей протекает обычно из-за несвоевременности диагностики болезни, неадекватного лечения цистита и как следствие функционально-обструктивных нарушений уродинамики, врожденных пороков развития и приобретенных патологий нижних и верхних путей мочевыделения:
- пузырно-мочеточникового рефлюкса;
- уретерогидронефроза;
- гидронефроза;
- нейрогенной дисфункции моче-пузырного органа;
- поражения уретрального клапана.
ХЦ у детей развивается не вследствие инфекционного фактора как такового, а вследствие наступивших воспалительно-дистрофических изменений в моче-пузырных тканях. «Посодействовать» развитию болезни способны самые различные факторы (соматические и инфекционные заболевания, слабый иммунитет, хронические расстройства пищеварения и питания, гиповитаминоз, лекарственная аллергия и прочие факторы.), непосредственно не связанные с системой мочевыделения, но способные негативно влиять на работу всего организма.
Если острую форму инфекционно-воспалительного поражения моче-пузырных тканей относят к первичным патологиям, то стадию хронического течения цистита считают вторичным процессом. Благодаря слабовыраженным доминирующим признакам, ремиссии, при латентной фазе течения болезни, сменяются регулярными фазами обострения.
Самостоятельно хронический цистит у ребенка не исчезает. Болезнь слабо реагирует на медикаментозное лечение и способна в будущем осложняться развитием различных патологий. У 80% малышей с хронической патологией моче-пузырных тканей диагностируют пиелонефрит, 95% маленьких пациентов страдают от системных нарушений оттока урины.
В зависимости от характера и степени тяжести клинических признаков у детей с ХЦ их условно разделяют на группы: в первую группу входят дети, у которых клиника заболевания протекает волнообразно с этапами обострений – по принципу острой или подострой формы заболевания с периодичными рецидивами и ремиссиями (без каких-либо клинических признаков, лабораторного и бактериологического подтверждения активного воспалительного процесса). Ко второй группе относят маленьких пациентов со стабильными клинико-лабораторными данными.
Признаки ХЦ обусловлены формой заболевания, клиническим течением и возрастом пациентов. Базовая симптоматика хронического цистита у ребенка проявляется:
- Вариацией – от незначительных проявлений дискомфорта при микциях (мочеиспускании) и легких болей в нижней области живота, до резко выраженной болевой симптоматики в зоне проекции моче-пузырного резервуара.
- Развитием поллакиурии (учащенные микции).
- Дизурией (нарушения в оттоке мочи).
- Сильными бесконтрольными позывами к мочеиспусканию.
- Болезненностью микций.
У детишек 4–12 лет и старших возрастных групп отмечается болезненность в надлобковой зоне живота с иррадиированием боли в промежность, усиливающуюся при наполнении пузыря и попытке его пальпации.
Хорошо известно, что именно женская анатомо-топографическая особенность системы мочевыделения (короткая уретра, близкое ее расположение к анусу) способствует быстрому внедрению патогенов в МП. По этой причине женщины, а соответственно и девочки чаще подвержены циститу, хотя хроническая форма болезни развивается реже, чем острая.
Основной инфекционный фактор – различные штаммы кишечной палочки «колли» и необходимые для заболевания предпосылки, обусловленные наличием аномалий, ведущих к нарушениям в оттоке урины из моче-пузырного резервуара – врожденные или приобретенные дивертикулы (грыжевые выпячивания – кармашки в пузыре, способствующие сбору и застою урины), уретральные стриктуры (сужения канала), рефлюксы и иные патологии.
При отсутствии аномалий, наиболее распространенным фактором хронизации цистита у девочек является – недостаточная интимная гигиена, что способствует внедрению инфекционного возбудителя и переохлаждение на фоне ослабленного иммунитета. Это совершенно не означает, что, походив босиком по холодному полу или земле, кроха обязательно подхватит инфекцию. Вероятность заболеть крайне мала.
Ситуация может измениться кардинально, если ребенок будет попой сидеть на холодной земле или камне. В этом случае, сосуды в «пятой точке» не способны сужаться, как на стопах и происходит стремительное снижение тепла тела.
- частыми болезненными микциями;
- мутностью урины;
- появлением в моче небольших примесей крови;
- постоянными позывами в туалет;
- дневным недержанием урины и ночным энурезом.
Обострение заболевания вызывает у детей повышение температуры, слабость, общее недомогание и потерю аппетита.
Клиника латентного цистита почти бессимптомна. Может проявляться периодическими императивными позывами, частичным дневным и ночным недержанием урины, часто списываемых на возраст ребенка, либо его нервную возбудимость. Внимательные родители сразу заметят изменения в поведении ребенка, да и дети в возрасте 2–4 лет уже смогут по-своему сказать, что их беспокоит.
Анатомия мужской уретры не располагает к быстрому инфицированию, поэтому острая форма цистита отмечается у мужчин и мальчиков очень редко. Однако диагностирование хронической его формы педиатрами отмечается чаще, именно у мальчиков.
Кроме описанных этиологических факторов, наиболее частый генезис обусловлен наличием у ребенка патологических стриктур уретры и фимоза (сужение крайней плоти).
Признаки болезни у мальчиков аналогичны с проявлением симптомов у девочек. Но, чем ребенок младше, тем в большей мере отмечаются общие признаки, не зависящие от процессов мочеиспускания. Наличие температуры и отсутствие, какой-либо характерной симптоматики дает полное основание для обследования мочи ребенка – подтверждение или опровержение инфекции в системе мочевыделения.
Груднички подвержены циститу не меньше, чем более взрослые дети. Только их беспокойство и плач относят к естественным процессам, часто списывая на прожорливость ребенка и требование им внеурочного кормления или связывают с прорезыванием первых зубов. Лишь когда ребенок изматывает и себя и родителей, последние отваживаются на диагностический поиск причины. Который увы, часто диагностирует запущенную форму цистита.
Даже при наличии патологических аномалий в системе мочевыделения, требуется частое обострение заболевания, чтобы поставить верный диагноз. Родителям грудничков необходимо акцентировать внимание на процессы мочеиспускания ребенка, если они сопровождаются плачем, это основной показатель вероятного воспаления моче-пузырных стенок у малыша. Кроме этого, у ребенка могут отмечаться:
- беспричинная раздражительность, капризность и беспокойство;
- увеличение частоты микций, либо их резкое снижение;
- потемнение урины;
- иногда – субфебрилитет (до 38,0°).
При обнаружении у детей симптомов хронического цистита, обследование и лечение ребенка нельзя откладывать, либо заниматься им самостоятельно. Лишь правильная постановка диагноза с выявлением истинной причины болезни способна дать правильное направление в подборе комплексной терапии.
Диагностический поиск при обследовании детишек с подозрением на наличие инфекций в нижних отделах мочевыводящих путей проводится поэтапно, с учетом комплексной оценки анамнеза заболевания, имеющихся жалоб и результатов клинико-лабораторного обследования мочи и крови – общего и биохимического, результатов посева и проб урины по Зимницкому и Нечипоренко, проведении регистрации ритма спонтанных микций.
Кроме стандартных анализов в современной детской урологии существует ряд инструментальных методик обследования:
- УЗИ МП с применением допплерографии, для выявления количественного объема остаточной урины.
- В качестве функциональных методик обследования МП, выявляющих нейрогенную дисфункцию моче-пузырного органа применяются методы урофлоуметрии, цистометрии, электромиографию мышц в промежностной зоне и профилометрию уретры.
- Для выявления нейрогенных признаков и вероятных причин ХЦ выполняется микционная цистоуретрография
- С помощью экскреторной урографии выявляются сочетанные патологии системы мочевыведения.
- Основной метод исследования – цистоскопическое исследование резервуарной полости пузыря с забором биоптата. Что позволяет объективно оценить степень и характер внутрипузырных поражений.
Принципы патогенетического и комплексного лечения хронического цистита у детей подразумевают местное и общее воздействие на патологию. Это:
- терапия антибактериальная и противовоспалительная с применением антимикотиков и противовоспалительных препаратов;
- назначение препаратов, устраняющих нарушения уродинамики и микроциркуляции;
- иммуномодулирующая терапия («Генферон» или «Виферон» курсами);
- коррекцию ЖКТ (назначения про и пребиотиков, либо их комбинации – «Аципол», «Линекс», «Наринэ»);
- фито и витаминотерапия;
- внутрипузырные инстилляции лекарственных препаратов («Тизоль с «Диоксидином», монотерапии «Гепарина», либо в сочетании с «Диметилсульфоксидом»).
При этом, лечение должно быть систематическим, многократными курсами и с индивидуальным подбором медикаментозных средств. По показаниям, возможно назначение физиотерапевтического лечения с применением УВЧ, ионофореза с антисептиками, индуктотермии или грязевых аппликаций.
Лечение деток с хроническим циститом лучше проводить в условиях стационара, где для этого есть все необходимые условия. Заболевание очень коварно.
При запущенности процесса, поражению подвергаются глубокие слои моче-пузырных тканей. Если полностью не купировать болезнь, войти во взрослую жизнь ребенок может с серьезными проблемами или с инвалидностью. Помните, что здоровье малышей зависит от внимательности и заботы родителей.
источник
Циститом называют воспалительный процесс, локализующийся в слизистой оболочке и подслизистом слое мочевого пузыря. Именно цистит является наиболее частым проявлением инфекции мочевыводящих путей в детском возрасте. Между тем, диагностика цистита в нашей стране еще недостаточно точная: либо заболевание проходит нераспознанным (симптомы списываются на ОРВИ), либо имеет место гипердиагностика (цистит трактуется врачом как пиелонефрит). И то, и другое плохо: нераспознанный цистит остается непролеченным и может давать осложнения или переходить в хроническую форму; а лечение пиелонефрита более длительно и серьезно, чем то, что необходимо ребенку при цистите.
Точных статистических данных в отношении цистита у детей по России нет именно из-за проблем в диагностике. Цистит возникает у детей любого возраста, но если среди грудничков распространенность цистита примерно одинакова и у мальчиков, и у девочек, то в дошкольном и школьном возрасте девочки болеют намного чаще (в 3-5 раз), чем мальчики. Более высокая подверженность девочек циститам обусловлена следующими факторами:
- особенности анатомического строения: у девочек уретра короче и шире, близко расположены естественные резервуары инфекции (анус, влагалище);
- физиологические гормональные и иммунологические перестройки в организме девочек подросткового возраста, как предрасполагают к инфекциям в половых путях (кольпитам, вульвовагинитам), так и снижают защитные свойства слизистой оболочки мочевого пузыря .
Цистит можно классифицировать по нескольким признакам:
- По происхождению: инфекционный (самая частая форма у детей) и неинфекционный (химический, токсический, лекарственный и др.).
- По течению: острый и хронический (в свою очередь, делится на латентный и рецидивирующий).
- По характеру изменений в мочевом пузыре: катаральный, геморрагический, язвенный, полипозный, кистозный и др.
Как уже было сказано, чаще всего у детей (да и у взрослых тоже) обнаруживается инфекционный цистит.
Понятно, что причиной инфекционного цистита является инфекция. Это могут быть:
- бактерии (кишечная палочка, протей, клебсиелла, синегнойная палочка, стрептококк и стафилококк, уреаплазма, хламидии, микоплазма и др.);
- вирусы (аденовирус, вирус парагриппа, герпесвирусы);
- грибки (обычно из рода Candida).
Проникновение возбудителя возможно несколькими путями:
- восходящим (из половых путей при наличии кольпита, вульвовагинита у девочек или баланопостита у мальчиков инфекция поднимается вверх по уретре);
- нисходящим (спускается из ранее инфицированных почек);
- лимофгенным и гематогенным (с током крови или лимфы микроорганизмы проникают внутрь мочевого пузыря из отдаленных очагов инфекции – в миндалинах, легких и т.д.);
- контактным (микроорганизмы проникают через стенку мочевого пузыря из расположенных рядом органов – при воспалительных процессах в кишечнике, матке и придатках).
В норме слизистая оболочка мочевого пузыря обладает достаточно высокими защитными свойствами, и при заносе микроорганизмов в пузырь цистит развивается далеко не всегда. «Закреплению» микроорганизмов на слизистой и возникновению заболевания способствуют дополнительные предрасполагающие условия:
- Нарушение нормального и постоянного тока мочи (застой мочи при нерегулярном опорожнении мочевого пузыря; различные врожденные аномалии, затрудняющие выход мочи из мочевого пузыря; функциональные расстройства – нейрогенный мочевой пузырь).
- Нарушения защитных свойств клеток слизистой оболочки мочевого пузыря – отмечаются при дизметаболических нарушениях, когда в моче постоянно присутствуют соли (оксалаты, ураты, фосфаты и др.), а также при гиповитаминозах, длительном приеме лекарств.
- Снижение общих защитных сил организма (при переохлаждении, хроническом переутомлении и стрессах, тяжелых инфекциях, частых простудах).
- Недостаточное поступление к слизистой мочевого пузыря кислорода и питательных веществ при нарушениях кровообращения в органах малого таза (при опухолях, хронических запорах, длительном обездвиживании или недостатке движения, например, при постельном режиме после травмы или операции).
Переходу острого цистита в хроническую форму способствуют:
- несвоевременное и неполноценное лечение острого цистита;
- врожденные и приобретенные заболевания мочеполовой системы (нейрогенная дисфункция мочевого пузыря; дивертикулы – выпячивания стенки мочевого пузыря, в которых скапливается и застаивается моча; дизметаболические нарушения; вульвовагиниты).
Расстройства мочеиспускания
Ведущий симптом острого цистита – расстройства мочеиспускания (дизурия). В большинстве случаев отмечается учащенное мочеиспускание в сочетании с болями. Дети жалуются на боли, рези и жжение внизу живота, над лобком во время, а также непосредственно до и после мочеиспускания. В некоторых случаях боли в животе могут быть постоянными, усиливаясь во время и после мочеиспускания. Иногда отмечаются затруднения в конце акта мочеиспускания (ребенок не может пописать из-за боли или ему необходимо напрягаться, чтобы полностью опорожнить мочевой пузырь). У мальчиков в конце мочеиспускания возможно появление капелек свежей крови (терминальная гематурия).
Частота мочеиспускания напрямую связана с тяжестью цистита – при легких формах мочеиспускание учащается незначительно (на 3-5 раз по сравнению с возрастной и индивидуальной нормой), при тяжелых желание помочиться возникает у ребенка буквально через каждые 10-15 минут (ребенок постоянно бегает в туалет, писает маленькими порциями). При этом позыв не всегда завершается мочеиспусканием (ложные позывы). Характерны императивные (повелительные) позывы на мочеиспускание, когда ребенок не в состоянии задержать начало мочеиспускания. На этом фоне возможны неудержание мочи, случаи энуреза даже у детей старшего возраста.
У части заболевших детишек вместо учащения мочеиспускания отмечается обратное явление – редкое мочеиспускание или задержка мочи, что обусловлено спазмом сфинктера и мышц тазового дна или произвольным сдерживанием позыва ребенком из-за страха перед болью.
Изменения цвета мочи
Если визуально оценить собранную в прозрачную емкость или даже просто в горшок мочу, то становятся заметны изменения ее цвета и прозрачности. Из-за наличия лейкоцитов и бактерий в моче она становится мутной, при геморрагических циститах моча приобретает буровато-красный цвет («мясных помоев»). Кроме того, в моче нередко обнаруживаются комочки слизи и мутная взвесь из слущенных эпителиальных клеток и солей.
Другие симптомы
Для острого цистита, даже тяжелого, не характерны лихорадка и симптомы интоксикации (вялость, снижение аппетита и т.д). Состояние детей в целом удовлетворительное, самочувствие нарушено только частыми позывами на мочеиспускание и болями.
Особенности острого цистита у детей грудного и раннего (до 2-3 лет) возраста
Дети раннего возраста не в состоянии описать свои ощущения и предъявить четкие жалобы. Цистит у малышей может быть заподозрен по учащению мочеиспускания, беспокойству и плачу во время мочеиспускания.
В связи со склонностью детского организма в раннем возрасте к генерализации (распространению) воспалительного процесса, при циститах могут наблюдаться общие признаки инфекции (повышение температуры, отказ от еды, вялость, сонливость, бледность кожи, рвота и срыгивания). Однако подобные симптомы всегда подозрительны в отношении пиелонефрита или других инфекций и требуют более тщательного обследования ребенка.
Хронический цистит может протекать в двух формах – латентной и рецидивирующей.
При рецидивирующей форме отмечаются периодические обострения хронического процесса с симптоматикой острого цистита (учащенное болезненное мочеиспускание).
Латентная форма протекает почти бессимптомно, у детей наблюдаются периодические императивные позывы, неудержание мочи, энурез, на которые родители (а иногда и врачи) не обращают должного внимания, связывая их с возрастными особенностями или неврологическими нарушениями.
Врач может заподозрить цистит уже на этапе осмотра ребенка и опроса родителей, когда выявляются характерные жалобы (учащенное болезненное мочеиспускание на фоне отсутствия явлений интоксикации и температуры). Для уточнения диагноза острого цистита проводятся:
- Общий анализ мочи (в ней обнаруживают лейкоциты в количестве от 10-12 до покрывающих сплошь все поле зрения; единичные эритроциты при обычном цистите и множество эритроцитов при геморрагическом; следы белка; большое количество переходного эпителия; бактерии; слизь и часто соли). Мочу на общий анализ желательно собирать утром, после тщательного туалета наружных половых органов, из средней порции (ребенок сначала мочится в горшок, затем в баночку, затем снова в горшок).
- Общий анализ крови (при неосложненном цистите изменений в нем быть не должно).
- Двухсосудная проба мочи: первую порцию мочи в количестве около 5 мл собирают в одну емкость, вторую порцию побольше (около 30 мл) – во вторую емкость, но не полностью всю мочу – мочеиспускание ребенок должен завершить в горшок. Проба позволяет отличить воспаление в наружных половых органах и уретре от цистита: при воспалительных изменениях в половых органах наиболее выраженные воспалительные изменения отмечаются в первой порции, при цистите – изменения одинаковы в обеих пробах.
- Посев мочи на стерильность и чувствительность к антибиотикам: забор проводится в стерильную пробирку из средней порции мочи (в условиях стационара мочу забирают катетером). Затем выполняется посев на питательные среды; после роста колоний микроорганизмов, определяют чувствительность их к антибиотикам. Метод чаще используется для диагностики хронического цистита и позволяет подобрать оптимальное лечение (антибиотик и/или уросептик).
- УЗИ мочевого пузыря до и после микции (мочеиспускания) – при остром цистите и обострении хронического обнаруживается утолщение слизистой оболочки и взвесь в полости мочевого пузыря.
- Эндоскопическое обследование (цистоскопия) применяется для уточнения диагноза при хроническом цистите. Через мочеиспускательный канал вводится тонкий зндоскоп, снабженный лампочкой и камерой проекции, и врач получает возможность визуального осмотра слизистой оболочки. Цистоскопия у маленьких детей (до 10 лет) проводится под наркозом. В период обострения заболевания такое обследование не производится.
- Дополнительно в период стихания острого цистита или после купирования обострения хронического используют и другие методы: микционную цистографию (мочевой пузырь заполняют контрастным веществом и делают серию снимков во время мочеиспускания); исследование ритма мочеиспускания (запись времени мочеиспускания и объема выделенной мочи в течение минимум суток); урофлоуметрию (определение скорости и прерывистости потока мочи – ребенок мочится в унитаз, снабженный специальным устройством).
При простудных заболеваниях у детей нередко отмечается учащение мочеиспускания, связанное с рефлекторными воздействиями на мочевой пузырь, а также расширенным питьевым режимом.
Но, в отличие от цистита, мочеиспускание учащается умеренно (на 5-8 раз по сравнению с возрастной нормой), при этом не бывает болей и резей во время или после мочеиспускания, нет императивных позывов и других расстройств (энуреза, неудержания мочи).
Для пиелонефрита ведущими являются именно симптомы общей интоксикации (высокая температура, рвота, бледность кожи, вялость, отсутствие аппетита), а расстройства мочеиспускания отходят на второй план. Боли в животе на фоне пиелонефрита обычно постоянные, одновременно обычно отмечаются боли в поясничной области. При цистите же основной симптом – это дизурия и боли в животе, связанные с мочеиспусканием, интоксикации нет или она слабо выражена.
Кроме того, при пиелонефрите отмечаются специфические изменения в общем анализе крови (повышенное количество лейкоцитов с увеличением содержания палочек, ускорение СОЭ, признаки анемии).
Лечение острого цистита проводится, как правило, на дому (под контролем врача-нефролога или педиатра). Лишь в случае осложненного цистита (с развитием пиелонефрита или подозрении на него), а также при цистите у детей грудного возраста требуется госпитализация.
Лечение острого цистита заключается в назначении расширенного питьевого режима, диеты и медикаментозных препаратов.
Расширенный питьевой режим
Для обеспечения непрерывного тока мочи и вымывания микроорганизмов из полости мочевого пузыря ребенку необходимо обильное питье (не менее 0,5 л в возрасте до года и более 1 л после года; в школьном возрасте – от 2 л в сутки). Особенно рекомендуются напитки, обладающие противовоспалительными и уросептическими (очищающими и дезинфицирующими мочевые пути) свойствами – это морсы, компоты и отвары из клюквы, облепихи, брусники; чай с лимоном, черной смородиной. Можно давать компоты (из сухофруктов и свежих ягод), кипяченую воду, разбавленные свежевыжатые соки (арбузный, морковный, яблочный и другие), негазированную минеральную воду. Питье подается в теплом виде, постоянно в течение суток (в том числе ночью).
Из питания детей с циститом исключаются продукты, обладающие раздражающим действием на слизистую оболочку мочевого пузыря, усиливающие приток крови к ней и усугубляющие симптомы воспаления: острые приправы, маринады и копчености, соленые блюда, майонез, крепкие мясные бульоны, шоколад. При наличии дизметаболических нарушений рекомендуются соответствующие диеты:
- При оксалурии и уратурии необходимы исключение щавеля, шпината, зеленого лука, зелени петрушки, ограничение мясных продуктов – мясо подается в отварном виде, через день. Не рекомендуется употребление бульонов, субпродуктов, копченостей, колбас и сосисок, какао, крепкого чая, бобовых.
- При фосфатурии – ограничивается молоко; молочные и кисломолочные продукты ограничиваются временно; рацион обогащается подкисляющими продуктами и напитками (свежие соки, ягоды и фрукты).
Медикаментозное лечение
Для снятия болевого синдрома используются обезболивающие и снимающие спазм препараты (но-шпа, папаверин, баралгин, спазмалгон).
Хронические циститы у детей желательно лечить в условиях стационара, где больше возможностей для подробного обследования ребенка и проведения полного объема лечебных процедур.
Принципы лечения хронического цистита те же: расширенный питьевой режим, диета и медикаментозная терапия. Однако большое значение придается определению причины хронизации процесса и устранению ее (лечение вульвовагинита, укрепление иммунитета и т.д.).
В медикаментозном лечении чаще используют антибиотики, причем длительно (14 дней и больше), чередуя 2-3 препарата. И уже после антибиотика может быть назначен уросептик длительным курсом, в небольшой дозировке – для профилактики рецидива.
В связи с длительной антибактериальной терапией у детей вероятно развитие дисбактериоза, поэтому необходимо индивидуально подобранное назначение препаратов пре- и пробиотиков и их комбинаций (линекс, аципол, наринэ и т.д.).
Широко применяется местное назначение уросептиков и антисептиков (инстилляции лекарственных растворов в полость мочевого пузыря), физиотерапия (УВЧ, грязевые аппликации, ионофорез с антисептиками, индуктотермия, лекарственный электрофорез).
При упорно рецидивирующих циститах показана иммуномодулирующие препараты (курс виферона или генферона).
Ребенок наблюдается в поликлинике по месту жительства – в течение 1 месяца после острого цистита и минимум год после лечения хронического, с периодическим проведением общего анализа мочи и других исследований по рекомендации лечащего врача. Прививки детям можно проводить не ранее, чем через 1 месяц после выздоровления (а прививки от дифтерии и столбняка – только спустя 3 месяца).
Профилактика цистита сводится к общеукрепляющим мероприятиям, предотвращению переохлаждения, тщательной гигиене половой сферы, частой смене нижнего белья, а также своевременному лечению воспалительных заболеваний половых органов. Кроме того, рекомендуется постоянное употребление жидкости (воды, в том числе минеральной, компотов, морсов), особенно у детей с наличием солей в моче.
При появлении признаков острого цистита у ребенка следует обратиться к педиатру или семейному врачу. При необходимости он назначит консультацию уролога, физиотерапевта. При хроническом течении заболевания требуется осмотр иммунолога, инфекциониста, эндоскописта.
источник
У ребенка хронический цистит представляет собой воспаление мочевого пузыря, отличающееся волнообразным характером течения, в патологический процесс могут вовлекаться все слизистые оболочки органа либо их участки. Заболевание опасно развитием осложнений, поэтому должно своевременно выявляться и устраняться.
По характеру поражения мочевого органа выделяют следующие формы патологии:
- Катаральную. Воспалительный процесс не распространяется за пределы слизистых оболочек. Болезнь способствует отечности и покраснению тканей.
- Геморрагическую. Характеризуется повреждением стенок мочевого пузыря с развитием кровотечений. Эта форма цистита сопровождается появлением эритроцитов в моче, сама урина при этом приобретает красный цвет.
- Язвенную. Слизистые оболочки покрываются эрозиями, проникающими в мышечный слой. Характеризуется повышенным риском прободения стенок органа.
- Фолликулярную. В подслизистом слое формируются бугорки, приподнимающие поверхностные ткани. В слизистых оболочках патологических изменений не наблюдается.
- Фиброзную. На поверхности образуется светлый или темно-красный налет, слизистые оболочки утолщаются и приобретают складки.
- Буллезную. При микроскопическом исследовании обнаруживаются полости, заполненные воспалительной жидкостью, стойкое покраснение и отечность.
- Полипозную. Хронический цистит у малышей способствует образованию наростов на внутренних поверхностях стенок мочевого органа. Наиболее часто полипы поражают область его шейки.
- Кистозную. Такая форма цистита характеризуется образованием кистозных полостей под слизистыми оболочками. Новообразования бывают как единичными, так и множественными. Кисты от здоровых тканей отделяются соединительнотканными оболочками.
- Интерстициальную. Патология этого типа имеет наиболее тяжелое течение, воспаление затрагивает мышечный слой, характеризуется наличием выраженного болевого синдрома.
Хронический воспалительный процесс у ребенка может быть отдельным заболеванием либо осложнением других инфекций мочевыводящих путей. Наиболее часто болезнь возникает у детей 5-12 лет. К провоцирующим факторам относят:
- Бактериальные инфекции мочевого пузыря. Наиболее распространенные возбудители: стрептококки, стафилококки, кишечная палочка.
- Осложнения вирусных инфекций. Цистит может развиться на фоне гриппа, парагриппа, аденовируса.
- Активная жизнедеятельность грибов рода Кандида. Воспаление подобного происхождения характерно для детей с иммунодефицитом и пороками мочеполовых органов.
- Нейрогенные расстройства, при которых наблюдается неполное опорожнение мочевого пузыря. Застой урины создает условия для размножения патогенных микроорганизмов.
- Фимоз у мальчиков. Так называется патологическое состояние, характеризующееся сужением крайней плоти полового члена.
- Гинекологические заболевания у девочек (вульвит, вульвагинит).
- Глистные инвазии. Выделяемые паразитами токсины негативно влияют на весь организм, делая его неспособным сопротивляться инфекциями.
- Эндокринные и метаболические нарушения.
- Дефицит витаминов в организме.
- Доброкачественные и злокачественные опухоли органов выделительной системы.
- Истощение организма, психоэмоциональные перегрузки, переохлаждение, хронические заболевания внутренних органов.
- Малоподвижный образ жизни. Приводит к развитию застойных явлений и воспалительных процессов в органах малого таза.
- Посещение общественных бань и бассейнов.
Для цистита характерны восходящий, нисходящий, гематогенный и лимфогенный пути проникновения инфекции. Патогенные микроорганизмы в мочевой пузырь проникают из почек, уретры и хронических очагов инфекции, не связанных с выделительной системой (кариозных зубов, воспаленных миндалин).
Хроническое воспаление у ребенка в период ремиссии не имеет специфических симптомов. Может наблюдаться недержание, подтекание мочи, ложные позывы, на которые родители не обращают внимания. Состояние ребенка резко ухудшается при обострении патологии. Появляются такие признаки, как:
- Частые позывы к мочеиспусканию. При легких формах цистита ребенок посещает туалет в 2-3 раза чаще, при тяжелом течении болезни мочеиспускание случается каждые 15 минут.
- Появление ложных позывов к мочеиспусканию. Боль внизу живота не дает ребенку нормально опорожнить пузырь.
- Появление крови в моче.
- Задержка процесса мочеиспускания. Связана со спазмом мышц тазового дна и сфинктера уретры. Кроме того, ребенок может самостоятельно сдерживать позывы из-за страха перед болью.
- Изменение цвета мочи. Из-за появления эпителиальных частиц и лейкоцитов моча мутнеет, при геморрагическом цистите она приобретает красноватый оттенок. В ней нередко обнаруживаются слизистые примеси.
- Признаки интоксикации организма. Характерны для детей раннего возраста. Ребенок жалуется на головную боль, общую слабость, озноб. Он становится капризным, отказывается от еды и игр.
источник
Хроническим циститом называют воспаление, протекающее в мочевом пузыре и вызванное инфекцией. Ввиду специфического строения мочеполовой системы, наиболее часто данная патология встречается у представительниц женского пола.
Хронический цистит у детей может быть как самостоятельной болезнью, так и патологией, которая сочетается с другими инфекциями мочеполовой системы. Обычно болезнь проявляется в возрасте от 4 до 12 лет, чаще всего у девочек. К основным причинам развития патологии относятся:
- попадание патогенных микроорганизмов внутрь мочевого пузыря. Чаще всего это кишечная палочка. Путь заражения – восходящий, то есть, микроорганизмы попадают внутрь мочевого пузыря по мочеиспускательному каналу;
- проникновение вирусов в детский организм, в частности, парагриппа, герпесвирусов, аденовирусов. Также вызвать патологию могут грибки рода Кандида. Хронический цистит, в данном случае, возникает у детей с иммунодефицитами и аномалиями в строении мочеполовой системы;
- нейрогнойный мочевой пузырь, при котором у детей наблюдается расстройство опорожнения и наполнения мочевого пузыря;
- фимоз (у мальчиков), при котором не обнажается головка полового члена;
- заболевания гинекологического характера у девочек, в частности, вульвит;
- заражение гельминтами и кишечные инфекции;
- сахарный диабет, гиповитаминозы;
- опухолевые образования в мочеполовых органах.
Развитие хронического цистита у детей происходит из-за воздействия ряда провоцирующих факторов, среди которых:
- истощение организма;
- повышенное переутомление;
- долгое пребывание на холоде;
- сниженный иммунитет;
- отсутствие нормальной физической активности;
- посещение бассейнов, саун и других мест общего пользования.
Помимо восходящего пути заражения инфекцией, цистит может развиться и из-за нисходящего пути заражения. При этом патогенные микроорганизмы проникают по мочеточнику в мочевой пузырь из почек. Существуют также гематогенный и лимфогенный пути заражения. Кроме того, инфекция может проникнуть контактным путём, то есть, через повреждённую стенку мочевого пузыря.
Хронический цистит у детей может иметь скрытые симптомы или острые рецидивирующие признаки. Чаще всего он является вторичным заболеванием, которому свойственны симптомы острой формы. К ним относятся:
- болевые ощущения при мочеиспускании;
- жжение при мочеиспускании;
- частые позывы в туалет;
- выделение мочи небольшими порциями;
- боли в нижней части живота;
- поллакиурия;
- недержание мочи.
Если у ребёнка присутствуют симптомы хронического цистита, необходимо показать его врачу. Доктор проведёт диагностику и установит точную причину заболевания. В ходе диагностических исследований анализируется клиническая картина цистита, а также проводится ряд анализов. Среди них:
- посев мочи для выявления возбудителя патологии;
- общий анализ крови;
- биохимический и общий анализы мочи;
- УЗИ почек и мочевого пузыря.
Диагностика хронического цистита проводится в целях исключения таких заболеваний, как фимоз, аппендицит, вульвовагинит, парапроктит. Кроме того, ребёнка обследуют для выявления возбудителя инфекции. На основании полученных данных назначается схема лечения.
Согласно медицинской статистике, дети с хроническим циститом часто страдают везикоцретеральным рефлюксом. Также у многих детей на фоне хронической патологии развивается пиелонефрит. В числе других осложнений – парацистит, перитонит, перфорация стенок мочевого пузыря.
В целом, прогноз на излечение хронического цистита вполне благоприятный, при условии, что лечение патологии назначено грамотно. Обычно хватает 7-10 дней, чтобы избавиться от заболевания полностью. Таким образом, лечить хронический цистит нужно обязательно и при появлении его первых симптомов ребёнка следует сразу же показать врачу.
Задача родителей, обнаруживших признаки хронического цистита у ребёнка, срочно показать его врачу. Нельзя ни в коем случае заниматься самолечением, это может привести к весьма нежелательным последствиям. После назначенного лечения родители должны строго следовать рекомендациям доктора.
Если цистит перешёл в хроническую форму, ребёнка необходимо показать урологу. Обычно врач назначает комплексное лечение патологии. Терапия направлена на устранение воспалительного процесса в мочевом пузыре, на удаление нарушений в его работе и на улучшение биологических процессов в стенках органа. Для каждого ребёнка терапия подбирается индивидуально.
Антибактериальные препараты выписываются после результатов бактериологического исследования. Помимо антибиотиков, ребёнку могут назначить уросептики. Курс терапии, как правило, длится 10 дней. Если у ребёнка сахарный диабет, курс могут продолжить до 14 дней. Если симптомы заболевания исчезают, и анализы показывают хорошие результаты, терапия может быть остановлена.
Также детям с хроническим циститом часто прописывают инсталляции мочевого пузыря антисептическими средствами. Такой способ используется исключительно тогда, когда лечение лекарственными средствами не даёт должного эффекта.
Немаловажно при хроническом цистите соблюдать диету. Доктор рекомендует исключить из рациона ребёнка острые и жареные продукты, газированные напитки. Также он назначает обильное питьё.
Профилактика хронического цистита у детей крайне важна:
- В раннем детском возрасте главное значение должно уделяться своевременному устранению запоров, из-за которых в мочевом пузыре ребёнка нарушается кровообращение.
- Не менее важно научить детей правилам гигиены.
- Маленьких детей нужно постоянно подмывать, после каждого акта дефекации.
- Кроме того, у ребёнка должно быть личное полотенце.
- Важно, чтобы дети одевались по погоде и не переохлаждались.
- Также ребёнок должен заниматься спортом, правильно питаться, полноценно спать и отдыхать.
источник