Иногда возникает тошнота при цистите. Разберемся, может ли быть такое, почему это происходит и с чем связаны подобные симптомы. Возможно, это просто неправильно поставленный диагноз и следует обратиться к другому врачу? Причин данного явления есть несколько, на каждой из них остановимся подробнее.
Цистит – это воспаление слизистых оболочек мочевого пузыря. Поэтому предположительно тошнота и цистит не связаны между собой, так как при данном заболевании не затрагивается пищеварительный тракт. Но в некоторых случаях есть достаточно факторов, способствующих именно такому атипичному проявлению патологии.
Специалисты выделяют следующие основные причины, с которыми связано это неприятное чувство и позывы к рвоте при воспалении мочевого пузыря:
- Инфицирование кишечника одновременно с появлением цистита. Очень часто случается так, что кишечная палочка вызывает отравление и заболевание ЖКТ и быстро попадает в рядом расположенный мочевой пузырь, что провоцирует симптомы цистита. При этом добавляются характерные признаки – боли в области пупка, диарея и пр.
- Прием медикаментов, чаще всего антибиотиков. Именно они при неправильном применении или же в результате понижения иммунитета часто вызывают дисбактериоз. После приема таких препаратов может быть сильное ощущение тошноты и частые позывы к рвоте.
- Период беременности сопровождается схожими симптомами, особенно в первые месяцы. Иногда у женщин и девушек токсикоз вызывает довольно неприятные ощущения и они любое недомогание списывают на это. Но в столь деликатный период высоки риски и заболевания мочевого пузыря, поэтому тошнота при цистите во время беременности говорит не только о токсикозе.
- Сопутствующие заболевания дают о себе знать таким же образом. Это может быть и раковая опухоль, и заболевания печени, желчного пузыря и пр. Цистит не возникает сам по себе, инфицирование могло быть спровоцировано патогенной микрофлорой соседнего органа. Также и запущенная хроническая форма воспаления мочевого пузыря могла привести к поражению других систем. В результате получается наслоение разных симптомов, которые указывают на нарушение работы данных органов.
- Пиелонефрит считается более опасным осложнением цистита и часто возникает из-за отсутствия своевременного адекватного лечения. Такое заболевание сопровождается не только болями, но и тошнотой, рвотой, повышением температуры тела, интоксикацией организма и пр. Если не обратиться с такими симптомами к врачу, то может развиться почечная недостаточность.
- Гинекологические патологии и инфекции, передающиеся половым путем, также вызывают симптомы цистита и похожи с ним по своим проявлениям.
- Общая интоксикация – при некоторых формах заболевания (бактериальной) патогенные микроорганизмы быстро попадают в кровь и лимфоток и вызывают общие симптомы недомогания. К ним относится температура, слабость, тошнота, рвота и пр. Чем дольше накапливаются токсины в организме, тем сильнее данные проявления.
Узнав, почему тошнит при цистите, можно допустить, что такой симптом в любом из случаев требует немедленного обращения к врачу за помощью. Самолечение и игнорирование заболевания чревато серьезными последствиями для здоровья.
Очень часто цистит путают с другими проблемами в организме, а также он выступает последствием запущенного основного заболевания. Чтобы определить, может ли цистит сам по себе вызывать тошноту и рвоту или он указывает на что-то иное, требуется оценить свое состояние и отметить все симптомы.
Иногда люди принимают за цистит инфекцию, передающуюся половым путем. Многие признаки могут быть схожи, но если недавно у вас был незащищенный контакт, то лучше удостовериться, что нет более опасных заболеваний. При этом они часто сопровождаются зудом, отеком, покраснением и жжением в области малого таза.
Поскольку женщины намного чаще сталкиваются с циститом из-за особого расположения половых органов и мочевого пузыря они нередко путают различные гинекологические проблемы, которые сопровождаются похожими на цистит симптомами.
Ранние стадии злокачественных опухолей проявляют себя воспалительными процессами в самых разных частях тела. При этом сильно снижается иммунитет и организм реагирует частыми нарушениями в работе внутренних систем, повышается температура, появляются признаки общей интоксикации. Поэтому если есть тошнота и рвота при цистите, то лучше удостовериться, что это не вызвано онкологией.
В зависимости от проявляемых симптомов нужно обратиться к врачу (терапевту, урологу, гинекологу, нефрологу) и пройти определенные диагностические манипуляции. Именно это поможет установить диагноз и выбрать наиболее подходящую схему лечения:
- При цистите, который сопровождается тошнотой и рвотой требуется дополнительная консультация гастроэнтеролога. Он поможет провести обследование и установить, нет ли кишечной инфекции в организме. Если именно она спровоцировала заболевание, то потребуется прием определенных медикаментов, направленных на ее устранение.
- Если женщина находится на первых месяцах беременности и у нее появляются признаки цистита, следует обязательно обратиться к лечащему врачу, чтобы предотвратить ухудшение состояния.
- В случае, когда тошнота при цистите проявилась во время лечения с помощью антибиотиков, это говорит о начавшемся дисбактериозе. Поэтому потребуется замена препарата на более щадящий, а также пройти курс по восстановлению микрофлоры кишечника.
- Поскольку такие атипичные симптомы более характерны не для цистита, а для других опасных заболеваний мочевыделительной системы, то требуется пройти ряд обследований и сдать анализы. Это поможет установить, не затронуты ли почки и другие органы, лечить которые нужно немного иначе, чем цистит.
- Дополнительные консультации у гинеколога и уролога помогут установить, нет ли каких-либо сопутствующих заболеваний, которые появились одновременно с циститом. При этом врачи назначают дополнительные анализы.
Соответственно обнаруженным проблемам придется действовать по-разному:
- при интоксикации требуется принимать много жидкости, чтобы вывести из организма опасные вещества, пить мочегонные, а в крайних случаях пройти курс форсированного диуреза с помощью внутривенных вливаний медицинских растворов;
- если болезнь распространилась на почки, то необходима срочная госпитализация и усиленный курс соответствующей терапии в сочетании со строгой бессолевой диетой;
- при дисбактериозе требуется восстановление микрофлоры кишечника;
- в случаях, когда цистит проявляется одновременно с заболеваниями ЖКТ, то врач назначит комплекс противовоспалительных средств и диеты;
- во время беременности заниматься самолечением вовсе запрещено, поэтому после консультации у гинеколога придется лечь в больницу и пройти терапию под пристальным наблюдением врачей.
Видео: тошнота — причины, симптомы, очаги возникновения заболевания.
Цистит сам по себе является опасным и неприятным заболеванием. Но если он еще и сопровождается такими симптомами, как рвота и тошнота, то нужно обязательно обратиться за помощью к специалистам, чтобы как можно раньше начать адекватное лечение. Есть такие нюансы заболевания:
- Тошнота возникает при повышении температуры тела. Но при легкой форме цистита этого быть не должно вовсе, поэтому такой симптом говорит о серьезном осложнении, игнорировать которое нельзя.
- Когда заболевание переходит в хроническую стадию, тошнота может оказаться постоянным симптомом, но лечение цистита в такой фазе проходит гораздо дольше и тяжелее.
- При длительном воспалении мочевого пузыря рано или поздно поражаются почки, что сопровождается тошнотой, рвотой и другими симптомами. Такое состояние быстро истощает организм и приводит к снижению иммунитета.
Помните, что при легкой начальной форме цистита тошноты не бывает. Она не является признаком этого заболевания. Поэтому если появились подобные симптомы, то нужно как можно раньше обследоваться и установить полную картину состояния здоровья.
источник
Слабость при цистите, вызвана интоксикацией организма, т.к. заболевание по своей природе относится к инфекционно-воспалительным. Такой распространенный симптом, как слабость, сопутствует ряду заболеваний и состояний.
Слабость как симптом заболевания вызывают:
- интоксикация организма продуктами жизнедеятельности и токсинами, выделяемыми возбудителями заболевания;
- нарушение водно-электролитного баланса;
- гипоксия клеток, пораженных вирусом;
- нарушение сна;
- психологический дискомфорт, вызванный болезнью;
- перераспределение энергии.
При цистите общее генерализованное бессилие проходит без непосредственного поражения нервно-мышечного аппарата. Для данного заболевания характерно постепенное нарастание ощущения немощности, которое проходит при адекватном лечении.
Слабость часто сопровождается не только специфическими симптомами, характерными для цистита, но и собственными проявлениями.
При заболевании слабость проявляется:
- повышенной утомляемостью;
- снижением работоспособности;
- ухудшением когнитивных и умственных способностей;
- снижением психической уравновешенности;
- нарушением общего физического состояния (головокружение, тошнота, мышечная слабость, отсутствие аппетита, потливость, бледность кожи);
- апатией.
Слабость, которую вызывает инфекция, возникает стремительно. Скорость нарастания ее зависит от скорости развития инфекционного процесса и вызванной проникновением патогенной микрофлоры интоксикации организма. Эндогенная хроническая интоксикация, вызванная влиянием патогенных микроорганизмов, влияет на клеточный метаболизм, транспорт ионов, снижение синтеза АТФ, разобщение процессов клеточного дыхания и фосфорилирования. Все эти процессы в норме сопровождаются выделением энергии.
При цистите наблюдается дезактивация митохондрий и торможение энргообразующих процессов. Установлено, что токсины бактерий нарушают пируватдегидрогеназный комплекс, что сопровождается накоплением в мышцах молочной кислоты. Этот процесс сопровождается слабостью, быстрой утомляемостью и мышечными болями. Кроме того, повышение уровня лактата в межклеточной жидкости вызывает «закисление» тканей и нарушение метаболизма клеток, что тоже выражается в бессилии.
Слабость при цистите сопровождает нарушение водно-солевого баланса. При лечении цистита назначаются диуретики, и усиленное выделение мочи влечет гипернатриемию. Высокая концентрация мочи, которая скапливается в мочевом пузыре, работает как гипотонический раствор, извлекая из окружающих тканей межклеточную жидкость, в результате нарушается водно-солевой баланс и снижается скорость обменных процессов.
При заболевании частые позывы могут нарушать ночной сон. Недостаток сна провоцирует не только ощущение вялости, слабости, головокружения. В результате клинических исследований было установлено, что недосып влияет на уровень цитокинов. Нормальный уровень цитокинов способствует высокой сопротивляемости организма, регулирует воспалительные процессы, влияет на процессы регенерации. При недосыпании количество цитокинов снижается, и цистит лечится дольше и сложнее.
Инфекция и воспаление в организме вызывают перераспределение энергии. Основные ресурсы организм расходует на борьбу с болезнью, поэтому страдает от потери сил, обусловленной снижением энергии.
Кроме всех перечисленных причин снижения энергии организма, клетки не могут вырабатывать достаточно энергии, т.к. страдают от нарушения газообмена. Гистотоксическая гипоксия возникает в клетках, пораженных токсинами болезнетворных микроорганизмов.
Слабость при такой болезни – это не только физические ощущения, но и результат психологического дискомфорта, вызываемого циститом. Постоянный болевой синдром, дискомфорт от учащенного мочеиспускания, неудобства заставляют больного переживать психоэмоциональный стресс. В результате постоянного нервного напряжения развивается депрессивное состояние, характеризующееся бессилием, усталостью и подавленностью.
Причиной цистита может стать нервное перенапряжение, и тогда слабость будет не симптомом цистита, а состоянием, вызванным общей подавленностью организма из-за влияния стресса.
Обычно слабость, сопутствующая заболеванию, проходит при назначении адекватного лечения. Устранение основной причины способствует постепенному восстановлению активности организма. Чтобы ускорить этот процесс, рекомендуются:
- обильное питье;
- психологический покой;
- нормализация сна и отдыха;
- легкая, сбалансированная пища;
- прием витаминов и микроэлементов.
Слабость при заболевании можно снять при помощи некоторых лекарственных препаратов. Для поддержания организма назначают препараты на основе лекарственных растений, оказывающих тонизирующее действие. Например, прием настойки эхинацеи не только снимет слабость, но и окажет противомикробное и антивирусное действие. Настойки Биоженьшень, Сапарал, Стеркулия, Рантарин, Пантокрин тоже обладают стимулирующими свойствами и при правильном приеме помогут избавиться от слабости при цистите.
Тонизирующими свойствами обладают: аралия маньчжурская, бересклет европейский, володушка, гвоздика пышная, девясил высокий, заманиха, кохия венечная, любисток, лимонник, спорыш и др. При использовании отваров и настоев этих трав не только улучшается общее состояние организма, но и быстрее действуют медикаментозные средства, т.к. многие травы повышают иммунитет, обладают противовоспалительными и антимикробными свойствами.
При длительном течении заболевания слабость может перейти в самостоятельное заболевание – астенический синдром.
источник
Боли внизу живота, усиливающиеся при мочеиспускании, частые позывы к мочеиспусканию, кровь в моче и ее необычный цвет – все эти признаки, несомненно, настораживают любого человека. В большинстве случаев за этими проявлениями кроется такое неприятное заболевание, как цистит.
Цистит – это воспалительный процесс в оболочке мочевого пузыря. Чаще всего он возникает из-за бактериальной инфекции. Несмотря на благоприятный прогноз в большинстве случаев, заболевание может протекать тяжело, обычно его сопровождают болезненные симптомы.
Согласно исследованиям, у 50% женщин в течение жизни хотя бы раз был цистит. То, что это заболевание часто поражает женщин, однако, не значит, что мужчины от него застрахованы. Также болезнь может развиваться и у детей, в том числе, и у младенцев.
Заболевание гораздо чаще встречается у представительниц женского пола. Это обусловлено физиологическими особенностями строения женского организма. Основными из них являются более короткий и широкий мочеиспускательный канал, а также тот факт, что отверстие канала у женщин находится ближе к анусу, что облегчает попадание бактерий кишечного происхождения из каловых масс во вход уретры.
Клиническая картина цистита у женщин и мужчин также различается. При заболевании у мужчин характерны частые мочеиспускания. Кроме того, острый цистит у представителей сильного пола сопровождается болью, распространяющейся также на наружные половые органы, гипертермией фебрильного диапазона и признаками общей интоксикации. При этом мужчины значительно чаще, чем женщины страдают хроническим циститом, не сопровождающимся выраженной симптоматикой
Заболевание встречается почти с равнозначной частотой у мальчиков и девочек, хотя наиболее характерно для девочек в возрасте от 4 до 12 лет.
Среди общих причин возникновения цистита у детей выделяют следующие:
- анатомические патологии и аномалии строения внешних половых органов, например, сужение крайней плоти у мальчиков;
- патологии строения внутренних органов мочеполовой системы;
- недостаточная гигиена половых органов, у младенцев – несвоевременная замена подгузников;
- авитаминозы и иные состояния и заболевания, провоцирующие резкое снижение иммунитета;
- переохлаждение;
- медикаментозная терапия с применением отдельных групп препаратов, в частности, сульфаниламидов;
- генетическая предрасположенность.
Первичная диагностика у маленьких детей затруднена в связи с отсутствием речи и сложностью контроля частоты мочеиспускания. Среди признаков цистита можно отметить потемнение мочи, наличие в ней осадка, непроизвольные мочеиспускания в течение дня.
При заболевании у детей до года лечение проводится в условиях стационара. Схема терапии в детском возрасте строится с учетом сенситивности организма к препаратам, рекомендуется по возможности избегать антибиотикотерапии.
В большинстве случаев при возникновении цистита симптомы включают следующие явления:
- частые, сильные позывы к мочеиспусканию с незначительным объемом выделяемой жидкости;
- жжение в уретре в процессе выделения мочи;
- дискомфортные ощущения, боль в области таза, лобка, нижней части живота, половых органах (у мужчин);
- субфебрильная или фебрильная гипертермия (в зависимости от того, насколько острым является заболевание), общее недомогание, симптомы интоксикации организма.
Признаки цистита также включают такое явление, как изменение цвета мочи. Жидкость темнеет, в ней визуально могут обнаруживаться помутнение, наличие осадка, сгустки гноя. При тяжелой стадии отмечается гематурия, присутствие крови в моче.
Иногда патологический процесс переходит на почки. В таком случае характерны проявления симптомов воспаления почек: боли в нижней части спины, высокая температура, тошнота, рвота.
В зависимости от выраженности симптоматики заболевание делится на хронический и острый цистит. Хроническая форма цистита может протекать бессимптомно, однако периодически при данной форме наблюдаются периоды обострения. Острый цистит обычно развивается при первом попадании инфекции в мочеполовые органы.
По результатам анализа характера и степени поражения стенок мочевого пузыря классифицируют несколько форм цистита. Наиболее распространенными считаются катаральная, геморрагическая и язвенная формы.
Острый цистит чаще встречается в катаральной форме, при которой поражаются верхние слои слизистой оболочки мочевого пузыря, что приводит к ее отечности и гипертермии. Первая стадия данной формы серозная, вторая, развивающаяся при стремительном инфекционном поражении или отсутствии лечения, гнойная, характеризующаяся усилением воспаления слизистой и наличия гнойных включений в моче.
При геморрагическом остром цистите наблюдается процесс проникновения крови в мочу. Эта форма возникает из-за распространения воспалительного процесса до места локализации кровеносных сосудов.
Признаки язвенного цистита – изъязвление оболочек мочевого пузыря, проникновение воспаления в мышечные ткани органа и их некроз.
При остром цистите болезненность, жжение, рези во время акта мочеиспускания достигают выраженного характера.
Общее состояние больного неудовлетворительное: наблюдаются симптомы интоксикации организма на фоне повышения температуры тела (головные боли, тошнота, рвота, «ломота» в мышцах, слабость).
В выделяемой моче заметны гнойные включения, при геморрагической форме визуально определяется наличие крови по изменению цвета: от розового оттенка до бордово-коричневого.
Частая причиной развития хронической формы является незавершенность курса лечения острого цистита. Если больной прерывает прием препаратов, как только проходит выраженная симптоматика, в организме не только сохраняется инфекционный агент, он вырабатывает резистентность к примененному антибиотику, а оболочка мочевого пузыря не восстанавливается до первоначального состояния.
Подобная небрежность приводит к развитию хронической, с трудом поддающейся терапии форме цистита. Обострения хронического цистита возникают на фоне незначительных провоцирующих факторов, что приводит к усилению симптоматики неприятного заболевания. Чтобы избежать таких последствий и вылечить цистит, при диагнозе острого цистита необходимо продолжать курс антибактериальной терапии до выявления клинических признаков выздоровления вне зависимости от отсутствия неприятной симптоматики.
Второй по распространенности причиной развития воспалительного процесса в стенках мочевого пузыря – является наличие недиагностированных или невылеченных заболеваний мочеполовой сферы. Вульвовагинит, уретрит, пиелонефрит, инфекции органов репродуктивной и мочевыделяющей системы, заболевания, передающиеся половым путем, представляют собой очаг размножения патогенных микроорганизмов, вовлекающий в воспалительный процесс окружающие органы и ткани.
Иммунные нарушения и недостаточности, патологии строения половых органов, вследствие нарушения оттока мочи или снижения сопротивляемости организма, также могут провоцировать развитие хронической формы циститов.
В некоторых случаях специалисты диагностируют интерстициальную форму, которая на данный момент она имеет невыясненную этиологию.
При хронической форме клиническая картина заболевания может характеризоваться отсутствием какой-либо симптоматики (чаще у мужчин) и проявляться только при лабораторных анализах и инструментальном обследовании пациента.
Выделяют хроническую форму заболевания с учащенными эпизодами острого цистита (от 2 раз в год), с редкими (1 и менее обострений в год) и стадию ремиссии.
Интерстициальная форма отмечается нестабильностью чередования обострения и ремиссий, непредсказуемостью течения, реакции организма.
Общая симптоматика хронической формы не выражена вне периодов обострений, при которых клиническая картина соответствует острым стадиям цистита.
Итак, мы разобрались с тем, как проявляется цистит. Но что же вызывает это заболевание? Чаще всего причиной цистита являются инфекции. Возбудителями могут быть бактерии, реже – вирусы или прочие микроорганизмы. Однако наблюдаются и случаи неинфекционного воспаления. По этим критериям все случаи разделяются на две основные группы.
Если у человека развивается бактериальный цистит, то причины всегда кроются в заражении оболочек мочевого пузыря. Это обстоятельство является самой распространенной причиной заболевания циститом. Наиболее часто встречающиеся инфекционные агенты-возбудители воспалительного процесса в мочевом пузыре – кишечная палочка (Escherichia coli, E.coli), стафилококки (Staphylococcus) и стрептококковая группа (Streptococcus).
Среди других возбудителей бактериальной формы выделяют:
- клебсиеллы (Klebsiella);
- протеи (Proteus);
- палочку Коха, туберкулезную микобактерию (Mycobacterium tuberculosis);
- бледную трепонему (Treponema pallidum);
- гонококк (Neisseria gonorrhoeae);
- влагалищные трихомонады (Trichomonas vaginalis);
- микоплазму (Mycoplasma) и др.
Развитие воспалительного процесса бактериальной этиологии возникает на фоне наличия соответствующих условий для размножения микроорганизмов, при которых местный иммунитет не справляется с количеством или скоростью роста колонии бактерий. Это происходит при снижении защитных сил (например, при переохлаждении организма) или повышенном количестве инфекционных агентов, внедрении разновидностей, нарушающих местную флору (при частых половых контактах, смене партнера, несоблюдении гигиены, катетеризации мочевого канала и т. п.). В таких случаях инфекция считается восходящей, проникая в мочевой пузырь через уретру.
Повышенная вероятность возникновения воспалительных процессов в оболочках существует у больных сахарным диабетом, так как повышенное количество сахара в моче создает благоприятные условия для размножения большинства патогенных организмов.
Однако бактериальная форма может иметь и нисходящий характер, так, при инфекционных процессах в почках бактерии могут спускаться в мочевой пузырь по мочеточникам.
Проникновение бактерий в полость пузыря возможно и из очагов воспаления в лимфатических узлах. Гематогенный путь заражения отмечается при проникновении возбудителя в полость мочевого пузыря через кровь, что случается при наличии септических процессов в организме.
Вирусная форма – следствие снижения общего иммунитета. Поражение оболочек мочевого пузыря может происходить на фоне текущего заболевания вирусной этиологии или провоцироваться латентными вирусами, находившимися в организме в неактивной стадии.
Такие вирусные заболевания, как грипп, парагрипп, герпес, аденовирусная, цитомегаловирусная инфекция, нередко вызывают воспалительный процесс мочевого пузыря. Острый вирусный цистит характеризуется таким признаком, как наличие крови в моче. Также происходит изменение кровоснабжения стенок мочевого пузыря под воздействием вирусов. Нередко при цистите вирусной этиологии развивается вторичная бактериальная форма из-за ослабления местного иммунитета.
Наиболее распространенным возбудителем данной формы является грибок Candida. Чаще всего процесс заражения носит восходящий характер, грибок попадает в мочевой пузырь через уретру, но может наблюдаться нисходящая форма: при кандидозе ротовой полости инфекция попадает в желудочно-кишечный тракт и мочевыводящую систему, а также прямое заражение при использовании загрязненного катетера.
Паразитарная форма в России встречается редко, так как ее возбудитель, Schistosoma hematobium, не обитает в наших широтах. Заражение происходит при купании в загрязненных данным видом трематод тропических водоемах, развивается шистосомоз, который может распространяться на стенки мочевого пузыря.
Далеко не во всех случаях патология вызывается какими-то инфекциями. Неинфекционные циститы обычно протекают не менее тяжело, чем инфекционные и имеют свои особенности лечения. Наиболее часто из неинфекционных циститов встречаются медикаментозные, аллергические и интерстициальные.
Медикаментозная форма возникает после лечения каких-то других заболеваний определенными типами препаратов, которые оказывают раздражающее воздействие на стенки мочевого пузыря. Это могут быть препараты-цитостатитики (циклофосфамид, ифосфамид), некоторые группы антибиотиков, сульфаниламиды.
Аллергические реакции могут затрагивать не только внешние слизистые оболочки и кожу, но и многие внутренние органы, такие, как мочевой пузырь. Аллергическая форма развивается из-за реакции организма на поступившие в него аллергены. В результате на внутренней оболочке мочевого пузыря могут образовываться эозинофильные инфильтраты, что выражается в появлении симптоматики аллергического цистита.
Патогенез данной формы не выявлен, существуют предположения о влиянии аутоиммунных, неврогенных факторов, невропатий, воспалительных процессов в других органах, нарушений обмена оксида азота и т. п. При данной форме симптомы цистита не сопровождаются воспалительным процессом в оболочках, что осложняет диагностику и лечение болезни.
К прочим неинфекционным формам относятся:
- радиационная,
- химическая,
- травматическая,
- термическая.
Радиационная форма может развиваться вследствие облучения области таза, как правило, при терапии раковых образований. Химическая форма представляет собой ожог мочевого пузыря при попадании в его полость едких веществ.
Травматическая форма возникает после травмы органов мочеполовой системы. Если к данной форме приводит хирургическое вмешательство, то ее уточняют как послеоперационную форму цистита. Термическая форма появляется вследствие длительного воздействия высоких или низких температур на тазовую область.
При подозрении на заболевание необходимо обратится к врачу-урологу. Диагноз ставится при помощи сбора анамнеза, клинической картины, лабораторных исследований крови и мочи пациента. Могут применяться инструментальные методы исследования: УЗИ, цистоскопия, эндоскопия.
Что делать при цистите? Как и любое другое заболевание, его надо лечить. При этом следует помнить, что эффективное лечение невозможно без точной диагностики причины цистита.
Известно, что при цистите основным методом лечения является медикаментозная терапия. В ее рамках пациенту назначают эффективные препараты, тип которых зависит от природы заболевания. При бактериальном возбудителе назначаются антибиотики, при грибковом процессе – фунгициды, при аллергическом процессе – антигистаминные средства. Также при остром цистите назначают спазмолитики, анальгетики, нестероидные противовоспалительные медикаменты. При необходимости проводится дополнительная терапия для улучшения иммунного статуса. Высокую эффективность при хроническом цистите показали также препараты на основе лекарственных трав, такие, как Канефрон. Популярны также народные средства и отвары трав с противовоспалительным и антибактериальным эффектом.
Частью терапии при цистите является соблюдение диеты, ограничивающей продукты с раздражающим действием на слизистую оболочку мочевого пузыря (острые, соленые, маринованные, копченые продукты). Назначается обильное теплое питье: морсы, фитосборы, компоты.
Для лечения цистита хронической формы рекомендуется привлечение методов физиотерапии: магнитофорез, электрофорез, индукто- и гипертермия, КВЧ-терапия, лечение ультразвуком, лазерная терапия.
При остром цистите важно не ограничивать курс антибактериальной терапии моментом исчезновения признаков болезни. Невылеченные острые циститы с высокой частотой переходят в хроническую форму, выражаясь частыми рецидивами и угрожая общему здоровью человека.
источник
Медицинский справочник болезней
ЦИСТИТ —- это воспаление мочевого пузыря.
Это наиболее распространенное воспалительное заболевание нижних мочевых путей, куда возбудители попадают восходящим, нисходящим, лимфогенным и гематогенным путем.
Инфекции мочевыводящих путей (МВП) являются частыми заболеваниями как в амбулаторной практике, так и в стационаре. Частота инфекций увеличивается с возрастом и при наличии хронических заболеваний, таких как сахарный диабет, мочекаменная болезнь, аденома предстательной железы.
В молодом и среднем возрасте женщины заболевают значительно чаще мужчин, что объясняется короткой уретрой и близостью расположения уретры, влагалища и прямой кишки, которые в высокой степени колонизованы различными микроорганизмами. Большинство случаев инфекций МВП у женщин представляет собой восходящую инфекцию, когда микроорганизмы из перианальной области проникают в уретру, мочевой пузырь, а далее через мочеточники в почки.
У мужчин инфекции МВП в большинстве случаев вторичны, т.е. возникают на фоне каких-либо структурных изменений мочеполовых органов, чаще всего при воспалении предстательной железы (простатите).
- По этиологич еским причинам различают:
Бактериальные, Лекарственные, Лучевые и другие циститы. - По морфологической характеристике выделяют:
Катаральные, Геморрагические, Язвенные, Гангренозные, Полипозные, Инкрустирующие, Некротические циститы. - По условиям возникновения:
Первичные и Вторичные.
- По особенностям течения:
Острые и Хронические.
- По степени распространения воспалительного процесса:
Тригониты, Шеечные, Диффузные.
Чаще всего Цистит вызывают бактерии (эшерихии, стафилококк, стрептококк, протей и др.), проникающие в полость мочевого пузыря.
В более редких случаях Цистит возникает вследствие содержания в моче некоторых химических веществ (формальдегид, кантаридин), вызывающих раздражение его слизистой оболочки. Инфекция в пузырь может проникнуть сверху, нисходящим путем (при гнойных заболеваниях почек), или снизу, восходящим путем (при гнойных заболеваниях мочеиспускательного канала и половых органов).
Кроме проникновения микробов, возникновению Цистит способствуют повреждения его слизистой оболочки (напр., при введении инструментов), резкое охлаждение тела (области таза), запоры, задержка мочи, мочевые камни, опухоли и другие заболевания мочевого пузыря, а у женщин также воспалительные процессы половых органов.
Переход воспаления на мышечную часть пузыря вызывает более длительное и тяжелое течение болезни.
Клинические симптомы Цистита .
Характерна триада симптомов при цистите.
- Болезненное мочеиспускание,
- Учащенное мочеиспускание (поллакиурия) и
- Наличие гноя в моче.
Интенсивность болевых ощущений при цистите зависит от локализации воспалительного процесса. Значительные боли, усиливающиеся при пальпации надлобковой области, с позывом к мочеиспусканию вызывает воспаление шейки мочевого пузыря. Боль усиливается по мере наполнения мочевого пузыря и достигает наибольшей интенсивности в конце мочеиспускания. Иногда к последней порции мочи примешивается несколько капель крови (терминальная гематурия). Императивное учащение мочеиспускания не зависит от времени суток, одинаково при движении и в покое. Больные мочатся часто и небольшим количеством мочи (иногда не более 10-20 мл).
При цистите изменяются все порции мочи, особенно последние. Моча содержит лейкоциты, эритроциты и белок. Количество белка невелико и зависит от распада форменных элементов крови (ложная альбуминурия).
Общее состояние больных при цистите, как правило, не нарушается, температура тела нормальная или субфебрильная.
Диагностика Цистита.
Диагноз ставят на основании триады симптомов. При цистите учащение мочеиспускания (поллакиурия) не зависит от времени суток и движения, что позволяет дифференцировать цистит от камня мочевого пузыря, при котором поллакиурия бывает только при движении, а также разграничивать с простатитом, когда мочеиспускание учащено в основном ночью.
При хроническом цистите у женщин обязательно нужно провести гинекологическое обсследование.
При Острых Циститах наблюдаются резкие боли при мочеиспускании, которое очень учащено (иногда через каждые 5-10 мин.), и мутная (гнойная) моча.
При Хроническом Цистите эти симптомы менее выражены.
Острые Циститы при правильном лечении могут закончиться выздоровлением через несколько дней или перейти в хроническую форму. У некоторых больных Циститы часто рецидивируют. Причинами рецидивирующих и хронических Циститов могут быть опухоли, камни, туберкулез мочевого пузыря, гипертрофия предстательной железы и др.
Диагностика острого Цистита несложна; при хроническом Цистите требуется специальное урологическое исследование, в первую очередь цистоскопия.
Она противопоказана при остром цистите, за исключением геморрагической формы, когда необходимо убедиться в истинной природе гематурии.
Профилактика.
Для предупреждения Цистита большое значение имеют содержание в чистоте наружных половых органов (особенно у женщин), борьба с запорами, лечение воспалительных заболеваний почек и женских половых органов
- Нераздражающая диета, обильное питье, не употреблять спиртных напитков, острых блюд.
- При острых Циститах рекомендуются в первые дни постельный режим,
- Ванночки с антисептиками: ромашкой, календулой,
- При болях можно принять Но-Шпу в качестве спазмолитического средства, по 2 таб. 2 раза в день.
- Боль и частые позывы к мочеиспусканию до некоторой степени успокаиваются от применения тепла на область пузыря.
Промывание мочевого пузыря при остром цистите противопоказано.
Для подтверждения диагноза острого цистита показано: проведение общего анализа мочи, однако лечение можно начать и без него, только на основании анамнеза заболевания и клинических симптомов.
Бактериологическое исследование (посев) мочи с определением чувствительности возбудителя при впервые возникшем остром неосложненном цистите не показано.
Однако при хроническом рецидивирующем цистите или неэффективности ранее назначенной терапии и при осложнениях необходимо обязательно провести бактериологический посев мочи для выявления возбудителя инфекции и определения чувствительности к антибиотикам.
Так как бактериологический посев длится до 5 дней, то при осложнениях и болях до выяснения характера флоры и ее чувствительности к антибактериальным препаратам назначают лечение одним из Препаратов широкого спектра действия . Также можно одновременно применять Противовоспалительные и обезболивающие препараты.
Но надо помнить, что принимать антибиотики можно только после сдачи ба к териологического посева мочи , так как на фоне приема антибиотика может измениться реальная картина возбудителя заболевания.
Антибактериальные препараты.
Острый Цистит.
Средства 1-го ряда:
Внутрь, в течение 3 дней —— Нолицин (Норфлоксацин) по 0,4 г 2 раза/сут, Ципринол ( Ципрофлоксацин) по 0,25г 2 раза/сут, Офлоксацин – по 0,2г 2 раза/сут.
Внутрь в течение 5 — 7 дней —- Амоксициллин/клавуланат 0,375 г 3 раза/сут, Цефуроксим аксетил 0,25 г 2 раза/сут.
Внутрь, в течение 7 дней —— Ко-тримоксазол 0,96 г 2 раза/сут.
Альтернативные средства:
Однократно —— Фосфомицин трометамол 3 г.
Внутрь в течение 5 дней —— Фурагин 0,1 г 3-4 раз/сут, Фурадонин 0,1 г 4 раза/сут, Налидиксовая кислота 1 г 4 раза/сут, Пипемидиевая кислота 0,4 г 2 раза/сут.
Можно также назаначать одновременно как вспомогательное средство Противовоспалительные: Ибупрофен — внутрь по 0,2 г 3-4 раза/сут.
Рецидивирующий Цистит.
Антибактериальные препараты:
Внутрь, в течение 7-14 дней —— Норфлоксацин 0,4г 2 раза/сут, Моксифлоксацин 0,4г 1 раз/сут, Амоксициллин/клавуланат 0,375 г 3 раза/сут, Цефуроксим аксетил 0,25г 2 раза/сут, Ципрофлоксацин 0,1-0,25г 2раза/сут, Левофлоксацин 0,5г 1 раз/сут, Офлоксацин 0,2г 2 раза/сут, Ломефлоксацин 0,4г 1 раз/сут, Пефлоксацин 0,8г 1 раз/сут.
Фитопрепараты: Канефрон, Цистон.
При Хроническом Цистите кроме того, применяются промывания мочевого пузыря Антисептическими средствами.
Еще необходимо устранить причину, поддерживающую хронический цистит.
источник
Неинфекционный цистит — хронический процесс воспаления слизистой оболочки мочевого пузыря, вызванный не бактериальным путем.
Такой тип патологии чаще встречается у женщин, у которых еще не наступила менопауза. Дети и пожилые люди страдают болезнью крайне редко.
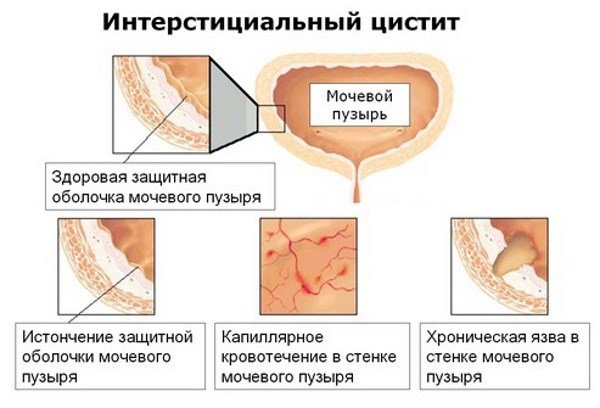
Болезнь считается хронической, то есть у пациента бывают периоды обострений и ремиссии.
Интерстициальный цистит является тяжело диагностируемой формой воспаления мочевого пузыря.
Механизм возникновения окончательно не изучен, но медики выделяют несколько гипотез.
Механизм развития интерстициального цистита основан на том, что в некоторых участках стенки мочевого пузыря истончается слизистая оболочка.
Как результат, не выполняет главную функцию — защиту мышечного слоя от агрессивных компонентов мочи.
На ранних стадиях болезни отмечается воспаление всей стенки мочевого пузыря, в дальнейшем, воспаление из катаральной переходит в язвенную, что формирует структурный дефект.
При отсутствии лечения, этот дефект приводит к перфорации, что грозит развитием перитонита. Для брюшной полости моча является агрессивной средой.
При попадании в абдоминальную полость, возникают тяжелые нарушения в работе кишечника и других органов, которые там расположены. 
- медикаментозный (следствие приема лекарств);
- механический (травмирование или оперативное вмешательство на мочевом пузыре);
- токсический;
- химический (следствие употребления химиопрепаратов);
- алиментарный (пищевого происхождения).
К вероятным причинам возникновения такого состояния в организме относятся:
- Часто рецидивирующие циститы. Регулярные воспалительные процессы приводят к истончению слизистой оболочки. Это связано с тем, что тканям после воспаления необходимо время для полного восстановления. Если не успевают регенерировать, то с каждым разом поражение будет более глубоким.
- Врожденные дефекты слизистой. При наличии патологий внутриутробного развития, возможно развитие дефектов слизистой на эмбриональном периоде развития.
- Оперативные вмешательства. Операции на мочевом пузыре могут приводить к истончению слизистой оболочки. Это операции с доступом через переднюю брюшную стенку, так и с использованием цистоскопа.
Спровоцировать цистит неинфекционной природы может аутоиммунный процесс, являющийся сбоем в работе организма человека.
Фактором развития становится и аномалия развития мочевого пузыря, при котором недоразвитой является слизистая оболочка.
Также цистит провоцирует поражение нервной системы без наличия воспаления, недостаточный отток лимфы из тканей, а также нарушение психоэмоциональной сферы. 
Слишком высокая сексуальная активность пациентки тоже становится фактором развития цистита.
Раздражающее действие на слизистую оболочку оказывают некоторые продукты питания и напитки.
Перед началом лечения интерстициального цистита у женщин необходимо рассмотреть симптомы:
- частые и резкие позывы в туалет;
- присутствие ощущения неполного опорожнения пузыря;
- выделение мочи в небольшом количестве;
- частые позывы к мочеиспусканию в ночное время;
- болевые ощущения, тянущего или ноющего характера;
- при мочеиспускании боль усиливается, дополнительно появляется жжение и резь;
- выделяемая моча становится мутной, содержит примеси крови;
- неприятный резкий запах выделений.
У некоторых пациенток боль усиливается во время сексуального контакта. Нередкими считаются признаки интоксикации организма вследствие цистита: слабость, утомляемость, сонливость.
Чтобы отличить цистит неинфекционной природы от других типов болезни, необходимо тщательно обследовать пациента. Диагностика должна быть дифференциальной. Включает в себя:
- Внешний осмотр пациента и фиксация жалоб. Также лечащий врач должен просмотреть медицинскую карту больного, чтобы определить, указаны ли в анамнезе располагающие к болезни факторы.
- Макро- и микроскопические лабораторные исследования мочи.
- Бактериологический посев биологической жидкости.
- Цистоскопический анализ.
- Гинекологический осмотр больной женщины, при котором у нее берется мазок на определение наличия дисбактериоза.
Этих исследований достаточно, чтобы поставить точный диагноз.
Лекарственные препараты в терапии цистита неинфекционного происхождения играют важную роль.
Используются не только для устранения симптоматики в остром периоде, но и для предупреждения повторного появления. Человеку, больному циститом, придется принимать такие лекарства:
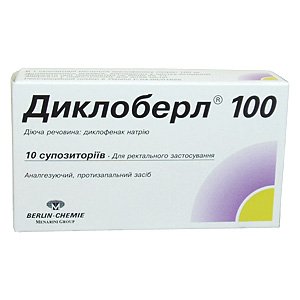
- Негормональные противовоспалительные средства: «Диклоберл» (внутримышечные инъекции). Применяются в том случае, если болевой синдром при цистите выражен ярко и сильно.
- Спазмолитики: «Папаверин», «Но-шпа». Такие лекарства способствуют устранению спазма мышц и болевых ощущений. Чаще используется жидкая форма препаратов для внутримышечного введения.
- Трициклические антидепрессанты: «Амитриптилин». Необходимы для снижения частоты походов в туалет. Эти средства производят обезболивающий эффект. Курс лечения этими препаратами длится не менее 4-х месяцев.
- «Элмирон». Представленный препарат способствует регенерации гладкой мускулатуры мочевого пузыря при неинфекционном цистите.
- Болеутоляющие холинолитики: «Спазмекс».
- Антигистаминные лекарства: «Перитол».
- Биостимуляторы и иммуномодуляторы: «Лавомакс».
Эффективный метод диагностики и терапии неинфекционного цистита — увеличение мочевого пузыря при помощи солевого раствора, вводимого в полость органа под давлением.
Хирургическая операция при неинфекционном цистите применяется редко. Необходима только в том случае, если у больного наблюдается серьезное нарушение функциональности органа.
Полезной для лечения цистита неинфекционного характера является гимнастика, помогающая укрепить мышцы органов малого таза.
Популярной считается методика Кегеля. Важными являются ежедневные прогулки пешком на свежем воздухе, которые тоже положительно воздействуют на мышцы.
Чтобы органы системы мочевыделения не раздражались еще больше, для гигиены применяют специальные косметические средства, не вызывающие аллергии.
Если комбинированная терапия произведена вовремя и правильно, то прогноз патологии является положительным. Но только при условии устранения провоцирующих факторов добиваются стойкой ремиссии.
При наличии неинфекционного цистита, симптомы (лечение назначается только врачом) могут появляться при неправильном питании, поэтому диета — неотъемлемая часть терапии. Лучше исключить из рациона изделия:
- маринады, квашенные и соленые овощи;
- вяленое, копченое или соленое мясо (рыбу);
- продукты, содержащие консерванты и другие дополнительные компоненты;
- спиртные и газированные напитки;
- продукты с большим содержанием кофеина;
- пряности, а также специи.
Возможно, у пациента аллергическая или специфическая реакция на другие пищевые изделия. Определить это можно только экспериментальным путем.
Чтобы цистит не появлялся снова, важно пить достаточное количество жидкости ежедневно. Общее количество воды и других напитков составляет не менее 2-х литров в сутки.
Полезной является негазированная вода, травяные чаи, морс из брусники или клюквы, свежевыжатые соки (кроме цитрусовых, провоцирующих обострение).
Цистит, спровоцированный неинфекционными причинами, считается неприятной болезнью, которое способно вызвать серьезные осложнения.
Лучше предупредить появление или способствовать снижению частоты рецидивов. Для этого больному человеку необходимо соблюдать такие профилактические меры:
- Скорректировать рацион питания, а также питьевой режим.
- Нельзя вести малоподвижный образ жизни. Если работа вынуждает находиться в статическом положении, то периодически нужно вставать и расхаживаться, делать гимнастику, включающую 3-4 упражнения.
- Гигиенические требования соблюдают беспрекословно.
- Если в организме появился воспалительный процесс, нужно как можно быстрее ликвидировать.
- Прием лекарственных препаратов необходимо контролировать. Самостоятельно покупать и принимать препараты без разрешения врача не стоит.
- Не допускать общего или локального переохлаждения организма. Людям, склонным к развитию цистита, не желательно лезть в холодную воду, одеваться не по сезону.
- При наличии бактериальной или вирусной инфекции в организме нужно как можно быстрее обратиться к врачу для прохождения адекватной терапии.
- Укреплять иммунитет. Сделать это можно при помощи правильного полноценного питания, физических упражнений, а также употребления поливитаминных комплексов, которые назначит врач.
- Для предупреждения появления очагов инфекции в организме важно дважды в год проходить профилактические осмотры у гинеколога и стоматолога.
- Избежать цистита можно, если половые контакты будут защищенными.
Несмотря на то, что представленный тип патологии не вызывается патогенными микроорганизмами, может быть опасным для здоровья человека.
Если симптомы болезни появились, то нужно обратиться к терапевту, гинекологу и урологу.
источник