
Именно при снижении защитных функций организма возникает данный недуг. Заболевание имеет хроническое течение и зависит от состояния слизистой оболочки. Раздражающие вещества, которые содержаться в моче, проникают через слизистую оболочку в интерстициальную ткань, где расположены нервные окончания.
В зону риска чаще попадают женщины, что значительным образом отражается на качестве жизни.
Точная причина интерстициального цистита — неизвестна. Учеными исследовано множество теорий ее возникновения:
- Внутренняя слизистая оболочка не может защитить стенки пузыря от раздражительного воздействия мочи.
- Инфекционная природа. Болезнь развивается при развитии инфекционного процесса в организме, который спровоцировали вирусы и бактерии.
- Застойные процессы лимфы.
- Нервные нарушения приводят к возникновению боли.
- Проблемы с обменными процессами нервной системы.
- Возникновение аутоиммунной реакции, при которой собственная иммунная система атакует мочевой пузырь.
- Негативное воздействие на слизистую оболочкутоксических веществ, присущих в моче.
- Наличие воспалительного процесса иных органов, который распространяется и на мочевой пузырь.
Вышеперечисленные теории, в полной мере, учеными не доказаны. Большинство медиков склоняются к тому, что слизистая оболочка утратила свои защитные свойства. При этом раздражители из мочи проникают глубоко в стенки пузыря, тем самым провоцируя воспаление.
Симптомы интерстициального цистита не имеют точной клинической картины. Они могут отличаться у разных людей, а также изменяться через определенный промежуток времени. Симптоматика угасает и возобновляется без применения лечения.
- Возрастает частота мочеиспусканий как днем, так и ночью.
- Боль и дискомфорт при наполнении пузыря.
- Жжение и рези во время мочеиспускания.
- Присутствие крови в моче.
- Болезненные ощущение во время секса и после него.
Боль возникает разной интенсивности. Интерстициальный цистит ведет к возникновению осложнений, в виде воспаления и язвы мочевого пузыря.
Ухудшиться состояние может при:
Постановку диагноза интерстициального цистита осуществляется путем исключения критерий возможных заболеваний малого таза и мочевого пузыря.

Врач также просит заполнить дневник. В течении трех дней больной должен фиксировать каждое мочеиспускание и количество выпитой воды. Также в отдельной графе указывать ощущения, которые возникли во время мочеиспускания.
Врач осматривает и анализирует область наружных гениталий. Оценивает состояние матки, прямой кишки и мочеиспускательного канала.

Анализ крови позволяет выявить воспаление, а также оценивается состояние иммунитета человека.
Посев проводится следующим образом: небольшое количество мочи помещается в питательную среду и выращивается. Это позволяет выявить присущие виды бактерий, а также проверить их чувствительность к тому или иному антибактериальному средству, чем упрощает дальнейшую лечебную терапию.
УЗИ позволяет оценить размеры почек и мочевого пузыря, наличие камней и кист, а также его объем и состояние.
Больному в вену вводят красящее вещество. Спустя определенные промежутки времени делают рентгеновские снимки на которых четко видно как распространяется красящее вещество по организму. Данный метод позволяет точно определить степень оттока мочи из почек, а также промежуток времени, через который это происходит.

Цистоскопия проводится путем введения в мочевой пузырь специального прибора. Это позволяет рассмотреть и оценить состояние слизистой оболочки. С помощью данного прибора проводят биопсию мочевого пузыря и отправку материала на дальнейшее лабораторное исследование.
Не существует точной методики одинаково подходящей для каждого пациента. Лечение интерстициального цистита должно быть комплексным. Порой требуется время для подбора максимально эффективной методики.
Лечебная терапия напрямую зависит от причины воспаления.
Если причиной цистита является спазм мышц тазового дна, для лечения применяют устройство Уростим. Тренировка мышц тазового дна проводится с помощью компьютеризированной системы. Аппарат успешно борется с различными гинекологическими и проктологическими проблемами.
Устройство применяется для стимуляции и обратной связи, что позволяет излечить цистит и также справиться с недержанием мочи.
Проведенные исследования подтвердили, что в большинстве случаев цистит начинается после приема определенных продуктов.
Список запрещенных продуктов:
Имея склонность к возникновению цистита важно вовсе исключить данный перечень из рациона или употреблять их крайне редко. Уловить связь между приемом пищи и циститом поможет специальный дневник.
Часто врачи путают цистит с воспалительным процессом бактериального характера. Назначают прием антибиотиков, которые не эффективны при лечении интерстициального цистита.
Лечебная терапия цистита состоит из приема пероральных препаратов, а именно:
- Амитриптилин. Показан для приема небольшими дозами, он помогает снять напряжение мочевого пузыря, блокируя высвобождение веществ провоцирующих боль. Антидепрессанты улучшают качество сна.
- Гидроксизин. Относится к транквилизаторам, который позволяет справиться с частыми позывами к мочеиспусканию в ночное время.
- Противоаллергические средства. Препятствуют высвобождению гистамина, тем самым уменьшает болезненные ощущения.
- Ибупрофен и парацетамол. Являются противовоспалительными препаратами. Они облегчают болезненные ощущения.
Также успешно применяются для инсталляций непосредственно в мочевой пузырь. Эффективное средство — Диметилсульфоксид, которое обладает противовоспалительным эффектом. После применения стенки мочевого пузыря расслабляются, снижается болевой синдром и уменьшается воспалительный процесс. Курс лечения 6 недель. Инсталляцию проводят один раз в неделю.

Оперативное вмешательство включает:
- Удаление язв мочевого пузыря с помощью лазера или резекции.
- Пластическая хирургия, при которой мочевой пузырь замещают тканью из прямой кишки. Или же мочевой пузырь полностью удаляют и создают новый.
При возникновении негативной симптоматики, указывающей на цистит, необходимо незамедлительно проконсультироваться с врачом. Посетить своего терапевта и рассказать жалобы. Специалистом по лечению цистита является врач-уролог.
Женщинам может понадобиться консультация гинеколога, так как причиной недуга может быть некое заболевание половых органов. Врач после проведения обследования и получения результатов анализа сможет поставить точный диагноз и назначить лечение.
Не рекомендуется заниматься самолечением, ведь это может привести к возникновению ряда осложнений: сморщиванию мочевого пузыря, возникновению кровотечения, образованию камней, почечной недостаточности.
В качестве профилактики интерстициального цистита необходимо соблюдать следующие правила:
- Своевременно лечить различные воспалительные процессы мочеполовой системы.
- Регулярно проводить гигиенические процедуры половых органов.
- Соблюдать водный баланс.
- Исключить возникновение запоров.
- Вести здоровый образ жизни и укреплять иммунитет.
источник
Интерстициальный цистит или синдром болезненного мочевого пузыря — это состояние повышенной чувствительности мочевого пузыря, которое сопровождается уменьшением его емкости.
Диагноз интерстициальный цистит — это диагноз исключения, то есть, он устанавливается на основании типичных симптомов и отсутствии (исключении) других серьезных заболеваний мочевого пузыря, таких как инфекция или рак. Интерстициальный цистит более характерен для женщин, однако последние данные показывают, что он распространен у мужчин гораздо больше, чем полагали раньше.
Основные симптомы интерстициального цистита включают:
- Частое мочеиспускание — мочеиспускание учащено, при этом обычно выделяется маленький объем мочи, пациенты даже встают ночью для мочеиспускания.
- Ургентность (неотложность) мочеиспускания — возникает резкий, повелительный позыв, пациенты обычно вынуждены искать туалет из-за усиливающегося чувства дискомфорта, потому что они не чувствуют, что могут потерять мочу.
- Тазовая боль или дискомфорт — часто изменяются в зависимости от наполнения и опорожнения мочевого пузыря.
Другие проблемы, часто встречающиеся у пациентов с интерстициальным циститом включают:
- Боль, связанная с половыми сношениями;
- Ухудшение симптомов при употреблении различной еды и напитков;
- Другие сопутствующие заболевания — такие, как аллергия на факторы окружающей среды, синдром раздраженной кишки, фибромиалгия, гиперчувствительность кожи и вульводиния ( влагалищная боль);
- Задержка или прерывание струи мочи;
- Запоры;
- Чувство необходимости в мочеиспускании почти сразу после предыдущего мочеиспускания;
- Изменение этих симптомов в связи менструальным циклом.
Интерстициальный цистит бывает двух видов:
- «Типичное» заболевание. Эта форма интерстициального цистита связана с видимым воспалением стенки мочевого пузыря. Поражения, называемые «Гуннеровскими язвами» или «Гуннеровскими очагами», можно увидеть во время обследования мочевого пузыря — цистоскопии. Этот тип заболевания встречается только у 5% пациентов.
- «Нетипичное» заболевание. Пациенты с этим патологическим состоянием имеют много симптомов, но при обследовании внутренней поверхности мочевого пузыря (цистоскопии) не обнаруживается явных признаков воспаления. Большинство пациентов с интерстициальным циститом имеют «нетипичный» вариант заболевания.
Что необходимо оценить для диагностики интерстициального цистита.
- Детальный анамнез и физикальное обследование. Это наиболее важная часть визита пациента, позволяющая понять, какие еще исследования могут быть необходимы, и , самое главное, какая терапия сможет помочь. Часто пациенты в прошлом обследовались у многих врачей. Записи этих данных пациент должен найти и предоставить при первом визите своему лечащему врачу. Эти записи могут содержать информацию, которая значительно облегчит диагностику интерстициального цистита. Эти записи могут включать: паспортную часть, протокол операции, гистологическое исследование, характеристику уродинамики (тест функции мочевого пузыря), последовательность анализов мочи, исследование посева мочи, анализ клеточного состава мочи, компьютерную томографию, магнитную резонансную томографию и др.
- Лабораторные анализы могут включать: анализ мочи, посев мочи, анализ крови, и, в некоторых случаях, цитологический анализ мочи (тест на наличие раковых клеток в мочевых путях).
- Другие исследования. Дальнейшее обследование зависят от информации, полученной из истории болезни пациента, физикального обследования и начальных лабораторных анализов. Другие рекомендуемые исследования могут включать:
- Исследование на инфекции, передающиеся половым путем (ИППП или ЗППП).
- Оценка опорожнения мочевого пузыря. Это обычно делается при обычном ультразвуковом исследовании мочевого пузыря в кабинете. Сначала выполняется УЗ-исследование при полном мочевом пузыре, потом измеряется количество остаточной мочи после мочеиспускания.
- Исследование уродинамики — исследование, которое определяет функцию мочевого пузыря и может также дать информацию о мышцах тазового дна.
- Цистоскопия. При этой процедуре в мочевой пузырь вводится гибкий или ригидный эндоскоп через уретру (это трубка, выводящая мочу из мочевого пузыря и через половой член). Цистоскопия может дать информацию о воспалении, рубцовых тканях, опухоли, камнях мочевого пузыря, увеличении предстательной железы. Во время цистоскопии анестезирующий раствор непосредственно вводится в мочевой пузырь. Это часто облегчает тазовую боль и может помочь определить ее источник (если боль уменьшается при введении анестетика, тогда источник боли, вероятно, мочевой пузырь).
- Ультразвуковая диагностика. Может включать ультразвуковое исследование таза, мочевого пузыря, предстательной железы и/или почек.
- Компьютерная томография или магнитно-резонансная томография брюшной полости и/или таза.
- Цистоскопия с гидродистензией.
Иногда диагноз интерстициального цистита может быть поставлен, если все симптомы и признаки этого заболевания присутствуют, а другие заболевания исключены.
источник
Воспаление стенки мочевого пузыря может иметь неинфекционное происхождение. Если все диагнозы исключены, а клинические проявления продолжают беспокоить, женщине выставляется диагноз хронический интерстициальный цистит. Это патологическое состояние значительно ухудшает качество жизни, повышает уровень стресса и не всегда поддается лечению.
Точные причины происхождения интерстициального цистита не изучены. Предполагается, что это заболевание связано с недостаточным количеством гликозаминогликанов в стенке мочевого пузыря. Это снижает защитные функции эпителия и увеличивает проницаемость для веществ, содержащихся в моче. Поэтому женщины не могут долго терпеть и ощущают усиление болевого синдрома по мере наполнения.
Эта теория не способна полностью объяснить причины появления патологии. Изучены и другие факторы, которые могут привести к интерстициальному циститу:
p, blockquote 5,0,0,0,0 —>
- аутоиммунное воздействие, реакция на выработку антител;
- повышенное содержание тучных клеток в стенке органа, что усиливает гистологические изменения и вызывает клинические признаки;
- исходная инфекция, которая повредила защитный барьер, а после элиминации возбудителя восстановления эпителия полностью не произошло;
- нарушение кровообращения в тканях мочевого пузыря или в малом тазу, что часто связывают с хронической венозной недостаточностью;
- нейрогенные нарушения, которые приводят к появлению необъяснимой и фантомной боли;
- эндокринные патологии, которые возникают в период менопаузы и связаны с недостатком эстрогенов.
Предполагается, что к хроническому воспалению могут приводить вирусы с латентным течением, которые не дают яркой клинической картины, но вызывают изменения на клеточном уровне. После изменения реактивности, увеличения чувствительности, могут появляться симптомы присоединения бактериальной инфекции.
Наследственность долгое время не рассматривалась как причина появления интерстициального цистита, но в 2005 году закончились исследования монозиготных и дизиготных близнецов с признаками патологии мочевого пузыря, которая не связана с инфекцией. Результаты показали, что интерстициальный цистит частично передается по наследству.
Особенности течения интерстициального цистита позволяют связать его с другими патологиями внутренних органов. Он нередко возникает у женщин с воспалительными процессами в кишечнике, синдромом раздраженного кишечника. Участие иммунной системы подтверждается частым сочетанием с системной красной волчанкой, множественной аллергией и другими аутоиммунными процессами.
Есть предположение о психосоматической природе заболевания. Расстройства нервной системы и психические отклонения часто сопровождаются нарушением мочеиспускания, которое не поддается стандартному лечению.
Первые письменные упоминания об интерстициальном цистите встречаются 150 лет назад. Распространенность патологии в настоящее время неизвестна. Часто признаки болезни маскируются за другими синдромами и женщины проходят лечение, не подходящее им. Поэтому результата терапии нет.
В числе заболевших 90% составляют женщины.
Американские исследователи отмечают, что регистрируется приблизительно 60-70 случаев цистита на 100 тысяч женщин. В Европе показатель значительно ниже и составляет 18 случаев на 100 тыс.
Выделяют факторы, которые увеличивают шанс заболеть интерстициальным циститом:
p, blockquote 13,0,0,0,0 —>
- женский пол (отмечается, что мужчины болеют в 10% случаев, у них патология ассоциирована с простатитом);
- цвет кожи и волос – риск выше среди светлокожих женщин с рыжими волосами;
- возраст после 30 лет;
- хронические заболевания, которые сопровождаются постоянной болью.
Пик заболеваемости приходится на возраст 40 лет.
Начальная стадия интерстициального цистита может остаться незамеченной. В течение нескольких лет развивается болевой синдром. Боль усиливается при наполнении пузыря, вынуждает быстрее помочиться.
Некоторые отмечают появление болезненности в ситуациях, когда вынуждены долго откладывать посещение туалета и терпеть. Опорожнение тоже доставляет неприятные ощущения. Постепенно время появления боли смещается, она начинает беспокоить несколько раз в сутки. Это вынуждает обратиться к врачу.
Симптомы могут изменяться в течение дня или длительного промежутка времени. У женщин они усиливаются перед наступлением менструации, при длительном сидячем положении, после стресса и полового акта.
Признаки патологии проявляются в следующем:
p, blockquote 19,0,0,0,0 —>
- боль появляется в малом тазу, локализуется выше лобка, может отдавать в промежность;
- постоянные нестерпимые позывы в туалет;
- учащенное мочеиспускание, в тяжелых случаях до 100 раз в сутки;
- маленькие порции мочи;
- ночные позывы в туалет;
- диспареуния;
- опорожнение мочевого пузыря приносит облегчение.
Нарастание симптомов интерстициального цистита приводит к расстройствам в половой сфере. Ожидание боли во время секса снижает либидо. Может появиться сухость влагалища из-за невозможности полового возбуждения, оргазмы становятся недосягаемыми.
Хронический цистит протекает с периодическими фазами обострения. Острый период может длиться от нескольких дней до месяцев, после чего наступает ремиссия. Иногда наблюдаются случаи спонтанной ремиссии, но они больше характерны для начальных стадий патологии.
От присоединения осложнений зависит, есть ли рези при мочеиспускании. В тяжелых случаях интерстициальный цистит приводит к формированию язвы Ханнера, которая многократно усиливает боль в мочевом пузыре.
Интерстициальный шеечный цистит и его другие формы является диагнозом-исключением. Его устанавливают только на этапе, когда полностью исключены другие факторы патологии мочевого пузыря. Диагностика проводится поэтапно.
Сначала собирают анамнез жизни и болезни, чтобы установить сроки появления неприятных симптомов и найти связь между ними и внешними факторами. Проводится обязательный осмотр на гинекологическом кресле. Многие заболевания женской половой сферы сопровождаются дизурическими расстройствами, поэтому их нужно исключить.
Общий анализ мочи даст мало информации о бактериальной флоре. Поэтому микроскопию осадка должно дополнять бактериологическое исследование. Если в нем получен рост условно-патогенной или патогенной микрофлоры, диагноз интерстициального цистита исключается. Инфекционное воспаление чаще всего связано с проникновением кишечной флоры.
Для поиска скрыто протекающей инфекции необходимо сдать мазки из влагалища, уретры и цервикального канала для ПЦР-диагностики. Метод выявляет ДНК возбудителя, а режим реального времени позволяет определить титр, чтобы узнать стадию развития процесса. Обязательно обследование на вирус простого герпеса и ЦМВ.
Лабораторную диагностику дополняют результаты общего и биохимического анализа крови. Они помогают выявить сопутствующие заболевания, которые влияют на выделительные органы.
После лабораторной диагностики переходят к инструментальным методам. Обследование начинают с неинвазивных способов. Назначают УЗИ мочевого пузыря и почек. Иногда проблема болезненности может быть связана с мочекаменной болезнью.
Инвазивные методы диагностики включают:
p, blockquote 30,0,0,0,0 —>
- экскреторную урографию с цистографией;
- комплексное уродинамическое исследование и профилометрия уретры;
- цистоскопия.
Во время цистоскопии берут биопсию стенки мочевого пузыря. При обнаружении язвы обязательно проводится гистологическое исследование, для исключения онкологических заболеваний.
В пользу интерстициальгого цистита говорит отсутствие инфекции в бактериологическом исследовании и при ПЦР-диагностике. Но иногда у женщин выявляется небольшое количество условно-патогенной микрофлоры в титрах, которые меньше положенных для постановки присутствия инфекции.
Результаты уродинамического исследования показывают, что у пациенток развивается гиперактивный мочевой пузырь. Часто обнаруживается увеличение чувствительности мочевого пузыря и снижение эластичности детрузора – сфинктера, который участвует в регуляции мочеиспускания. В таких случаях позывы в туалет появляются при наполнении до 150 мл. Но случаи микроциста – значительного уменьшения объема пузыря, не характерны.
В данных гистологического исследования для интерстициального цистита не характерны значительные изменения строения клеток, нет признаков атипии. Отмечается инфильтрация лейкоцитами, гистиоцитами, тучными клетками, что является подтверждением участия в механизме развития патологии иммунной системы.
После тщательной диагностики необходимо проанализировать полученные данные. Национальный институт здоровья США разработал критерии, которые позволяют исключить описываемое заболевание и провести дополнительное обследование пациенткам, которые жалуются на боли при мочеиспускании и переполнении мочевого пузыря:
p, blockquote 35,0,0,0,0 —>
- сохранена емкость мочевого пузыря более 350 мл;
- в процессе цистометрии при наполнении есть фазные непроизвольные сокращения органа;
- во время цистометрии при наполнении до 150 мл не возникают императивные позывы;
- симптомы длятся менее 9 месяцев;
- нет ночных позывов;
- посещение туалета менее 8 раз в сутки;
- возраст до 18 лет;
- в последние 3 месяца был диагностирован бактериальный цистит;
- при использовании антибиотиков, уросептиков и спазмолитиков наступает улучшение;
- есть сопутствующие мочекаменная болезнь, определяются соли в моче, часто возникает вагинит.
В пользу отсутствия интерстициального цистита говорит анатомическое сужение уретры или другие аномалии развития мочевыделительных органов, генитальный герпес, диветрикулы, опухоли, туберкулезное поражение почек, последствия лучевой терапии.
Лечить интерстициальный цистит начинают после получения убедительных данных об отсутствии других патологий мочевыделительной системы. Методы терапии используются комплексно и подбираются индивидуально. Единой принятой схемы не разработано, но доказана эффективность некоторых препаратов и способов воздействия.
Лечение направлено на уменьшение болевого синдрома и выраженности воспаления. Это позволяет пациентам перейти в фазу длительной ремиссии.
Определены продукты, которые вызывают обострение болевого синдрома. Диета при интерстициальном цистите назначается пожизненно. Из рациона необходимо исключить следующие продукты и напитки:
p, blockquote 39,0,0,0,0 —>
- алкоголь;
- томаты в любом виде;
- цитрусовые;
- блюда, содержащие уксус;
- шоколад;
- клюквенный сок;
- острые приправы.
К обострению также приводит глутамат натрия. Этот компонент добавляют во многие колбасные изделия, мясные полуфабрикаты, фаст-фуд, чипсы и сухарики, майонез, кетчуп.
Вред могут нанести продукты, богатые калием:
p, blockquote 42,0,0,0,0 —>
- картофель;
- сухофрукты;
- бананы;
- чеснок;
- тыква;
- петрушка;
- дыня;
- какао;
- бобовые.
Не всегда можно угадать, на какой продукт возникает реакция. Поэтому рекомендуется вести пищевой дневник. С его помощью можно постепенно вводить в небольшом количестве триггерные вещества, на которые возможно развитие обострения цистита.
Важно соблюдать питьевой режим. Избегают переизбытка жидкости, что усилит мочеиспускание. Но вред нанесет и сокращение потребления воды. Это приводит к снижению диуреза, увеличению концентрации мочи и усилению боли.
Полностью необходимо исключить курение. Вещества из табачного дыма заглатываются, вдыхаются и проникают в кровь. Частично они фильтруются почками и выводятся с мочой, поэтому могут усиливать признаки патологии.
Изменения касаются образа жизни. Даже в период покоя нельзя сдерживать позывы в туалет и долго терпеть. Это дополнительный фактор обострения болезни, а также риск присоединения инфекции и перехода интерстициального цистита в бактериальный.
Избегают тесной одежды, которая будет оказывать дополнительное давление на мочевой пузырь. Тем, у кого работа связана с вынужденным длительным сидячим положением, необходимо вставать каждых 30-45 минут и немного разминать ноги.
В комплексе с остальными методами лечения назначают тренировки мочевого пузыря. Врач рекомендует, как правильно выполнять задержку струи мочи. В некоторых случаях эффективны упражнения Кегеля. Нужны и общефизические упражнения, которые выполняют дозировано. Полезна гимнастика, направленная на улучшение кровотока в малом тазу и уменьшение венозного застоя.
Лечение проводится несколькими группами препаратов. Для уменьшения болевого синдрома назначают нестероидные противовоспалительные средства внутрь:
p, blockquote 49,0,0,0,0 —>
- Диклофенак;
- Ибупрофен;
- Индаметаин;
- Парацетамол;
- Нимесулид;
- Мелоксикам.
Они не всегда позволяют снять болевой синдром, особенно в запущенных случаях, когда появляются фантомные боли.
Для снижения мышечного спазма применяются трициклические антидепрессанты Амитриптилин, Имипрамин. После уменьшения напряжения мочевого пузыря улучшается отток мочи, исчезает боль, снижается уровень невротизации и нормализуется сон.
Дополняется лечение антигистаминными препаратами, основным из которых является Кларитин. Он помогает уменьшить частоту мочеиспускания и сделать позывы более естественными, а не императивными.
Для улучшения кровотока назначают Пентоксифиллин, Детралекс, Пикамилон. Диосмин, входящий в состав Детралекса. Это улучшает венозный отток от органов малого таза, уменьшает растяжимость вен, проницаемость капилляров.
Американской ассоциацией по контролю за качеством лечебных препаратов FDA для лечения интерстициального цистита одобрено единственное средство – Элмирон (пентосан полисульфат). Это гепарино-подобная молекула, которая по производимому эффекту напоминает собственные гликозаминогликаны организма. Он помогает восстанавливать защитный покров уротелия и избежать периодов обострения.
Препарат Elmiron — единственное одобренное Американской ассоциацией по контролю за качеством лечебных препаратов FDA средство для лечения интерстициального цистита
Учитывая, что иногда интерстициальный цистит проходит самостоятельно, препараты подбираются постепенно, от наименее дорогостоящих к более сильным и дорогим.
Проводится местное лечение, которое включает:
p, blockquote 56,0,0,0,0 —>
- инстилляции;
- инъекции ботокса;
- гидродистенцию.
Для вливания в полость пузыря используют Пентозатран, Гепарин, Лидокаин, бикарбонат натрия в смеси в определенной пропорции. Также применяют 2% раствор Колларгола, Актовегин, гиалуронат цинка. Инстилляции сопровождаются неприятными ощущениями, поэтому к ним прибегают при неэффективности лекарства для приема внутрь. Количество процедур и кратность подбирается индивидуально. В среднем необходимо до 6 инстилляций с интервалом между каждой в одну неделю.
Инъекции ботулотоксина в мышцу детрузора позволяют вызвать ее расслабление и уменьшить боль. Процедура дает временный эффект на 4-9 месяцев. 1-20 уколов производят во время цистоскопии. Дозировка подбирается индивидуально в зависимости от тяжести состояния.
Под наркозом проводят процедуру гидродистенции – растяжение мочевого пузыря под напором жидкости. Общая анестезия необходима, чтобы устранить сильную боль на время лечения. Манипуляция дает временный эффект, однако у некоторых пациенток он сохраняется длительно в комплексе с медикаментозной терапией. Поэтому к нему прибегают периодически.
Методику физиотерапевтического воздействия применяют курсами с перерывом между ними от 1 до 3 месяцев. Она помогает улучшить кровоток и микроциркуляцию, избавить от застойных явлений в венах малого таза, снизить болевой синдром. Эффективно наружное воздействие в виде лазеро- и магнитотерапии.
Из внутриполостных методик применяется электрофорез, фотофорез, магнитофорез. Под действием электрического поля в слизистую и подслизистую оболочку пузыря проникают лекарственные препараты, что многократно улучшает результат терапии. Доказана эффективность гипербарической оксигенации в составе комплексного лечения патологии мочевого пузыря.
Дополнительно применяются методики нейростимуляции:
p, blockquote 64,0,0,0,0 —>
- Чрескожная – на коже к определенным точкам над лобком и в пояснице прикладываются электроды и пропускается дозировано слабый электрический ток. Это приводит к усилению кровотока, укреплению мышц мочевого пузыря. Женщина тренируется сдерживать позывы к мочеиспусканию.
- Сакральная – слабыми сигналами стимулируются крестцовые сплетения, что позволяет контролировать позывы в туалет.
Более эффективна нейромодуляция, при которой в область нервного сплетения устанавливается имплант, аналогичный действию кардиостимулятору. Он равномерно посылает импульсы и позволяет забыть об императивных позывах.
При неэффективности консервативной терапии, сохранении выраженного болевого синдрома, прибегают к хирургическому лечению. В случае обнаружения язвы проводятся следующие операции:
p, blockquote 66,0,0,0,0 —>
- лазерная коагуляция язвы;
- резекция органа;
- электрокоагуляция язвенного дефекта.
В остальных случаях прибегают к другим методикам хирургической помощи:
p, blockquote 67,0,0,0,0 —>
- аугментизация мочевого пузыря (создание резервуара из кишки);
- диссекция органа с нервными окончаниями, которые являются источником боли;
- неоцистис – создание нового резервуара для мочи;
- полное отведение мочи.
Эффект от хирургического лечения непредсказуем. У некоторых пациенток он также не дает результата.
Точные причины возникновения интерстициального цистита неизвестны. Поэтому специфическая профилактика не разработана. Женщинам рекомендуются общие принципы здорового питания и образа жизни. Снизить уровень заболеваемости помогает отказ от алкоголя, курения, чрезмерного употребления кофе, острых приправ и маринадов. Актуальны такие рекомендации пациенткам с имеющимися урологическим расстройствами, врожденными аномалиями почек, склонностью к камнеобразованию.
Женщинам не рекомендуется подолгу терпеть позывы в туалет. Это чревато развитием не только интерстициального, но и инфекционного цистита. Тем, у кого была беременность двойней, крупным плодом, во время родов были травмы тазового дна, необходимо выполнять упражнения Кегеля. Полезны умеренные физические нагрузки.
При хронической тазовой боли необходимо комплексное обследование, которое включает и посещение гинеколога. К болям в области мочевого пузыря, расстройству мочеиспускания могут приводить большие эндометриоз, миоматозные узлы, спаечный процесс. Только исключив гинекологическую патологию можно переходить к поиску урологических расстройств.
p, blockquote 71,0,0,0,0 —> p, blockquote 72,0,0,0,1 —>
источник
Диагностика воспаления мочевого пузыря требует проведения не только лабораторных анализов, но и инструментальных исследований. Основой инструментальной диагностики цистита является ультразвуковое исследование.
УЗИ — распространенный метод обследования который применяется в отраслях медицины, как гинекология, урология, терапия и хирургия.
С помощью ультразвукового исследования определяют форму и размеры органа, наличие воспалительных процессов, опухолей, кистозных образований.
Ультразвуковое исследование применяется для диагностики болезни почек, мочевого и желчного пузыря, женских половых органов, поджелудочной железы, печени.
Можно ли увидеть цистит на УЗИ? Можно, ведь стенка мочевого пузыря толстая, чтобы было видно на аппарате. Исследование проводится с помощью стационарных или портативных аппаратов.
Некоторые симптомы со стороны мочевыделительной системы являются абсолютными показаниями для проведения. К ним относятся:
- Наличие кровянистых примесей в моче.
- Хлопья гноя в моче.
- Частые позывы к мочеиспусканию.
- Регулярные или периодические боли в надлобковой области.
- Острая задержка мочи.
Эти проявления требуют безотлагательного обращения в медицинское учреждение для обследования и постановки диагноза.
Стоит отметить, что эти симптомы характерны не только для цистита, но и для других опасных болезней мочевика. Поэтому проводится ультразвуковое исследование для дифференциации диагноза.
К общим изменениям относят:
- Утолщение стенки мочевика в области воспаления.
- Асимметрию мочевого пузыря. Воспаленная часть будет больше, чем здоровая.
- Отечность устья мочеиспускательного канала.
При некоторых формах цистита исследования будут иметь специфические проявления. Так, для герпетического и язвенного цистита характерным изменением будет наличие эрозий и язвенных образований на внутренней поверхности мочевика. Кроме того, такая форма цистита сопровождается выраженным болевым синдромом. 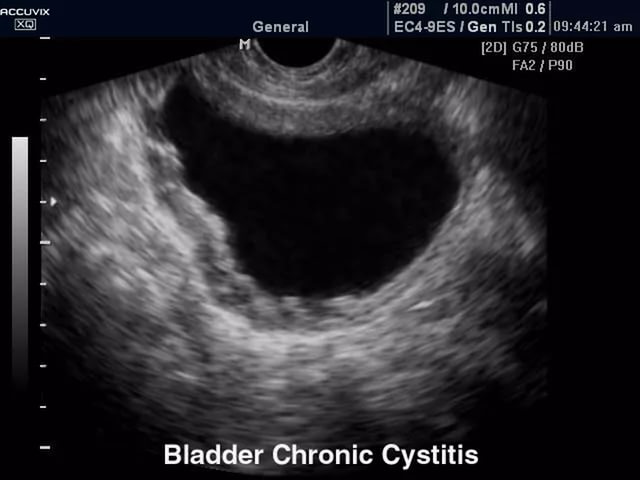
При кандидозном цистите на УЗИ будут выявлены образования, которые имееют различный размер и форму.
Интенсивность разрастания зависит от длительности течения болезни и активности иммунной системы.
При обследовании выявляют дивертикулы — новообразования, либо же другой локализации, которые прорастают в мочевой пузырь.
В полости обнаруживают камни или песок, которые травмируют слизистую оболочку и становятся провоцирующим фактором в развитии цистита.
Ультразвуковое исследование проводится 4 путями:
- Распространенный метод проведения — через переднюю брюшную стенку. Такая методика называется трансабдоминальной (классический метод). Особенностью проведения является то, что исследование проводится при наполненном мочевом пузыре. Этот метод является наименее инвазивным для пациентов, но не может проведен в случае выраженного подкожно-жирового слоя.
- Еще одним методом, который распространен среди женщин, является трансвагинальное исследование. Проводится при опорожненном мочевике и проводит детальное обследование. Методика доставляет ряд неудобств пациенткам.
- Трансректальное обследование подходит для представителей мужского и женского пола. Дает больше информации, нежели трансабдоминальное. Во время обследования у мужчин оценивают состояние простаты, ведь воспаление мочевого пузыря распространяется на нее и наоборот.
- Трансуретральное УЗИ. Это обследование не имеет распространения, так как требует обезболивания и способно привести к травматизму мочеиспускательного канала. Датчик вводится в полость мочевого, через мочеиспускательный канал. Ценность трансуретрального в том, что проводит оценку состояния стенок мочеиспускательного канала.
Трансабдоминальное исследование требует подготовки кишечника и самого мочевого пузыря. Для этого, в течении нескольких дней соблюдают диету, которая препятствует метеоризму и уменьшает отложение шлаков в кишечнике.
Так как исследование проводится при полном мочевике, то за 1,5-2 часа до обследования выпивают не менее 1,5 литров воды. Если же обследование проводится утром, то можно не мочиться до проведения.
Трансректальное УЗИ требует очищения капсулы прямой кишки от каловых масс. Для этого используют клизму или слабительные средства.
Если проводится исследование через влагалище или прямую кишку, то стоит провести тщательный туалет половых органов, для исключения занесения инфекции и развития воспалительных болезней, проктит, вульвовагинит и прочее.
Ультразвуковое исследование имеет нормы, которые являются критерием для оценки состояния. Нормальный объем мочевого пузыря составляет до 550 мл у женщин, у мужчин до 750 мл.
Для оценки объема, исследование проводится при наполненном пузыре. Диагностическим критерием является остаточная моча.
У здоровых пациентов отсутствует, но допускается наличие в объеме до 50 мл. Если больше данного объема, свидетельствует об изменении формы мочевого, которое приводит к застою и становится причиной развития болезней.
Оценивается толщина стенки, в норме варьируется 2-4 мм. Истончение или утолщение стенки свидетельствует о патологии. Опасность представляет истончение, так как возрастает риск перфорации.
В норме мочевой пузырь имеет форму груши при опорожнении, или блюдца если наполнен. Не имеет никаких дефектов, отростков или образований.
Стенка мочевого должна быть гладкой и иметь плавные закругленные формы. Значительное искажение, наличие тяжей и неестественные выпирания послужат признаком развитого спаечного процесса в малом тазу.
Такое явление наблюдается чаще у женщин, которые регулярно страдают от воспалительных патологий придатков матки.
УЗИ мочевого пузыря — информативный метод обследования при острых формах цистита. Можно увидеть степень поражения и распространения процесса, понять, какие слои вовлечены в воспалительный процесс.
источник






