Одно из самых загадочных заболеваний в урологии – интерстициальный цистит (ИЦ), иногда его называют циститом Ханнера или синдромом болезненного пузыря. В реестре МКБ (Международной классификации болезней) обозначен под №30.1. Болезнь имеет столетнюю историю. До сих пор изучается зарубежными и отечественными учеными, которые так и не пришли к единой версии генезиса (причины) развития ИЦ.
Характеризуется патология хронической болевой симптоматикой в области таза, императивными (повелительными) позывами к мочеиспусканию, его учащения днем и в ночное время. Мужчины, дети и люди пожилого возраста менее подвержены интерстициальному циститу.
Основной контингент пациентов – женщины, переступившие 40-летний рубеж. Но, лишь малому количеству пациенток диагноз ставиться сразу (ввиду сложности диагностики). Обычно, с момента проявления характерной симптоматики до установления правильного диагноза проходит не один год.
Это обусловлено тем, что при дополнительном диагностическом обследовании пациенток, какие-либо инфекционные процессы, новообразования или аномальное развитие моче пузырного органа не обнаруживаются, моча при этом – достаточно стерильна.
Достоверная, подтверждающая или исключающая ИЦ диагностика достигается методом поэтапного исключения всех урологических патологий (инфекций, образование камней, опухолей и иных провокационных факторов).
По итогам различных исследований (наших ученых и зарубежных) классификация ИЦ обусловлена результатами цистоскопии и выделяет две формы заболевания:
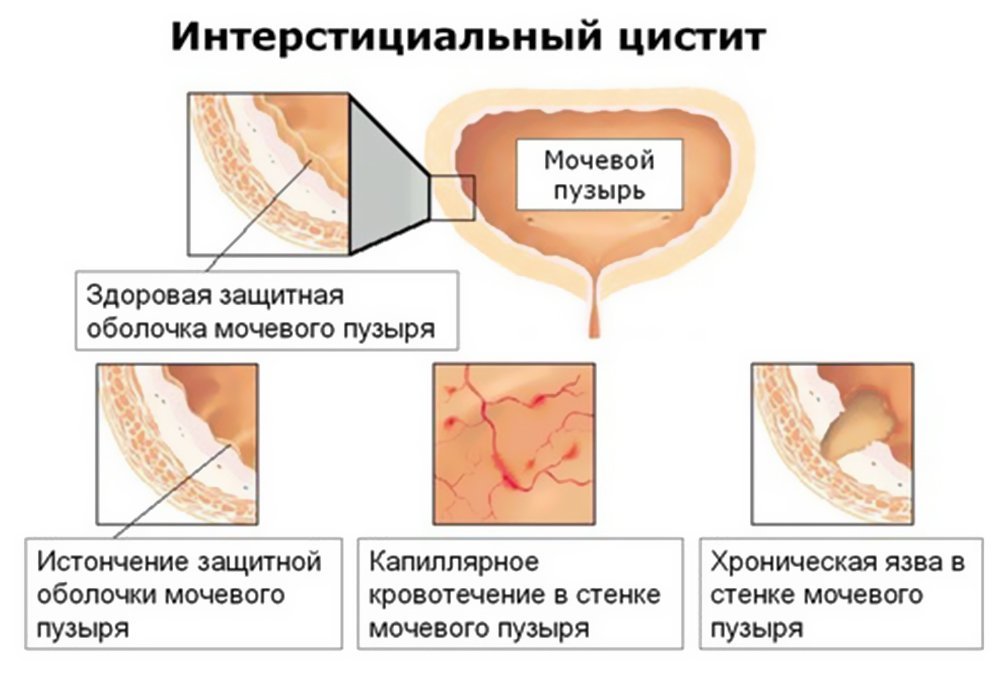
Типичную – редкая форма, поражающая до 10% пациентов. Характеризуется явными признаками воспалительных процессов (неинфекционного характера) в структуре стенок мочевого пузыря, нарушающих их защитную функцию.
Выраженность повреждения слизистой выстилки пузыря способна варьироваться и проявляться небольшим покраснением, либо множественными глубокими язвами – «Ханнеровскими очагами» или язвенными образованиями (название в честь ученого, связавшего их с ИЦ), поражающими ретикулярную соединительную ткань (интерстицию), лежащую под слизистым эпителием органа. Что провоцирует длительный хронический воспалительный процесс.
При хроническом течении интерстициального цистита, рубцевание язвенных образований приводит к образованию фиброзной ткани и значительному сужению полости органа.
Нетипичную форму ИЦ, проявляющуюся у 90% пациентов. Цистоскопия не выявляет особых признаков воспалительных реакций, но несмотря на это, клиника болезни может быть ярко выражена.
Единый причинный фактор развития ИЦ на данный момент не установлен. Существует лишь ряд предположительных версий, выдвинутых на различных этапах исследования патологии. Они включают вероятность воздействия на организм:
- расстройства функции иммунологической регуляции (аутоиммунные нарушения);
- избыточного количества тучных клеток (тип белых клеток) в моче пузырном органе, продуцирующих органические соединения которые приводят к патологическим изменениям
- тканей (гистологического и клинического характера);
- токсических веществ, присутствующих в урине, нарушающих барьерные свойства уротелия (эпителиальная утечка);
- инфекционных уретральных процессов, способствующих развитию нарушений в эпителиальной целостности пузыря;
- нарушений в защитных функциях пограничной полосы мембраны слизистой выстилки (мукополисахаридной), образованной переходноклеточным эпителием (уротелием);
- сбоев в процессах циркуляции крови в структурных тканях пузырной стенки;
- влияния нейроваскулярного синдрома, провоцирующего «эффект болезненного фантома»;
- эндокринных расстройств, обусловленных дисбалансом эстрогенов в период возрастного угасания многих, чисто женских функций.
Кроме большой предрасположенности слабого пола к данной патологии существует целая группа людей, входящих в группу риска. Прежде всего это:
- Пациенты, перенесшие полостные операции на органах пищеварительной и мочеполовой систем.
- Больные с наличием слизистого (спастического) колита и признаков СРК (синдрома раздраженного кишечника).
- Имеющие в своем «арсенале» хронические воспалительные реакции в суставах (ревматоидный артрит), бронхиальную астму.
- Люди подверженные аллергическим реакциям и имеющие в анамнезе воспалительные патологии в органах мочевыделительной системы, а также аутоиммунные нарушения.
- Пациенты с тяжелыми психическими расстройствами и лица подверженные длительным депрессивным состояниям.
Теорий множество, но ни одна из них не подтверждена с точки зрения доказательной медицины. Поэтому диагностика ИЦ при отсутствии патогномонической (характерной заболеванию) симптоматики – довольно сложный процесс, опирающийся в основном, на клинику болевых симптомов в зоне мочевого пузыря при условии отсутствия иных патологий со схожими признаками.
Видео интерстициального вида цистита, сделанное во время цистоскопического обследования.
По результатам длительных клинических исследований выявлено, что признаки интерстициального цистита у женщин проявляются в 10 раз чаще, чем у мужчин, что обусловлено различием анатомического строения уретры. Симптомы интерстициального цистита для всех возрастных категорий пациентов практически идентичны и проявляются в виде:
- болезненности и жжения – у женщин в области лобка и влагалища, у мужчин – в зоне яичек и члена;
- неконтролируемого желание «помочиться», что лишает больных сна и полноценного отдыха;
- небольшой болезненности, отмечающейся на пике позывов к мочеиспусканию;
- значительного увеличения опорожнения (до 5-ти раз в час) с минимальным выделением урины;
ночной никтурией; - постоянных тазовых болей и чувством давления в зоне лонного сочленения;
- ильной рези, жжения и мышечных спазм в момент мочевыделения;
- снижения сексуального влечения из-за болезненности и дискомфорта.
Для женщин в периоде вынашивания ребенка воспалительные процессы в мочевом пузыре не редкость. При беременности характерно ослабление мышечного тонуса, сдавливание увеличенной маткой мочевыводящих путей и пузыря, что приводит к нарушению оттока урины ее застойным процессам и развитию воспалительных реакций в пузырной стенке, создавая благоприятную почву для образования ИС.
При первых признаках цистита, беременным женщинам необходимо срочное лечение, чтобы не допустить хронизации процесса и развитие типичной формы ИЦ. Ведь лечение данной патологии намного сложнее, чем при обычном цистите, что может существенно повлиять на развитие плода.
Что касается мужчин, то поздняя диагностика интерстициального цистита у них обусловлена схожестью признаков ИЦ с симптомами, присущими хроническому простатиту или подпузырной закупорки уретры (инфравезикальной абструкции), вызванной увеличенной простатой.
У детей заболевание проявляется лишь в пубертате (в период полового созревания):
- непроизвольным мочеиспусканием;
- болью внизу живота и мошонке;
- присутствием кровяных включений в урине;
- лихорадочным состоянием, раздражительностью и апатией;
- интоксикационной симптоматикой (тошнота и рвота).
Клиника заболевания у детей характеризуется быстротой прогрессирования и заметным ухудшением состояния ребенка. Хотя могут отмечаться и периоды длительной ремиссии. Для всех категорий пациентов, как правило, периоды относительного улучшения самочувствия непродолжительны.
Обострение процесса могут спровоцировать любые факторы – погрешности в диете (злоупотребление алкоголем и курением, шоколад, цитрусовые или кофе), переохлаждение, интимная близость и т. д.
Пациенты с наличием инфекции рецидивирующего характера и осложненными формами циститов, в том числе и интерстициального, наблюдаются врачом-урологом. Иногда женщинам может понадобиться консультация гинеколога или хирурга (при наличии анатомических аномалий развития).
Главное вовремя обратиться к врачу, который определит необходимый объем диагностических исследований и назначит курс лечения.
Не стоит забывать, что неадекватная самостоятельная терапия часто заканчивается хронизацией заболевания и приводит в конечном итоге, к длительному лечению, либо серьезным осложнениям в виде недержания мочи или атрофии мочевого пузыря.
Окончательный диагноз интерстициального цистита устанавливается обычно через три, четыре года от начала болезни. За это время пациенты успевают побывать у гинеколога, уролога, невролога и иных специалистов.
На самом деле, определение ИЦ осуществляется:
- по сочетанию хронической болевой симптоматики и дизурических признаков без наличия воспалительных признаков в клинике мочи;
- стерильности урины;
- без отсутствия в ней патологических клеток (опухолевых);
- по возможным цистоскопическим находкам в смывах из моче пузырного органа в процессе гидравлического его растяжения;
- на основании исключения схожих патологий.
Таким образом, 3 важных критерия диагностики интерстициального цистита обусловлены:
- Наличием характерных клинических признаков.
- Исключением иных патологий (цистита бактериальной этиологии, туберкулезных или раковых процессов).
- Цистоскопическим выявлением специфических признаков «Ханнеровских очагов» и до 20 петехиальных геморрагий в подслизистом слое пузырной стенки, видимых в поле обзора при исследовании.
Поскольку диагностика ИЦ является определяющим звеном в лечении интерстициального цистита, для исключения ошибок в диагностике применяются разнообразные алгоритмы и методы обследования больных, включающие:
- Общее клиническое и бактериологическое исследование урины, крови, влагалищных выделений, отделяемого секрета из маточной шейки и уретры и наличии в них патогенной флоры.
- Ультрасонографическое обследование мочеполовой системы.
- Обследование КУДИ методом (уродинамическое).
- Гидравлическое растяжение пузыря (уретроцитоскопия, выявляющая объем пузыря) с сопутствующим мультифокальным (линза с несколькими оптическими зонами) забором биоптата.
- Электронную и оптическую микроскопию биоптата со стенок пузыря.
Но самый информативный метод диагностики – цистоскопия. Одновременно выполняет функции обследования и лечения. При помощи цистоскопии обследуется состояние уретры и самого пузырного резервуара, выявляются возможные патологические процессы (новообразования, конкременты, туберкулез), дается объективная оценка объема моче пузырного органа, который у больных ИЦ значительно снижен, подтверждается наличие «Ханнеровского поражения» с явными дефектами эпителиального поражения.
В лечебных целях методика используется для гидравлического растяжения пузыря. Заполняя осторожно пузырь жидкостью до максимальных размеров, с последующей (через 3-4 минуты) постепенной ее эвакуацией, на стенках органа появляются геморрагические петехии, что является подтверждением ИЦ. После такой процедуры у пациентов отмечается значительная ремиссия.
На последнем этапе цистоскопии производится забор биоптата из эритематозных очагов, либо из боковых стенок пузыря с обязательным включением в образец мышечной оболочки (детрузора).
При обследовании биоптата могут обнаруживаться процессы разрушения эпителия, выраженное хроническое воспаление в тканях интерстиция с инфильтрацией лейкоцитов, эозинофилов и клеток, продуцирующих антитела (плазмацитов), фиброзные признаки в детрузоре. Подтверждающий фактор ИЦ – количественное увеличение тучных клеток в детрузоре и структуре подслизистого слоя.
Беря за основу то, что заболевание является воспалительной патологией неясного генезиса (причины), лечение интерстициального цистита направлено на купирование симптоматики, доставляющей пациенту страдания. Методы лечебной терапии обусловлены применением:
- внутрипузырных инстилляций лекарственных препаратов;
- растягивание пузыря гидравлическим способом с применением анестезии;
- пероральное назначение лекарственных средств;
- различных методик физиотерапевтического лечения;
- немедикаментозных и оперативных методов.
Согласно данным статистики, 90% эффективность лечения достигается при комбинированной терапии с использованием нескольких методик.
Для восстановления гликозаминогликанового покрытия стенок мочевого пузыря хороший результат показали внутрипузырные инстилляции диметилсульфоксидным раствором, коктейли из лидокаина и гидрокартизона, инстилляции сульфата хондроитина и пентосана, а так же с антибиотиками и гиалуроновой кислотой.
Для быстрого слущивания пораженного дефективного слоя уротелия и скорейшего его обновления назначаются уротелийуничтожающие прерпраты в виде диметилсульфоксида или хлорпактина.
Пероральная терапия включает:
- препараты анальгетиков типа – диклофенака, метамизола, бупренорфина и левометадона, мелоксикама или целекоксиба;
- кортикостероидные и антигистаминные средства в виде – супрастина, лоратадина, преднизолона;
- препараты, купирующие кислозависимые патологии (антагонисты) — ранитидин, циметидин или фамотидин;
- антидепрессивные средства – доксипин или амитриптилин;
- ферментный препарат для секреции оксида азота в виде L-аргинина;
- метаботропные лекарственные средства (блокаторы МР) – толтерадина и оксибутинина, обладающие выраженным положительным эффектом при лечении ИЦ и при признаках трудно сдерживаемых позывах к мочеиспусканию.
Положительные результаты отмечают при внутрипузырных инъекциях бутулинистического токсина, чего нельзя сказать про внутрипузырную БЦЖ вакцинацию. Она не доказала свою состоятельность и в настоящее время почти не применяется. Это же можно сказать и про антибиотики. Их применение оправдано только, как средство, предупреждающее развитие инфекции при манипуляциях, а не как основной терапевтический препарат.
В периоде подострого течения ИЦ позитивное действие оказывают физиотерапевтические методики в виде:
- Эндовезикального ионофореза.
- Лазерного облучения органа.
- УВЧ.
- Индуктотерапии и бальнеотерапии.
В качестве вспомогательного лечения, врач может порекомендовать индивидуальную гомеопатическую терапию, основанную на лечебных травах.
Народные средства при форме интерстициального цистита несостоятельны и применять их не рекомендуется. При неизвестном генезисе болезни они могут принести больше вреда, чем пользы.
Хотя влияние диеты на развитие ИЦ не доказано, продукты, способные раздражать структурные ткани мочевого пузыря, все же необходимо исключить из рациона. Они могут вызвать обострение заболевания. Это касается: крепкого кофе и чая, алкоголя, продуктов, обладающих мочегонным эффектом и блюд с острыми приправами.
К хирургическому вмешательству прибегают очень редко. В тех случаях, когда все предыдущие методы терапии оказываются безрезультативными, и пациенты страдают от изнуряющей дизурии и постоянного болевого синдрома. В таких случаях проводится:
- Методика сакральной электростимуляции нервов, контролирующих функции мочевого пузыря.
- Операция по замене пораженного участка мочевого резервуара сегментом, взятым из нижнего отдела тонкого кишечника.
- Искусственное создание в кишечнике резервуара для мочи – ортотопический мочевой пузырь, способный выполнять все аналогичные функции и контролировать процессы мочевыделения.
- Метод радикальной цистэктомии – полное удаление органа.
Снизить выраженность симптоматики ИЦ помогут исключения из своей жизни всех провокационных факторов – курения, алкоголя, снизить вероятность волнений и переживаний. Обрести стрессоустойчивость помогают активные занятия спортом, дыхательная гимнастика упражнения на растяжку и для расслабления мышц. Специальную индивидуальную программу для пациента может порекомендовать врач-реабилитолог.
К сожалению, на данное время нет единой систематизированной терапии интерстициального цистита. Процесс находится в стадии клинических исследований. Полностью избавиться от патологии сегодня не сможет никто, но избежать обострений и осложнений возможно, если обращение к врачу не будет запоздалым.
источник
По всем критериям, интерстициальный цистит можно отнести к полиэтиологическим заболеваниям органов урогенитального тракта. Преимущественно, патология встречается у женщин. Согласно статистике, заболеваемость у представительниц слабой половины в 10 раз выше, чем у мужчин.
Западные специалисты несколько иначе именуют данную патологию – синдром болезненного мочевого пузыря (Bladder Pain Syndrome).
Почему развивается интерстициальный цистит, до настоящего времени неизвестно. Во внимание принимается ряд факторов, таких как:
- аутоиммунные,
- неврологические,
- обменные,
- аллергические,
- инфекционные,
- травматические,
- сосудистые,
- психологические нарушения
- токсические и пр.
В настоящее время специалисты склоняются к недостатку гликозаминогликанов слизистой, как к основной возможной причине, из-за чего агрессивные субстанции мочи раздражают ткани мочевого пузыря с развитием воспалительного процесса в интерстициях.
Диагноз устанавливается через определенный промежуток времени, иногда проходит 3 – 4 года с момента первичного обращения. Пациентка, в большинстве случаев, получает лечение у гинеколога, невролога, уролога, и, к сожалению, оно дает лишь кратковременный эффект или какой-либо положительной динамики нет.
Интерстициальный цистит опасен тем, что приводит к инвалидизации. Строгих критериев постановки диагноза не существует, и российские врачи, как и западные специалисты, принимают во внимание данные цистоскопического, гистологического, уродинамического и клинического обследования.
Было бы не совсем корректно считать интерстициальный цистит заболеванием, скорее, это хронический болевой синдром.
Основные предрасполагающие факторы:
- анатомические особенности строения женской уретры способствуют тому, что женщины болеют циститом чаще, чем мужчины,
- высокая сексуальная активность,
- использование агрессивных спермицидов,
- прием гормонов, оральных контрацептивов,
- заболевания органов мочеполовой системы,
- переохлаждение,
- длительная катетеризация мочевого пузыря.
Код по МКБ – 10 N30.1 Интерстициальный цистит хронический
Спешить с диагнозом интерстициального цистита не стоит, если имеет место следующее:
в анамнезе есть эпизод подтвержденного инфекционного цистита меньше 3 месяцев назад,
Предварительный диагноз устанавливается на основании факта хронических болевых ощущений внизу живота с сопутствующими симптомами дизурических расстройств:
- рези при мочеиспускании,
- частые позывы,
- болевые ощущения после акта мочеиспускания,
- неприятные ощущения после сексуальных контактов в проекции мочевого пузыря,
- ночные позывы на мочеиспускание,
- усиление болевой симптоматики по мере наполняемости мочевого пузыря и ослабление симптомов после свершившегося мочеиспускания.
Для интерстициального цистита характерно постепенное нарастание симптоматики.
Нозологии, с которыми проводится дифференциальная диагностика, подлежат исключению.
Окончательный диагноз устанавливается на основании результатов цистоскопии и заключения гистологов, после взятия биопсии.
Цистоскопию рекомендуется проводить под общей анестезией, что позволяет максимально наполнить мочевой пузырь, это важно для объективной оценки картины.
Признаков интерстициального цистита при цистоскопическом исследовании несколько:
- уменьшение емкости мочевого пузыря,
- изменения подслизистого слоя с участками кровоизлияний,
- эрозивные дефекты слизистой красновато – оранжевого оттенка (по автору, так называемые, язвы/эрозии Ханнера). В запущенной стадии поражения носят тотальный характер.
Необходимо отметить, что уменьшение объема мочевого пузыря не считается патогомоничным признаком, но если присутствуют два других – диагноз интерстициального цистита считается подтвержденным.
Интерстициальный цистит – диагноз, который устанавливается методом исключения. Перечислим заболевания, которые следует исключить:
- воспалительные болезни мочевого пузыря, ассоциированные с бактериями (в том числе, с микобактерией туберкулеза), вирусами, малакоплакией.
- онкологические процессы,
- патологии, возникшие на фоне лучевой терапии (постлучевой цистит) и на фоне применения цитостатиков,
- герпетическая и цитомегаловирусная инфекции.
Малакоплакия – гранулематозное воспаление на стенках мочевого пузыря, жалобы аналогичны таковым при интерстициальном цистите, но наблюдается хороший эффект после лечения фторхинолоновыми антибиотиками.
Лабораторная диагностика:
общий клинический анализ мочи и крови,
Инструментальная диагностика:
- цистоскопия с возможной биопсией,
- комплексное уродинамическое исследование,
- экскреторная урография с выполнением нисходящей цистограммы.
- ультразвуковое исследование мочевого пузыря с контролем остаточной мочи.
- УЗИ органов малого таза для исключения гинекологической патологии у женщин и урологической у мужчин.
- МРТ диагностика при подозрении на злокачественные новообразования.
Есть несколько мнений специалистов: одни считают, что биопсия поможет установить правильный диагноз, другие считают, что процедура не является обязательной, и должна выполняться только при подозрении на онкологический процесс.
Выполнение биопсии, несмотря на инвазивность процедуры, может способствовать подтверждению диагноза.
Терапию при интерстициальном цистите в каждом случае индивидуальна. Начинают лечение с наименее инвазивных методов. К оперативному вмешательству переходят только после отсутствия эффекта от консервативных методов.
Сразу после подтверждения диагноза тактика ведения сводится к следующим аспектам:
- назначение лекарственных препаратов,
- диетотерапия,
- использование ненаркотических анальгетиков,
- психологическая коррекция.
Если принятые меры не принесли желаемого эффекта, то обосновано следующее:
- дальнейшее консервативное лечение,
- инстилляции мочевого пузыря,
- физиотерапевтические процедуры, направленные на расслабление тазового дна, купирование болевого синдрома,
- применение более сильных ненаркотических анальгетиков.
При безуспешности переходят к более инвазивным мероприятиям:
гидробужирование мочевого пузыря во время цистоскопии,
Средства улучшающие кровообращение: Пентоксифиллин, Пикамилон, Диосмин.
НПВС: Милоксикам, Мовалис.
М — холиноблокаторы: Дриптан, Везикар, Спазмекс, Уротол.
Глюкокортикостероиды: Преднизолон.
Антигистаминные средства: Супраститин, Лоратадин.
Препараты для улучшения тканевого обмена: Лонгидаза, Вобэнзим.
Антидепрессанты: Амизол, Амитриптилин, Амирол, Атаракс.
Для инстилляций в мочевой пузырь могут быть использованы следующие препараты:
- Гепон,
- Димексид, 2% нитрат серебра и Колларгол 2% — цитодеструктивные лекарственные средства,
- Актовегин,
- Гепарин.
По поводу использования цитодеструктивных препаратов мнения специалистов разделились: одни считают, что внутрипузырная терапия с агрессивными средствами в дальнейшем способствует восстановлению стенки мочевого пузыря и улучшению самочувствия, другие считают, что процедура вливания цитодеструктивных лекарств в мочевой пузырь сопряжена со значительными болевыми ощущениями, которые превышают ожидаемый эффект от лечения.
Если введение 30-40% раствора Димексида переносится плохо, обосновано уменьшить концентрацию или прибегнуть к менее агрессивным средствам, например, Диоксидину, Хлогексидину, Мирамистину. Длительность первого этапа внутрипузырной терапии при интерстициальном цистите — 10 дней.
На втором этапе в мочевой пузырь вливают Гепарин по 40000 ЕД и лекарственные средства, обладающие способностью регенерировать ткани: Актовегин, Гиалуроновая кислота, Гепон. Введение препаратов чередуют, длительность лечения еще 10 дней.
Гепон — препарат с иммуномодулирующим, противовирусным и противовоспалительным действием. По структуре — это синтетический пептид из 14 аминокислтных остатков.
Одно из показаний к применению — терапия незаживающих язв/эрозий. Облегчение самочувствия наступает уже после нескольких применений. Препарат может применяться в лечении лучевых поражений мочевого пузыря.
Как дополнительное звено в составе комплексной терапии используются следующие физиотерапевтические процедуры:
- фотофорез,
- магнитофорез,
- лазеротерапия,
- магнитное воздействие,
- синусоидальные модулированные токи.
Цели физиотерапевтического воздействия:
уменьшение признаков воспаления,
Согласно проводимым исследованиям по поводу лечения интерстициального цистита у женщин, улучшение состояния и самочувствия после первого этапа комплексной терапии (препараты, внутрипузырные вливания, физиотерапия) отмечалось у 89 % пациенток.
Это выражалось в уменьшении позывов на мочеиспускания, ослаблении болевого синдрома, улучшении качества жизни и увеличения повседневной активности.
После второго этапа положительная динамика зафиксирована у 95% больных.
Третий этап проводился только тем лицам, у которых через некоторое время (2 — 3 месяца) ухудшалось самочувствие. Рецидив интерстициального цистита отмечен у 27% женщин.
Схема лечения в каждом случае рассматривалась индивидуально и зависела от цистоскопичсекой картины, общего самочувствия.
Если все мероприятия были безуспешны, а осложнением развился микроцист, выполняют цистэктомию и решают вопрос с девиацией мочи.
Мишина Виктория, уролог, медицинский обозреватель
6,074 просмотров всего, 1 просмотров сегодня
источник
Интерстициальный цистит (ИЦ) имеет неинфекционную этиологию и чаще всего диагностируется у женщин старше сорокалетнего рубежа. Опасность заключается в том, что на первых этапах заболевание может протекать практически бессимптомно, а затем дать о себе знать серьезными осложнениями.
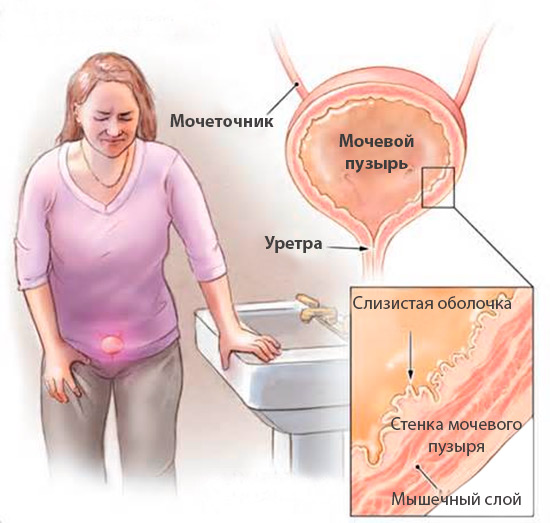
Интерстициальный цистит − синдром болезненного мочевого пузыря, на фоне которого возникает поражение тканей, расположенных под слизистой. Другое название болезни – язва Гуннера. Патология протекает в хронической форме и трудно поддается лечению. При отсутствии должной терапии процесс приводит к деформации мочевыделительного органа, который становится не способен полноценно выполнять свои жизнедеятельные функции.
Причины развития синдрома болезненного мочевого пузыря не установлены. Однако возникновению болезни могут способствовать такие провоцирующие факторы, как:
- аутоиммунная реакция;
- инфекции мочевыводящих путей;
- нарушение кровоснабжения;
- эндокринные нарушения;
- психосоматика;
- операция в области органов малого таза;
- увеличение чувствительности клеток к окислительному стрессу;
- дефицит гликозаминогликанов в эпителии слизистой оболочки.
Решающим фактором в развитии интерстициального цистита принято считать именно последний пункт. Гликозаминогликаны представляют собой полисахариды, которые являются составной частью межклеточных веществ соединительной ткани. При их недостатке слизистая органа становится более рыхлой, в результате чего моча контактирует с незащищенным слоем, вызывая его раздражение. По этой причине основная терапия направлена на устранение именного этого фактора.
Повлиять на развитие заболевания способны такие внутренние патологии, как астма, аллергия на медикаментозные препараты, ревматоидный артрит и спастический колит.
Интерстициальный цистит симптомы которого могут долго не проявляться или быть слабо выраженными, в период обострения проявляет себя следующим образом:
- болевой синдром в области малого таза;
- нарушение мочеиспускания;
- позывы в туалет более 10 раз в сутки;
- боль во время полового акта.
При хроническом болевом синдроме болезненные ощущения у женщин наблюдаются в области влагалища, которые могут отдавать в задний проход. При полном мочевом пузыре боль принимает более острую форму, которая постепенно стихает при опорожнении органа. Пациент испытывает частые позывы к микции, как в дневное, так и ночное время суток.
При половом контакте женщина испытывает дискомфортные и болевые ощущения (диспаурения).
Обострение синдрома болезненного мочевого пузыря может произойти при употреблении пищи, которое способствует раздражению стенок органа. К этой категории относятся кислые соки и фрукты (лимон), кофеиносодержащие напитки и продукты (кофе, чай, шоколад), алкоголь и т.д.
Интерстициальный цистит у женщин требует незамедлительного лечения, как только обнаружены его первые симптомы. При его отсутствии состояние грозит развитием следующих патологических процессов в мочевом пузыре:
- образование камней;
- деформация;
- атрофия;
- недержание мочи;
- кровоизлияния;
- заброс мочи в мочеточники.
Симптомы и лечение интерстициального цистита тесно взаимосвязаны. Именно исходя из симптоматики заболевания будет назначена соответствующая терапия. При постановке диагноза учитываются 3 важных критерия:
- продолжительность проявления симптомов;
- суточная частота позывов к микции;
- возраст пациента.
Следует исключить патологию, если характерные для нее симптомы беспокоят пациента менее 9 месяцев, частота позывов к мочеиспусканию меньше 10 раз в сутки, отсутствует микция в ночное время суток, возраст пациента менее 18 лет.
Диагностика хронического интерстициального цистита довольно сложная проблема. От специалиста потребуется применение клинических и вспомогательных методов исследований, а также аналитический подход к их результатам.
Диагностика интерстициального цистита требует тщательного сбора анамнеза. При этом должно быть учтены данные о состоянии половой сферы больной. С целью исключения вагинитов и уретрогименальных спаек проводится осмотр в зеркалах. Базовая диагностика также включает в себя:
- бакпосев мочи;
- анализ на чувствительность к антибиотикам;
- ультразвуковое исследование;
- забор вагинальных мазков с целью исключения ЗППП.
Обязательным этапом в диагностике заболевания является проведение цистоскопии, в ходе которой производится осмотр стенок мочевого пузыря. В 30 случаев из 100 у пациентов при интерстициальной форме наблюдается выраженное язвенное поражение органа.
После цистоскопии для исключения таких патологий, как рак или туберкулез мочевого пузыря, берется биопсия.
Интерстициальный цистит у женщин лечение которого требует в обязательном порядке комплексного подхода, включает в себя следующие терапевтически меры:
- прием медикаментов;
- проведение физиопроцедур;
- соблюдение диетотерапии;
- занятие ЛФК.
Интерстициальный цистит лечение которого должно быть в первую очередь направлено на восстановление слизистой, снятие болевого синдрома и блокирование воспалительного процесса, требует применения соответствующих препаратов.
Лечебные меры начинаются с проведения гидродистензии. Процедура заключается в ведении под давлением физиологического раствора в мочевой пузырь. После ее проведения наблюдается значительное улучшение в состоянии у большинства больных.
Следующие лечебные мероприятия связаны с введением в полость органа цитодеструктивных препаратов, к которым относятся диметилсульфоксид и нитрат серебра. Они способствуют разрушению клеток эпителиальной ткани, и стимулируют более быстрое их обновление. Дополнительно цитодеструктивные лекарственные средства обладают противовоспалительным эффектом. Курс включает в себя проведение 10 таких процедур.
Завершительным этапом выступает введение препаратов группы гликозаминоглюканов. К ним относятся Гепарин, гиалуроновая кислота, Гепон и Актовегин. Лекарственные средства этой категории оказывают иммуномодулирующий и противовоспалительный эффект. Они способствуют снятию болевых ощущений и ускоряют процесс восстановления слизистой оболочки.
Вышеперечисленные лечебные меры проводятся в условиях стационара.
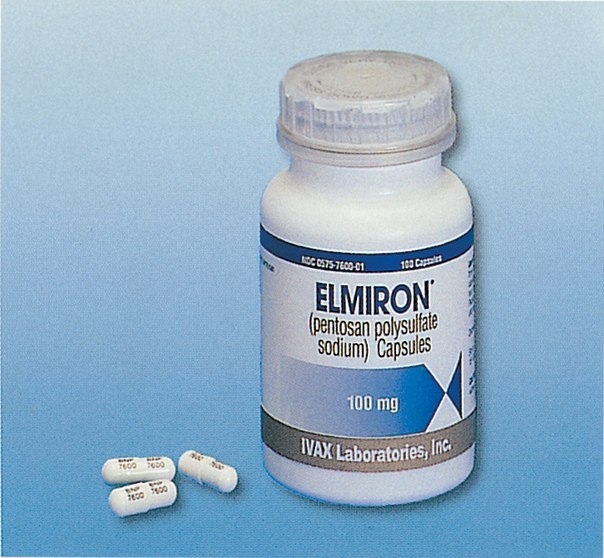
Для лечения в домашних условиях может быть назначен такой препарат, как Элмирон. Основным действующим веществом медикамента выступает пентозанполисульфат. Лекарственное средство относится к классу низкомолекулярных гепаринов. Препарат помогает ускорить регенерацию поврежденных тканей, и предотвращает дальнейшее раздражение стенок мочевого пузыря.
Дополнительно пациенту могут быть прописаны антигистаминные препараты (Гидроксизин), спазмолитики (Дриптан, Спазмекс), НВПС (Диклофенак) и антидеприссанты (Амитриптилин). Последняя группа препаратов прописывается с целью уменьшения нервозности, на фоне повышения которой может наблюдаться ухудшение состояния больного. Нормализовать работу нервной системы помогут и витамины группы В.
Для восстановления свойств соединительной ткани, пораженной в ходе патологического процесса, необходим также внутримышечное введение лонгидазы.
Хронический интерстициальный цистит в обязательном порядке лечится и с применением физиотерапии. Такой метод лечения помогает:
- снять воспаление;
- улучшить местное кровоснабжение;
- укрепить кровеносные сосуды;
- ускорить проникновение лекарств в слизистую;
- запустить процесс регенерации тканей.
В лечении интерстициального цистита важную роль занимает специальная диета. Заключается она прежде всего в полном устранении из рациона продуктов питания, которые способны раздражать слизистую мочевого пузыря. В список запрещенных продуктов и блюд включают:
При употреблении такой пищи ремиссия интерстициального цистита может мгновенно смениться периодом обострения.
Перед тем, как лечить интерстициальный цистит при помощи ЛФК, необходимо проконсультироваться со специалистом.
Наибольшую популярность среди видов лечебной физкультуры получила методика Кегеля. Комплекс упражнений был разработан американским урологом Арнольдом Кегеля с целью укрепления мышц тазового дна. Лечебная гимнастика также помогает улучшить местное кровообращение и иммунитет. Упражнения Кегеля сводятся к тренировки мышц промежности и заднего прохода путем их попеременного сжатия и расслабления.
Выполнять гимнастику рекомендовано не менее трех раз в день по 10-15 минут за один подход. Прежде чем приступить к занятию следует обратить внимание на несколько правил, включающие в себя:
- полное опорожнение мочевого пузыря;
- выполнение упражнений за час до приема пищи;
- расслабление мышц в период отдыха.
Во время гимнастики также нельзя задерживать дыхание и напрягать другие группы мышц.
В народной медицине интерстициальный цистит лечится при помощи отваров на основе толокнянки, ромашки, укропа, полевого хвоща, клюквы.
Напитки на растительной основе помогают уменьшить воспалительный процесс и способствовать более быстрой регенерации поврежденных тканей.
Операция показана пациентам при частичной и полной атрофии мочевого пузыря. Во время хирургического вмешательства проводится иссечение пораженной стенки и ее замена тканями кишечника. При полной атрофии орган удаляется целиком и замещается на новый, воссозданный при помощи собственной кишки пациента.
Так как не всегда удается выявить и устранить истинную причину развития патологии, предписанное лечение может оказываться не эффективным. Интерстициальный цистит требует от специалиста широкого кругозора, компетентности в области гинекологии, неврологии и иммунологии. При своевременно назначенной терапии и правильно проведенном лечении прогноз благоприятный. Излечить заболевание в большинстве случаев полностью не удастся, но можно снизить количество рецидивов.
источник