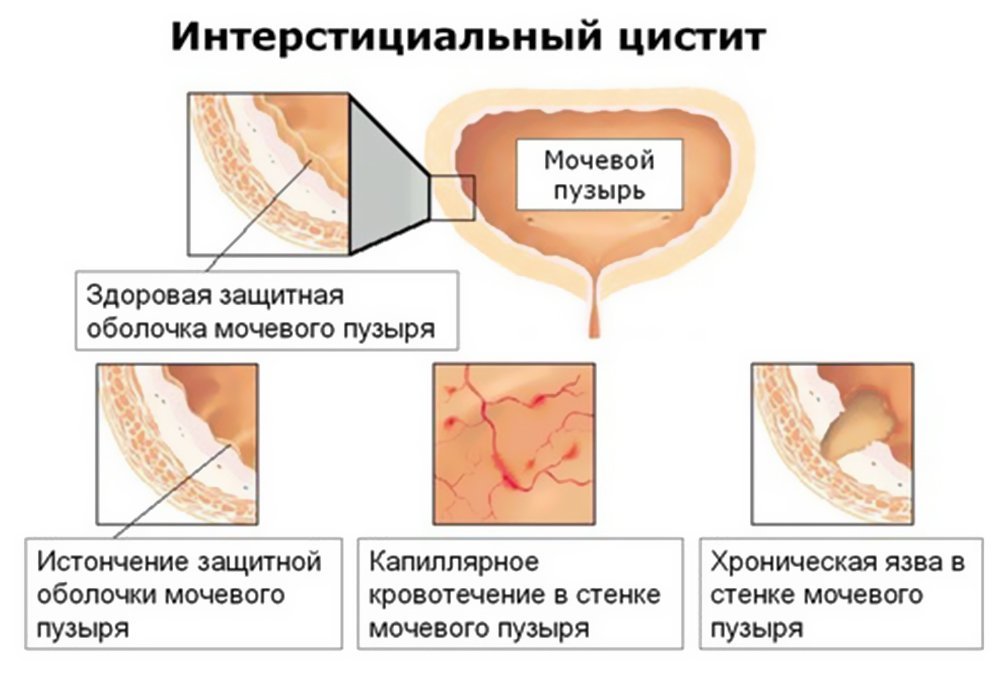
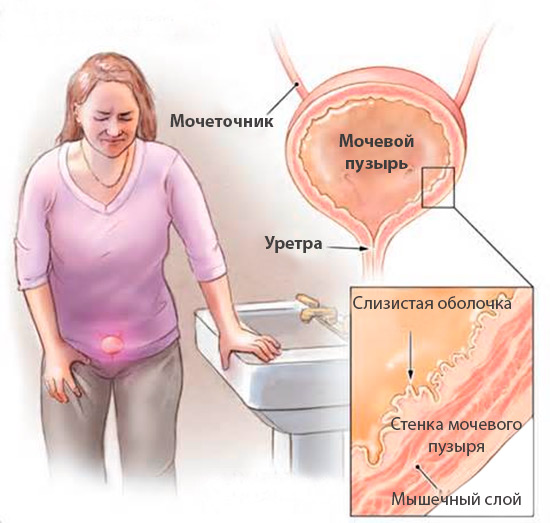
Интерстициальный цистит или синдром болезненного мочевого пузыря — это состояние повышенной чувствительности мочевого пузыря, которое сопровождается уменьшением его емкости.
Диагноз интерстициальный цистит — это диагноз исключения, то есть, он устанавливается на основании типичных симптомов и отсутствии (исключении) других серьезных заболеваний мочевого пузыря, таких как инфекция или рак. Интерстициальный цистит более характерен для женщин, однако последние данные показывают, что он распространен у мужчин гораздо больше, чем полагали раньше.
Основные симптомы интерстициального цистита включают:
- Частое мочеиспускание — мочеиспускание учащено, при этом обычно выделяется маленький объем мочи, пациенты даже встают ночью для мочеиспускания.
- Ургентность (неотложность) мочеиспускания — возникает резкий, повелительный позыв, пациенты обычно вынуждены искать туалет из-за усиливающегося чувства дискомфорта, потому что они не чувствуют, что могут потерять мочу.
- Тазовая боль или дискомфорт — часто изменяются в зависимости от наполнения и опорожнения мочевого пузыря.
Другие проблемы, часто встречающиеся у пациентов с интерстициальным циститом включают:
- Боль, связанная с половыми сношениями;
- Ухудшение симптомов при употреблении различной еды и напитков;
- Другие сопутствующие заболевания — такие, как аллергия на факторы окружающей среды, синдром раздраженной кишки, фибромиалгия, гиперчувствительность кожи и вульводиния ( влагалищная боль);
- Задержка или прерывание струи мочи;
- Запоры;
- Чувство необходимости в мочеиспускании почти сразу после предыдущего мочеиспускания;
- Изменение этих симптомов в связи менструальным циклом.
Интерстициальный цистит бывает двух видов:
- «Типичное» заболевание. Эта форма интерстициального цистита связана с видимым воспалением стенки мочевого пузыря. Поражения, называемые «Гуннеровскими язвами» или «Гуннеровскими очагами», можно увидеть во время обследования мочевого пузыря — цистоскопии. Этот тип заболевания встречается только у 5% пациентов.
- «Нетипичное» заболевание. Пациенты с этим патологическим состоянием имеют много симптомов, но при обследовании внутренней поверхности мочевого пузыря (цистоскопии) не обнаруживается явных признаков воспаления. Большинство пациентов с интерстициальным циститом имеют «нетипичный» вариант заболевания.
Что необходимо оценить для диагностики интерстициального цистита.
- Детальный анамнез и физикальное обследование. Это наиболее важная часть визита пациента, позволяющая понять, какие еще исследования могут быть необходимы, и , самое главное, какая терапия сможет помочь. Часто пациенты в прошлом обследовались у многих врачей. Записи этих данных пациент должен найти и предоставить при первом визите своему лечащему врачу. Эти записи могут содержать информацию, которая значительно облегчит диагностику интерстициального цистита. Эти записи могут включать: паспортную часть, протокол операции, гистологическое исследование, характеристику уродинамики (тест функции мочевого пузыря), последовательность анализов мочи, исследование посева мочи, анализ клеточного состава мочи, компьютерную томографию, магнитную резонансную томографию и др.
- Лабораторные анализы могут включать: анализ мочи, посев мочи, анализ крови, и, в некоторых случаях, цитологический анализ мочи (тест на наличие раковых клеток в мочевых путях).
- Другие исследования. Дальнейшее обследование зависят от информации, полученной из истории болезни пациента, физикального обследования и начальных лабораторных анализов. Другие рекомендуемые исследования могут включать:
- Исследование на инфекции, передающиеся половым путем (ИППП или ЗППП).
- Оценка опорожнения мочевого пузыря. Это обычно делается при обычном ультразвуковом исследовании мочевого пузыря в кабинете. Сначала выполняется УЗ-исследование при полном мочевом пузыре, потом измеряется количество остаточной мочи после мочеиспускания.
- Исследование уродинамики — исследование, которое определяет функцию мочевого пузыря и может также дать информацию о мышцах тазового дна.
- Цистоскопия. При этой процедуре в мочевой пузырь вводится гибкий или ригидный эндоскоп через уретру (это трубка, выводящая мочу из мочевого пузыря и через половой член). Цистоскопия может дать информацию о воспалении, рубцовых тканях, опухоли, камнях мочевого пузыря, увеличении предстательной железы. Во время цистоскопии анестезирующий раствор непосредственно вводится в мочевой пузырь. Это часто облегчает тазовую боль и может помочь определить ее источник (если боль уменьшается при введении анестетика, тогда источник боли, вероятно, мочевой пузырь).
- Ультразвуковая диагностика. Может включать ультразвуковое исследование таза, мочевого пузыря, предстательной железы и/или почек.
- Компьютерная томография или магнитно-резонансная томография брюшной полости и/или таза.
- Цистоскопия с гидродистензией.
Иногда диагноз интерстициального цистита может быть поставлен, если все симптомы и признаки этого заболевания присутствуют, а другие заболевания исключены.
источник

Именно при снижении защитных функций организма возникает данный недуг. Заболевание имеет хроническое течение и зависит от состояния слизистой оболочки. Раздражающие вещества, которые содержаться в моче, проникают через слизистую оболочку в интерстициальную ткань, где расположены нервные окончания.
В зону риска чаще попадают женщины, что значительным образом отражается на качестве жизни.
Точная причина интерстициального цистита — неизвестна. Учеными исследовано множество теорий ее возникновения:
- Внутренняя слизистая оболочка не может защитить стенки пузыря от раздражительного воздействия мочи.
- Инфекционная природа. Болезнь развивается при развитии инфекционного процесса в организме, который спровоцировали вирусы и бактерии.
- Застойные процессы лимфы.
- Нервные нарушения приводят к возникновению боли.
- Проблемы с обменными процессами нервной системы.
- Возникновение аутоиммунной реакции, при которой собственная иммунная система атакует мочевой пузырь.
- Негативное воздействие на слизистую оболочкутоксических веществ, присущих в моче.
- Наличие воспалительного процесса иных органов, который распространяется и на мочевой пузырь.
Вышеперечисленные теории, в полной мере, учеными не доказаны. Большинство медиков склоняются к тому, что слизистая оболочка утратила свои защитные свойства. При этом раздражители из мочи проникают глубоко в стенки пузыря, тем самым провоцируя воспаление.
Симптомы интерстициального цистита не имеют точной клинической картины. Они могут отличаться у разных людей, а также изменяться через определенный промежуток времени. Симптоматика угасает и возобновляется без применения лечения.
- Возрастает частота мочеиспусканий как днем, так и ночью.
- Боль и дискомфорт при наполнении пузыря.
- Жжение и рези во время мочеиспускания.
- Присутствие крови в моче.
- Болезненные ощущение во время секса и после него.
Боль возникает разной интенсивности. Интерстициальный цистит ведет к возникновению осложнений, в виде воспаления и язвы мочевого пузыря.
Ухудшиться состояние может при:
Постановку диагноза интерстициального цистита осуществляется путем исключения критерий возможных заболеваний малого таза и мочевого пузыря.

Врач также просит заполнить дневник. В течении трех дней больной должен фиксировать каждое мочеиспускание и количество выпитой воды. Также в отдельной графе указывать ощущения, которые возникли во время мочеиспускания.
Врач осматривает и анализирует область наружных гениталий. Оценивает состояние матки, прямой кишки и мочеиспускательного канала.

Анализ крови позволяет выявить воспаление, а также оценивается состояние иммунитета человека.
Посев проводится следующим образом: небольшое количество мочи помещается в питательную среду и выращивается. Это позволяет выявить присущие виды бактерий, а также проверить их чувствительность к тому или иному антибактериальному средству, чем упрощает дальнейшую лечебную терапию.
УЗИ позволяет оценить размеры почек и мочевого пузыря, наличие камней и кист, а также его объем и состояние.
Больному в вену вводят красящее вещество. Спустя определенные промежутки времени делают рентгеновские снимки на которых четко видно как распространяется красящее вещество по организму. Данный метод позволяет точно определить степень оттока мочи из почек, а также промежуток времени, через который это происходит.

Цистоскопия проводится путем введения в мочевой пузырь специального прибора. Это позволяет рассмотреть и оценить состояние слизистой оболочки. С помощью данного прибора проводят биопсию мочевого пузыря и отправку материала на дальнейшее лабораторное исследование.
Не существует точной методики одинаково подходящей для каждого пациента. Лечение интерстициального цистита должно быть комплексным. Порой требуется время для подбора максимально эффективной методики.
Лечебная терапия напрямую зависит от причины воспаления.
Если причиной цистита является спазм мышц тазового дна, для лечения применяют устройство Уростим. Тренировка мышц тазового дна проводится с помощью компьютеризированной системы. Аппарат успешно борется с различными гинекологическими и проктологическими проблемами.
Устройство применяется для стимуляции и обратной связи, что позволяет излечить цистит и также справиться с недержанием мочи.
Проведенные исследования подтвердили, что в большинстве случаев цистит начинается после приема определенных продуктов.
Список запрещенных продуктов:
Имея склонность к возникновению цистита важно вовсе исключить данный перечень из рациона или употреблять их крайне редко. Уловить связь между приемом пищи и циститом поможет специальный дневник.
Часто врачи путают цистит с воспалительным процессом бактериального характера. Назначают прием антибиотиков, которые не эффективны при лечении интерстициального цистита.
Лечебная терапия цистита состоит из приема пероральных препаратов, а именно:
- Амитриптилин. Показан для приема небольшими дозами, он помогает снять напряжение мочевого пузыря, блокируя высвобождение веществ провоцирующих боль. Антидепрессанты улучшают качество сна.
- Гидроксизин. Относится к транквилизаторам, который позволяет справиться с частыми позывами к мочеиспусканию в ночное время.
- Противоаллергические средства. Препятствуют высвобождению гистамина, тем самым уменьшает болезненные ощущения.
- Ибупрофен и парацетамол. Являются противовоспалительными препаратами. Они облегчают болезненные ощущения.
Также успешно применяются для инсталляций непосредственно в мочевой пузырь. Эффективное средство — Диметилсульфоксид, которое обладает противовоспалительным эффектом. После применения стенки мочевого пузыря расслабляются, снижается болевой синдром и уменьшается воспалительный процесс. Курс лечения 6 недель. Инсталляцию проводят один раз в неделю.

Оперативное вмешательство включает:
- Удаление язв мочевого пузыря с помощью лазера или резекции.
- Пластическая хирургия, при которой мочевой пузырь замещают тканью из прямой кишки. Или же мочевой пузырь полностью удаляют и создают новый.
При возникновении негативной симптоматики, указывающей на цистит, необходимо незамедлительно проконсультироваться с врачом. Посетить своего терапевта и рассказать жалобы. Специалистом по лечению цистита является врач-уролог.
Женщинам может понадобиться консультация гинеколога, так как причиной недуга может быть некое заболевание половых органов. Врач после проведения обследования и получения результатов анализа сможет поставить точный диагноз и назначить лечение.
Не рекомендуется заниматься самолечением, ведь это может привести к возникновению ряда осложнений: сморщиванию мочевого пузыря, возникновению кровотечения, образованию камней, почечной недостаточности.
В качестве профилактики интерстициального цистита необходимо соблюдать следующие правила:
- Своевременно лечить различные воспалительные процессы мочеполовой системы.
- Регулярно проводить гигиенические процедуры половых органов.
- Соблюдать водный баланс.
- Исключить возникновение запоров.
- Вести здоровый образ жизни и укреплять иммунитет.
источник
Интерстициальный цистит ( Синдром болезненного мочевого пузыря , Синдром чувствительного мочевого пузыря )
Интерстициальный цистит — это хроническое прогрессирующее воспаление мочевого пузыря неинфекционного происхождения. Проявляется тазовой болью, поллакиурией, никтурией, императивными позывами к мочеиспусканию, диспареунией. Диагностируется при помощи цистометрии, цистоскопии с гидробужированием, калиевого теста с учетом результатов общего анализа мочи. Для лечения используют антигистаминные средства, трициклические антидепрессанты, синтетические мукополисахариды, интравезикальные инстилляции цитопротекторов, анестетиков, кортикостероидов, инъекции ботулотоксина, цистоскопическое бужирование, реконструктивную пластику.
Термин «интерстициальный цистит» впервые был предложен американским гинекологом А. Скином в 1887 году для описания воспаления, распространяющегося за пределы эпителиального слоя. В 1915 году американский акушер-гинеколог Гай Гуннер выявил характерное язвенное поражение слизистой, впоследствии названное его именем и признанное патогномоничным симптомом заболевания.
Диагностические критерии интерстициальных форм цистита разработаны в 1988 году. В настоящее время расстройство также называют синдромом болезненного или гиперчувствительного мочевого пузыря (СБМП, СГМП). Распространенность патологии в популяции, по разным данным, составляет от 2,7 до 8%. До 90% случаев синдрома болезненного мочевого пузыря выявлено у женщин. Средний возраст заболевших составляет 45 лет. Расстройству чаще подвержены представители белой расы.
Несмотря на проведение многочисленных исследований, этиология заболевания окончательно не установлена. Специалистами в сфере современной урологии выявлен ряд факторов, повышающих риск возникновения интерстициального воспаления мочепузырной стенки, а также предложено несколько теорий его происхождения. Предположительными причинами патологии могут быть:
- Дефект гликозаминогликанового слоя. У больных с интерстициальной формой цистита зачастую выявляются нарушения структуры барьерных гликозаминогликанов, которые обеспечивают защиту уровезикальной слизистой. Нарушение целостности уротелиальной слизи сопряжено с воздействием агрессивных факторов мочи на интрамуральные нервные рецепторы. Определенную роль может играть повышенная секреция антипролиферативного фактора, вызывающего дисфункцию эпителия.
- Аутоиммунная реакция. Частая ассоциация интерстициального варианта воспаления органа с аутоиммунными заболеваниями (ревматоидным артритом, системной красной волчанкой, тиреоидитом Хашимото) стала основой для разработки соответствующей теории. Кроме того, в крови пациентов выявляются аутоантитела, роль и происхождение которых пока неясны. Косвенным подтверждением аутоиммунного генеза цистита служит увеличение количества тучных клеток в мочевом пузыре.
- Бактериальный агент. Хотя возбудитель болезни не обнаружен, нельзя исключить роль инфекционного фактора. В ходе бактериологических исследований в биоматериалах больных выявлялась условно-патогенные флора, образующая пленки на уротелии. Наиболее часто определяются коринебактерии Lipophiloflavium jikeium, которые продуцируют экзотоксины и фермент нейраминидазу, способную активно разрушать уротелиальную слизь за счет отщепления сиаловых кислот.
Среди вероятных причин цистита также называют нейропатию, лимфатический застой, нарушение обмена оксидов азота, повреждающее воздействие мочи, психологические расстройства, приводящие к снижению порога болевой чувствительности. Основными факторами риска являются акушерские и гинекологические операции, абдоминальные полостные вмешательства, наличие фибромиалгии, вульводинии, аноректальной дискинезии, спастического колита, синдрома раздраженной толстой кишки, бронхиальной астмы, лекарственной аллергии, ревматоидного артрита, синдрома Шегрена, других аутоиммунных болезней.
Ключевым звеном в развитии интерстициального цистита считается облегчение доступа калия и других активных компонентов мочи в подслизистый и мышечный слои уровезикальной стенки. При возможной дисфункции уротелия, врожденной недостаточности компонентов гликозаминогликанового барьера, его повреждении патогенными факторами микроорганизмов, токсичными веществами, аутоантителами, иммунными комплексами моча напрямую контактирует с непокрытыми интерстициальными и мышечными клетками, что приводит к их повреждению, разрушению, началу воспалительной реакции.
Дегрануляция тучных клеток и выделение гистамина вызывает гиперергический ответ с локальным отеком, нарушением микроциркуляции, ишемией мочепузырных оболочек. Одновременно медиаторы воспаления оказывают раздражающее действие на окончания чувствительных нервных волокон. Усиленная афферентация в спинной и головной мозг сопровождается возникновением боли, стимуляцией сокращения гладкомышечных волокон, учащением мочеиспускания. При значительной деструкции тканей на фоне растяжения уровезикальной стенки возможен разрыв слизистой, подслизистого слоя. Исходом воспалительной реакции в условиях недостаточного кровоснабжения становится усиление фиброгенеза и склеротические процессы.
Основным критерием систематизации клинических вариантов интерстициального цистита является анатомическая целостность слизистой оболочки. Такой подход основан на ключевом диагностическом значении видимой деструкции тканей и обеспечивает возможность выбора дифференцированной тактики ведения пациента. Современные урологи выделяют две формы заболевания:
- Интерстициальный язвенный цистит. Классический вариант воспаления, при котором в области верхушки мочевого пузыря формируется гуннеровская язва — специфическое повреждение эпителиального и подслизистого слоя в виде глубокого разрыва вследствие растяжения органа и деструкции тканей. Отличается более тяжелым течением, диагностируется у 10-20% пациентов. При наличии язвенного дефекта диагноз интерстициального мочепузырного воспаления является несомненным.
- Интерстициальный неязвенный цистит. Наиболее распространенная и трудно диагностируемая форма расстройства с менее выраженной клинической симптоматикой. Изменения слизистой минимальны, воспалительный процесс локализован преимущественно в глубоких слоях мочепузырной стенки. Диагноз неязвенного цистита обычно устанавливают методом исключения, большинство пациентов сначала длительно и безрезультатно лечатся по поводу других заболеваний.
Болезнь продолжительное время протекает бессимптомно, клиническая симптоматика нарастает постепенно по мере усугубления морфологических изменений органа. Расстройство обычно проявляется болью в надлонной области, крестце, промежности, наружном отверстии уретрального канала, влагалище. Болезненные ощущения усиливаются при наполнении мочевого пузыря, прекращаются или заметно ослабляются после мочеиспускания. Возможна иррадиация боли по внутренней поверхности бедра. До 98-99% пациентов предъявляют жалобы на частые позывы к мочеиспусканию, дизурию, преобладание ночного диуреза.
При развитии необратимых изменений в интерстициальном слое органа наблюдается учащение мочеиспускания до 50-60 и больше раз в сутки, больных беспокоят императивные позывы, появление крови в моче. Болезнь характеризуется хроническим циклически-прогрессирующим течением с периодами ремиссий и обострений. У женщин симптоматика цистита усиливается в период овуляции, перед менструацией. Ухудшение состояния может наблюдаться на фоне физических и психических стрессов, после курения, употребления алкогольных напитков, острых специй, калийсодержащих продуктов (шоколада, кофе, томатов, цитрусовых).
При длительном течении заболевания из-за замещения стенки органа рубцовой тканью формируется сморщенный мочевой пузырь. Вследствие возникшего застоя мочи при интерстициальном цистите может развиться пузырно-мочеточниковый рефлюкс, гидроуретеронефроз. Нарушение естественного мочевыделения провоцирует отложение солей, что со временем приводит к образованию конкрементов в органе.
Осложнениями цистита также являются стеноз мочеточников, хронические кровотечения, провоцирующие возникновение гипохромной анемии. При отсутствии лечения повышается риск нарушений фильтрационной способности почек, что в тяжелых случаях заканчивается хронической почечной недостаточностью. Часто наблюдаются сексуальные расстройства — снижение либидо, оргазмическая дисфункция.
Как правило, диагноз интерстициального цистита устанавливается путем исключения заболеваний со сходными клиническими проявлениями. Специалистами разработан ряд клинических и инструментальных критериев, облегчающих диагностический поиск. Вероятность диагностирования интерстициального воспаления мочепузырных оболочек повышается у пациентов старше 18 лет без другой урологической, гинекологической, андрологической патологии, предъявляющих в течение полугода или дольше жалобы на характерную тазовую боль, мочеиспускания от 5 либо более раз в течение часа, никтурию больше 2 раз за ночь.
Важным диагностическим критерием считается неэффективность ранее проводимого лечения уроантисептиками, антибиотиками, спазмолитиками, антихолинергическими препаратами. Рекомендованными методами обследования являются:
- Общий анализ мочи. Часто наблюдается эритроцитурия, возможна лейкоцитурия. Удельный вес мочи в пределах нормы, собранная порция зачастую имеет небольшой объем. Бактериальное загрязнение биологического материала обычно отсутствует, реже при бактериальном посеве мочи определяются сапрофиты.
- Цистометрия. По данным цистометрии, емкость заполненного мочевого пузыря составляет менее 350 мл. Для интерстициального варианта воспалительного процесса характерно возникновение императивных позывов к мочеиспусканию после ретроградного введения до 150 мл жидкости или до 100 мл газа. Отсутствуют непроизвольные сокращения детрузора.
- Цистоскопия с гидробужированием. При цистоскопии визуально определяются гуннеровские язвы или гломеруляция II-III степени в виде обширных слизистых геморрагий, возникших после гидравлического растяжения. У 94% пациентов гистологическое исследование биоптата выявляет дегранулированные тучные клетки, нейтрофилы, макрофаги, фиброз.
- Калиевый тест. Метод предполагает поочередное введение в полость мочевого пузыря стерильной воды и раствора хлористого калия. О возможном интерстициальном воспалении свидетельствует возникновение более интенсивных болевых ощущений при инсталляции хлорида калия. Тест применяют ограниченно из-за низкой специфичности.
Для исключения других патологических состояний со сходной клинической картиной дополнительно могут назначаться УЗИ, КТ, МРТ органов малого таза, посев на флору секрета простаты, мазка из уретры и влагалища, ПЦР-диагностика урогенитальных инфекций, обзорная и экскреторная урография, цистография, урофлоуметрия. Дифференциальная диагностика проводится с инфекционными заболеваниями мочевых путей (неспецифическими уретритами, циститами, уретеритами), воспалительными процессами в органах малого таза (кольпитом, эндоцервицитом, эндометритом, аднекситом, спаечной болезнью), дивертикулитом; у мужчин – с простатодинией, хроническим простатитом, везикулитом.
В соответствии с рекомендациями профильных международных организаций в обязательном порядке исключаются мочекаменная болезнь с наличием камней в дистальном отделе мочеточника или мочевом пузыре, активный генитальный герпес, рак мочеиспускательного канала, шейки и тела матки, дивертикулы уретры, туберкулезный, пострадиационный и химический циститы, неоплазии мочевого пузыря, скинеит, лейкоплакия, малакоплакия, гиперактивный мочевой пузырь. При наличии показаний урологом назначаются консультации гинеколога, андролога, нефролога, инфекциониста, венеролога, фтизиатра, онколога.
С учетом неясности этиопатогенеза терапия заболевания преимущественно эмпирическая. Экспертами международных урологических ассоциаций разработан трехэтапный алгоритм ведения пациентов с интерстициальным уровезикальным воспалением. Длительность каждого этапа определяется особенностями течения цистита у конкретного больного и эффективностью проводимых мероприятий.
На I этапе используют немедикаментозные методы и пероральную фармакотерапию. Пациентам с впервые диагностированным циститом интерстициального типа рекомендована коррекция диеты и образа жизни: отказ от курения, уменьшение количества потребляемых специй, соли, алкоголя, газированных напитков, кофе, увеличение суточного потребления жидкости до 1,5-2 л. Показаны тренировки мочевого пузыря, массаж, акупунктура, электростимуляция детрузора. Медикаментозная терапия включает:
- Антигистаминные препараты. Назначение медикаментов предположительно позволяет уменьшить гиперергическую воспалительную реакцию. В рандомизированных исследованиях доказан терапевтический эффект селективных блокаторов H2-гистаминорецепторов, хотя значительных морфологических изменений в тканях при их приеме обычно не наблюдается.
- Трициклические антидепрессанты. Несмотря на незначительное увеличение емкости мочевого пузыря, пациенты ощущают субъективное улучшение уже в первую неделю после начала приема препаратов. В рекомендуемой дозировке антидепрессанты оказывают выраженный анальгезирующий эффект, который сохраняется даже после их отмены.
- Синтетические мукополисахариды. Благодаря восстановлению дефектов гликозаминогликанового слоя уменьшается контакт мочи с клетками глубоких слоев мочепузырной стенки. В результате ослабляется боль, становятся более редкими мочеиспускания, снижается их императивность. Мукополисахаридные средства практически не влияют на никтурию.
На II этапе проводится недеструктивная внутрипузырная фармакотерапия. Для уровезикальной инстилляции используются цитопротекторы, восстанавливающие защитный слой гликозаминогликанов, диметилсульфоксид (в качестве монотерапии или с последующим назначением гепарина), анестетики в комбинации с глюкокортикоидами, уменьшающие воспаление и расслабляющие мышечную оболочку. Внутридетрузорное введение ботулотоксина позволяет расслабить мышечные волокна, уменьшить боль и частоту мочеиспусканий, более чем в 2 раза увеличить цистометрическую емкость мочевого пузыря. На этом этапе осуществляется эндовезикальный ионофорез лекарственных средств.
Методы III этапа рекомендованы при отсутствии эффекта от недеструктивных способов лечения. Цистоскопическое гидробужирование мочевого пузыря приводит к ишемическому некрозу интравезикальных сенсорных рецепторов и восстанавливает микроваскуляризацию органа. При выявлении гуннеровских язв дополнительно выполняется трансуретральная резекция, электрокоагуляция, лазеротерапия поврежденной слизистой. Пациентам с выраженным склерозом стенки, значительной потерей емкости органа, мучительными тазовыми болями и тяжелой дизурией рекомендованы реконструктивно-пластические вмешательства (аугментационная цистопластика, кишечная пластика мочевого пузыря).
Прогноз относительно благоприятный. В результате проведения комплексного медикаментозного и немедикаментозного (диета, физиотерапия) лечения у большинства пациентов наблюдается регресс симптоматики, но полное выздоровление наступает редко. Эффективность пероральной терапии достигает 27-30%, внутрипузырных методик — от 25 до 73%. Меры первичной профилактики интерстициального цистита не разработаны в связи с неясностью этиопатогенеза.
Для предупреждения обострений необходимо своевременно выявлять и лечить воспалительные заболевания мочеполовой системы, избегать факторов риска (эмоциональных стрессов, тяжелой физической работы, употребления продуктов, богатых калием, курения, больших доз алкоголя), контролировать сезонную аллергию.
источник
- Хроническая тазовая боль:
- постоянная, длительно существующая (более 12 месяцев);
- локализуется (располагается) в области малого таза, в области входа во влагалище, заднего прохода, внизу живота;
- усиливается при наполнении мочевого пузыря; уменьшается после опорожнения мочевого пузыря.
- Императивные позывы на мочеиспускание (человек испытывает сильнейший, « повелительный» позыв к мочеиспусканию).
- Учащенное мочеиспускание (более 5 раз в сутки).
- Частые ночные мочеиспускания (более 2 раз за ночь).
- Наличие крови в моче (особенно после длительного подавления позыва к мочеиспусканию).
Выделяют две формы интерстициального цистита:
- язвенную (на слизистой оболочке мочевого пузыря имеется Гуннеровская язва (глубокий воспаленный разрыв слизистой оболочки и подслизистого слоя мочевого пузыря));
- неязвенную (слизистая мочевого пузыря целая, без дефектов).
Причины развития интерстициального цистита неизвестны.
На сегодняшний день наиболее вероятной считается нейроэндокринная (нервно-гормональная) теория возникновения интерстициального цистита:
- нарушение гликозаминогликанов (специальных сахарных остатков, покрывающих мембрану (оболочку) клеток слизистой мочевого пузыря) – при этом моча контактирует с « непокрытыми» клетками, что ведет к их разрушению;
- изменение нервных окончаний в толще стенки мочевого пузыря при контакте их с мочой, что ведет к выбросу тучными клетками (клетками иммунной системы) гистамина (вещества, содержащегося в тучных клетках и способствующего развитию воспалительной реакции, подобной развитию аллергии).
Врач уролог поможет при лечении заболевания
- Анализ жалоб (когда (как давно) появились боли в тазовой области, учащенное мочеиспускание, сильные позывы к нему, с чем пациент связывает возникновение этих симптомов).
- Анализ анамнеза жизни (перенесенные болезни в детско-юношеском периоде, наличие аллергических реакций, хронических заболеваний мочевыделительной системы, операции на мочевом пузыре).
- Общий анализ мочи – исследование мочи на наличие эритроцитов (красных кровяных телец), лейкоцитов (белых клеток крови, клеток иммунной системы), белка, глюкозы (сахара крови), бактерий, солей и т.д. Позволяет обнаружить признаки воспалительного процесса в органах мочеполовой системы;
- Общий анализ крови: проводится подсчет эритроцитов, лейкоцитов, скорости оседания эритроцитов (СОЭ) – времени, за которое эритроциты оседают на дно пробирки. Позволяет оценить наличие воспалительного процесса и состояние иммунной системы организма.
- Посев мочи: небольшой объем мочи наносится на питательную среду и культивируется (выращивается) для выявления конкретных видов бактерий и определения их чувствительности к антибактериальным препаратом (веществам, убивающим бактерии или останавливающим их рост).
- Ультразвуковое исследование (УЗИ) почек и мочевого пузыря – оценка размеров, расположения почек, их строения, состояния чашечно-лоханочной системы (системы отведения и накопления мочи), выявление камней, кист (образований в виде пузырей, содержащих жидкость), оценка строения и состояния стенки мочевого пузыря, его объема, наличия остаточной мочи (объема мочи, остающегося в конце мочеиспускания).
- Экскреторная урография (введение контрастного вещества в вену, выполнение снимков органов мочевыделительной системы в разные моменты выделения контрастного вещества, как правило, через 7, 15 и 30 минут с момента введения препарата). Метод позволяет определить степень нарушения оттока мочи из почек и форму мочевого пузыря.
- Урофлоуметрия (регистрация скорости потока мочи при мочеиспускании). Больной мочится в унитаз, в который вмонтированы датчики, оценивающие скорость и объем мочи в единицу времени. Метод позволяет выявить степень и тип нарушения акта мочеиспускания.
- Комплексное уродинамическое исследование (КУДИ) — определение функции нижних мочевых путей. Во время исследования после введения специальных одноразовых датчиков определяется поведение мочевого пузыря во время наполнения и опорожнения.
- Ретроградная цистоуретрография. В мочевой пузырь через уретру вводится вещество, которое видно на рентгене. Метод позволяет оценить форму, размер мочевого пузыря.
- Цистоскопия (введение в мочевой пузырь через мочеиспускательный канал специального оптического прибора) — позволяет осмотреть слизистую оболочку мочевого пузыря и устья (отверстия) мочеточника в мочевом пузыре. Во время цистоскопии выполняется биопсия стенки мочевого пузыря — забор маленького кусочка ткани для изучения под микроскопом.
- Калиевый тест – в мочевой пузырь вводится 40 мл стерильной воды, больной оценивает болевые ощущения, затем вводится 40 мл 10% хлорида калия в 100 мл стерильной воды, и больной снова оценивает интенсивность боли. Если болевые ощущения усилились при введении калиевого раствора, тест считается положительным.
Эффективное лечение интерстициального цистита до сих пор не разработано.
Консервативное лечение.
- Полисахариды (препараты, защищающие клетки слизистой оболочки мочевого пузыря, восстанавливающие слой слизи).
- Глюкокортикоидные гормоны (гормоны коры надпочечников, блокирующие воспалительные процессы на нескольких уровнях).
- Гистаминоблокаторы — препараты, блокирующие действие гистамина (вещества, содержащегося в тучных клетках (клетках иммунной системы) и способствующего развитию воспалительной реакции, подобной развитию аллергии).
- Анальгетики (препараты, уменьшающие болевые ощущения).
- Антидепрессанты (препараты, борющиеся с развитием депрессии и нормализующие эмоциональный фон).
- Гидродилятация (увеличение объема мочевого пузыря путем нагнетания в него жидкости) — может постепенно увеличить объем мочевого пузыря.
- Введение в мочевой пузырь раствора нитрата серебра (также применяется в лечении интерстициального цистита).
Хирургическое лечение.
- Замещение части стенки мочевого пузыря участком кишечника (проводится для увеличения его объема).
- Удаление мочевого пузыря и создание нового из участка кишки.
- Сморщенный мочевой пузырь.
- Формирование камней в мочевом пузыре (мочекаменная болезнь).
- Кровотечение из мочевого пузыря.
- Хроническая почечная недостаточность (нарушение всех функций почек, приводящее к расстройству водного, солевого, азотистого и других видов обмена).
- Стриктура мочеточника (рубцовое сужение мочеточника).
- Пузырно-мочеточниковый рефлюкс (заброс мочи из мочевого пузыря в мочеточник).
- Гидроуретеронефроз (расширение мочеточника и выделительной системы почки из-за длительной задержки мочи).
- Своевременное лечение воспалительных заболеваний мочевого пузыря (цистита (воспаления мочевого пузыря), проявляющегося учащенным мочеиспусканием и императивными (повелительными) позывами к нему).
- Своевременное лечение и контроль аллергических реакций.
- Соблюдение диеты (уменьшение количества жирной и белковой пищи, употребление овощей, круп, фруктов, ограничение употребления соли (2-3 г в день)).
- Исключение стрессов и нервно-психических напряжений.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- « Урология: национальное руководство» под ред. Н.А. Лопаткина. – М.: « ГЭОТАР-Медиа», 2009.
- « Урология по Дональду Смиту» под ред. Э.Танаго. – М.: « Практика», 2005.
- Выбрать подходящего врача уролог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
источник
Интерстициальный цистит (ИЦ) имеет неинфекционную этиологию и чаще всего диагностируется у женщин старше сорокалетнего рубежа. Опасность заключается в том, что на первых этапах заболевание может протекать практически бессимптомно, а затем дать о себе знать серьезными осложнениями.
Интерстициальный цистит − синдром болезненного мочевого пузыря, на фоне которого возникает поражение тканей, расположенных под слизистой. Другое название болезни – язва Гуннера. Патология протекает в хронической форме и трудно поддается лечению. При отсутствии должной терапии процесс приводит к деформации мочевыделительного органа, который становится не способен полноценно выполнять свои жизнедеятельные функции.
Причины развития синдрома болезненного мочевого пузыря не установлены. Однако возникновению болезни могут способствовать такие провоцирующие факторы, как:
- аутоиммунная реакция;
- инфекции мочевыводящих путей;
- нарушение кровоснабжения;
- эндокринные нарушения;
- психосоматика;
- операция в области органов малого таза;
- увеличение чувствительности клеток к окислительному стрессу;
- дефицит гликозаминогликанов в эпителии слизистой оболочки.
Решающим фактором в развитии интерстициального цистита принято считать именно последний пункт. Гликозаминогликаны представляют собой полисахариды, которые являются составной частью межклеточных веществ соединительной ткани. При их недостатке слизистая органа становится более рыхлой, в результате чего моча контактирует с незащищенным слоем, вызывая его раздражение. По этой причине основная терапия направлена на устранение именного этого фактора.
Повлиять на развитие заболевания способны такие внутренние патологии, как астма, аллергия на медикаментозные препараты, ревматоидный артрит и спастический колит.
Интерстициальный цистит симптомы которого могут долго не проявляться или быть слабо выраженными, в период обострения проявляет себя следующим образом:
- болевой синдром в области малого таза;
- нарушение мочеиспускания;
- позывы в туалет более 10 раз в сутки;
- боль во время полового акта.
При хроническом болевом синдроме болезненные ощущения у женщин наблюдаются в области влагалища, которые могут отдавать в задний проход. При полном мочевом пузыре боль принимает более острую форму, которая постепенно стихает при опорожнении органа. Пациент испытывает частые позывы к микции, как в дневное, так и ночное время суток.
При половом контакте женщина испытывает дискомфортные и болевые ощущения (диспаурения).
Обострение синдрома болезненного мочевого пузыря может произойти при употреблении пищи, которое способствует раздражению стенок органа. К этой категории относятся кислые соки и фрукты (лимон), кофеиносодержащие напитки и продукты (кофе, чай, шоколад), алкоголь и т.д.
Интерстициальный цистит у женщин требует незамедлительного лечения, как только обнаружены его первые симптомы. При его отсутствии состояние грозит развитием следующих патологических процессов в мочевом пузыре:
- образование камней;
- деформация;
- атрофия;
- недержание мочи;
- кровоизлияния;
- заброс мочи в мочеточники.
Симптомы и лечение интерстициального цистита тесно взаимосвязаны. Именно исходя из симптоматики заболевания будет назначена соответствующая терапия. При постановке диагноза учитываются 3 важных критерия:
- продолжительность проявления симптомов;
- суточная частота позывов к микции;
- возраст пациента.
Следует исключить патологию, если характерные для нее симптомы беспокоят пациента менее 9 месяцев, частота позывов к мочеиспусканию меньше 10 раз в сутки, отсутствует микция в ночное время суток, возраст пациента менее 18 лет.
Диагностика хронического интерстициального цистита довольно сложная проблема. От специалиста потребуется применение клинических и вспомогательных методов исследований, а также аналитический подход к их результатам.
Диагностика интерстициального цистита требует тщательного сбора анамнеза. При этом должно быть учтены данные о состоянии половой сферы больной. С целью исключения вагинитов и уретрогименальных спаек проводится осмотр в зеркалах. Базовая диагностика также включает в себя:
- бакпосев мочи;
- анализ на чувствительность к антибиотикам;
- ультразвуковое исследование;
- забор вагинальных мазков с целью исключения ЗППП.
Обязательным этапом в диагностике заболевания является проведение цистоскопии, в ходе которой производится осмотр стенок мочевого пузыря. В 30 случаев из 100 у пациентов при интерстициальной форме наблюдается выраженное язвенное поражение органа.
После цистоскопии для исключения таких патологий, как рак или туберкулез мочевого пузыря, берется биопсия.
Интерстициальный цистит у женщин лечение которого требует в обязательном порядке комплексного подхода, включает в себя следующие терапевтически меры:
- прием медикаментов;
- проведение физиопроцедур;
- соблюдение диетотерапии;
- занятие ЛФК.
Интерстициальный цистит лечение которого должно быть в первую очередь направлено на восстановление слизистой, снятие болевого синдрома и блокирование воспалительного процесса, требует применения соответствующих препаратов.
Лечебные меры начинаются с проведения гидродистензии. Процедура заключается в ведении под давлением физиологического раствора в мочевой пузырь. После ее проведения наблюдается значительное улучшение в состоянии у большинства больных.
Следующие лечебные мероприятия связаны с введением в полость органа цитодеструктивных препаратов, к которым относятся диметилсульфоксид и нитрат серебра. Они способствуют разрушению клеток эпителиальной ткани, и стимулируют более быстрое их обновление. Дополнительно цитодеструктивные лекарственные средства обладают противовоспалительным эффектом. Курс включает в себя проведение 10 таких процедур.
Завершительным этапом выступает введение препаратов группы гликозаминоглюканов. К ним относятся Гепарин, гиалуроновая кислота, Гепон и Актовегин. Лекарственные средства этой категории оказывают иммуномодулирующий и противовоспалительный эффект. Они способствуют снятию болевых ощущений и ускоряют процесс восстановления слизистой оболочки.
Вышеперечисленные лечебные меры проводятся в условиях стационара.
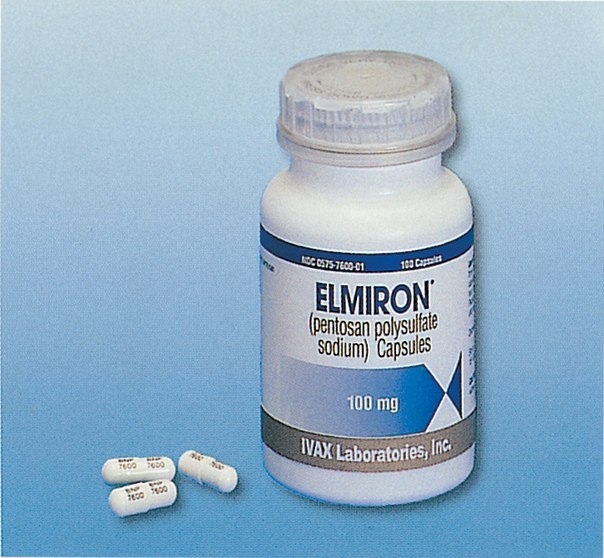
Для лечения в домашних условиях может быть назначен такой препарат, как Элмирон. Основным действующим веществом медикамента выступает пентозанполисульфат. Лекарственное средство относится к классу низкомолекулярных гепаринов. Препарат помогает ускорить регенерацию поврежденных тканей, и предотвращает дальнейшее раздражение стенок мочевого пузыря.
Дополнительно пациенту могут быть прописаны антигистаминные препараты (Гидроксизин), спазмолитики (Дриптан, Спазмекс), НВПС (Диклофенак) и антидеприссанты (Амитриптилин). Последняя группа препаратов прописывается с целью уменьшения нервозности, на фоне повышения которой может наблюдаться ухудшение состояния больного. Нормализовать работу нервной системы помогут и витамины группы В.
Для восстановления свойств соединительной ткани, пораженной в ходе патологического процесса, необходим также внутримышечное введение лонгидазы.
Хронический интерстициальный цистит в обязательном порядке лечится и с применением физиотерапии. Такой метод лечения помогает:
- снять воспаление;
- улучшить местное кровоснабжение;
- укрепить кровеносные сосуды;
- ускорить проникновение лекарств в слизистую;
- запустить процесс регенерации тканей.
В лечении интерстициального цистита важную роль занимает специальная диета. Заключается она прежде всего в полном устранении из рациона продуктов питания, которые способны раздражать слизистую мочевого пузыря. В список запрещенных продуктов и блюд включают:
При употреблении такой пищи ремиссия интерстициального цистита может мгновенно смениться периодом обострения.
Перед тем, как лечить интерстициальный цистит при помощи ЛФК, необходимо проконсультироваться со специалистом.
Наибольшую популярность среди видов лечебной физкультуры получила методика Кегеля. Комплекс упражнений был разработан американским урологом Арнольдом Кегеля с целью укрепления мышц тазового дна. Лечебная гимнастика также помогает улучшить местное кровообращение и иммунитет. Упражнения Кегеля сводятся к тренировки мышц промежности и заднего прохода путем их попеременного сжатия и расслабления.
Выполнять гимнастику рекомендовано не менее трех раз в день по 10-15 минут за один подход. Прежде чем приступить к занятию следует обратить внимание на несколько правил, включающие в себя:
- полное опорожнение мочевого пузыря;
- выполнение упражнений за час до приема пищи;
- расслабление мышц в период отдыха.
Во время гимнастики также нельзя задерживать дыхание и напрягать другие группы мышц.
В народной медицине интерстициальный цистит лечится при помощи отваров на основе толокнянки, ромашки, укропа, полевого хвоща, клюквы.
Напитки на растительной основе помогают уменьшить воспалительный процесс и способствовать более быстрой регенерации поврежденных тканей.
Операция показана пациентам при частичной и полной атрофии мочевого пузыря. Во время хирургического вмешательства проводится иссечение пораженной стенки и ее замена тканями кишечника. При полной атрофии орган удаляется целиком и замещается на новый, воссозданный при помощи собственной кишки пациента.
Так как не всегда удается выявить и устранить истинную причину развития патологии, предписанное лечение может оказываться не эффективным. Интерстициальный цистит требует от специалиста широкого кругозора, компетентности в области гинекологии, неврологии и иммунологии. При своевременно назначенной терапии и правильно проведенном лечении прогноз благоприятный. Излечить заболевание в большинстве случаев полностью не удастся, но можно снизить количество рецидивов.
источник