Лучевой цистит — воспаление мочевого пузыря, вызванное прохождением лучевой терапии. В большинстве случаев при данном заболевании возникают глубокие поражения тканей мочевого пузыря. Это осложняет лечение. В терапии лучевого цистита широко используются антибактериальные препараты, внутриполостные инстилляции, спазмолитические средства. В тяжелых случаях проводится оперативное вмешательство.
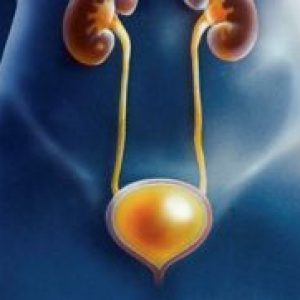
Мочевой пузырь — орган, который отвечает за функцию накопления и вывода мочи. Его вместимость в среднем составляет 250–500 мл.
Находится орган в малом тазу. Он отделен от лобкового симфиза слоем рыхлой сетчатки. Задняя стенка его у мужчин примыкает к прямому кишечнику, семенным пузырькам и ампулам семявыводящих протоков. Дно прилегает к простате. У женщин задняя стенка органа находится рядом со стенкой шейки матки. Дно соприкасается с мочеполовой диафрагмой. Боковые стенки органа у всех людей находятся на границе с мышцей, которая поднимает задний проход.
Стенки мочевого пузыря имеют слизистую оболочку, подслизистый слой, мышцы и адвентицию. Из-за особенностей строения мочевой пузырь подвержен проникновению внутрь него различных инфекций, которые могут вызывать воспаление.
Появление воспалительного процесса провоцирует не только инфекция, но и другие факторы: механические повреждения, ионизирующее облучение. Под воздействием последнего возникает лучевой цистит. Он наблюдается почти у всех пациентов, которые проходят радиационную терапию рака.
У лучевого цистита симптомы почти такие же, как и у других видов этого заболевания. Главным признаком является наличие болей. Они сопровождают каждое мочеиспускание. Больной может заметить присутствие крови в моче. Часто ощущается боль внизу живота.
Различают 5 основных видов лучевых повреждений органа. Для каждого из них характерны свои симптомы.
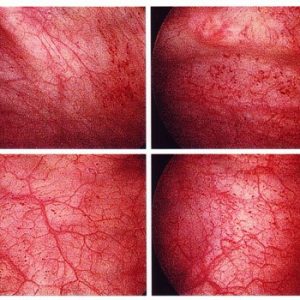
- Телеангиоэктазия мочевого пузыря. Она характеризуется частым мочеиспусканием и наличием крови в моче, как и при геморрагическом цистите. При выполнении цистоскопии видны участки кровоизлияний, расширенные и извитые сосуды.
- Катаральный цистит. Его симптомом является учащенное мочеиспускание, сопровождающееся болью. При проведении цистоскопии наблюдается уменьшение емкости мочевого пузыря до 150 мл.
- Лучевые язвы мочевого пузыря. Это состояние характеризуется учащенным мочеиспусканием с болью, наличием в моче кровяных выделений, «хлопьев», «песка». Анализы мочи могут показывать присутствие солей кальция. При проведении цистоскопии в органе наблюдаются язвы.
- Инкрустирующий цистит. Эта форма лучевого цистита имеет такие же симптомы, как и предыдущая. При этом емкость органа может быть снижена до 100 мл.
- «Псевдорак». В данном случае происходят изменения мочевого пузыря, которые напоминают рак.
Клинические проявления повреждения органа с момента окончания радиотерапии обычно наблюдаются в срок от 3 до 48 месяцев.
В большинстве случаев заболевание начинает себя проявлять в течение первого года после окончания курса радиационной терапии.
У больных с осложненными формами постлучевого цистита наблюдается глубокое и обширное поражение мочевого пузыря. Воспалительные процессы при этом протекают агрессивно.
Причиной появления заболевания является недостаточная защита здоровых тканей во время проведения радиационной терапии, неправильная техника лечения, повышенная чувствительность органов к излучению. Поэтому врачи, проводящие радиотерапию, должны знать, как предупредить появление осложнений у пациента, и использовать для этого защитные средства.
Необходимо уведомить пациента, проходящего лечение, о возможных последствиях.
Под влиянием радиации нарушаются кровоснабжение, восстановление тканей. В стенках органа появляются язвы. Радиотерапия снижает иммунитет и естественную защиту слизистой оболочки. В результате этого бактерии, грибки и вирусы легко проникают в орган и приводят к возникновению воспаления.
Существует несколько способов диагностики заболевания:
- Анализ мочи. Он показывает количество лейкоцитов.
- Анализ крови.
- Цистоскопия.
- Биопсия.
- Рентгенодиагностика.
- Урофлоуметрия.
- Посев мочи.
При постановке диагноза специалист ориентируется и на наличие характерных жалоб у пациента.
Лечение лучевого цистита осложнено тем, что патология характеризуется глубокими изменениями тканей органа. Лекарственные препараты могут не давать должного эффекта. Так что основная цель терапии сводится к укреплению иммунитета. Как лечить заболевание, должен решать только врач.
Можно лечиться дома, но под контролем врача. Если у вас развился цистит после лучевой терапии, лечить его самостоятельно не рекомендуется. Это может привести к опасным осложнениям.
В лечении данного заболевания широко применяются противомикробные лекарства. Дозу для каждого пациента определяет врач.
Лечение заболевания у девушек и женщин имеет некоторые особенности. Они связаны с анатомическим строением женского организма. Лучевой цистит лечится у женщин с помощью таких препаратов, как вагинальные свечи, например Метилурацил. Представители сильного пола меньше подвержены лучевому циститу, лечение его у мужчин проводится преимущественно антибиотиками.
Для устранения неприятных симптомов применяют спазмолитики. В комплексном лечении могут быть использованы и народные средства, например настои лекарственных трав, пшена. Они способствуют более быстрому выведению инфекции. Допускается применение и растительных препаратов, которые оказывают противовоспалительное действие. Хорошо помогают таблетки Уролесан, Цистон. Они дают быстрое облегчение.
При лечении в домашних условиях следует периодически делать контрольные обследования.
Помимо приема лекарств лечебные мероприятия могут включать внутриполостные инстилляции. Внутрь мочевого пузыря вводятся препараты серебра, они прижигают ранки и стимулируют регенерацию пораженных тканей.
Если консервативным способом вылечить заболевание не удалось, используется хирургическое вмешательство. Оно может быть выполнено 2 способами:
- Диатермокоагуляция — прижигание язв.
- Удаление мочевого пузыря.
Хирургическое лечение мочевого пузыря, по данным научных исследований, обычно сопровождается осложнениями. Поэтому оно используется только в крайних случаях на поздних стадиях заболевания. Резекция мочевого пузыря приводит к инвалидности.
При постлучевом цистите лечение проводится с помощью следующих методов:
- Лекарственных препаратов.
- Внутриполостных инстилляций.
- Симптоматической терапии.
- Фитотерапии.
- Хирургических вмешательств.
Какие лекарства для лечения использовать, сколько должно продолжаться лечение — может решать только врач.
К осложнениям заболевания относят обильные кровотечения, задержку мочи, перфорацию стенок мочевого пузыря, влагалищные свищи, рубцовые поражения тканей органа и изменение его эластичности.
Заболевание чаще всего имеет хроническую форму. Ведь сеансы радиационной терапии проводятся часто, а ткани органа не успевают быстро восстанавливаться. Хроническое воспаление характеризуется чередованием периодов обострения и ремиссий.
Поскольку воспаление мочевого пузыря вызывает радиационная терапия, то главным методом профилактики является предупреждение развития рака. Каждому человеку необходимо периодически проходить диагностику для выявления злокачественных патологий.
Для профилактики рака рекомендуется отказаться от алкоголя и курения, нормализовать питание. Большое значение имеет соблюдение режима дня.
Для того чтобы предотвратить воспаление мочевого пузыря во время проведения радиотерапии, орган защищают специальной ширмой. Пациентам, которые получают радиационное лечение, выполняют периодические эндоскопические исследования мочевого пузыря.
Всегда проще предупредить появление патологии при проведении радиотерапии, чем потом лечить воспаление.
Согласно статистическим данным, лучевой цистит возникает в 18% случаев после проведений радиотерапии.
источник
Лучевая терапия – это лечение новообразований при помощи ионизирующего излучения, которое разрушительно воздействует на опухолевые клетки. При такой процедуре радиационное облучение может затрагивать мочевой пузырь. Цистит часто становится последствием лучевой терапии и в данной статье мы решим эту проблему и найдем лечение для каждого.
Лучевое лечение раковых клеток используется в медицине достаточно давно. Суть метода состоит в воздействии определенного вида энергии на злокачественные клетки, с дальнейшим их разрушением и уничтожением. Но помимо опухолевых новообразований, облучение может затрагивать и здоровые клетки.
Причины возникновения лучевого цистита:
Врач-уролог о цистите: Не покупайте дорогих препаратов, не все они лечат цистит, я провел исследования и нашел наиболее эффективное и дешевое средство!
- высокая доза облучения;
- короткие перерывы между процедурами;
- нарушение техники проведения терапии;
- слизистая мочевого пузыря очень чувствительна к ионизирующему излучению;
- радиационное облучение приводит к снижению защитных функций организма, что может спровоцировать рост и развитие болезнетворных микроорганизмов.
Патологические изменения в стенках мочевого пузыря чаще всего происходят после лучевой терапии органов малого таза.
Изменения в мочевом пузыре после такой терапии могут быть как незначительные, так и обширные.
Лучевые повреждения мочевого пузыря:
- учащенное болезненное мочеиспускание (в тяжелых случаях до 40 раз в день);
- присутствие крови в моче (микрогематурия);
- сосудистые изменения мочевого пузыря (телеангиэктазия);
- сокращение емкости мочевого пузыря;
- язвенно-некротические изменения.
Лучевые повреждения разделяются на следующие виды:
Ирина, 30 лет: «Только это средство помогло мне при лечении цистита:
- ранние (могут возникать в процессе лучевой терапии и на протяжении 3 месяцев после завершения);
- поздние (возникают по истечении 3 месяцев, чаще всего через многие годы).
Лечение цистита после лучевой терапии зависит от степени тяжести заболевания и является длительным процессом.
Перед назначением лечения лучевого цистита необходимо пройти тщательную диагностику. Обычно основой лечения является противовоспалительная терапия, стимуляция восстанавливающих процессов, препараты для поднятия общего иммунитета.
Ввиду сложности заболевания и серьезных патологических изменений в мочевом пузыре консервативные способы лечения лучевого цистита не всегда приносят нужного эффекта.
При воспалительных процессах в мочевом пузыре, вызванных активностью бактерий и присоединенной инфекцией назначаются противовоспалительные и антибактериальныесредства, например «Амоксиклав» (амоксициллин+клавулановая кислота), «Метронидазол».
На начальном этапе лечения чаще всего назначают уколы. После курса инъекций может понадобиться дополнительный прием медикаментов в виде таблеток.
Для более эффективного и быстрого подавления патогенных микроорганизмов проводят инстилляции мочевого пузыря. Под инстилляцией подразумевается капельное введение медикаментозных препаратов через мочеиспускательный канал. Лекарственные средства врачподбирает индивидуально.
Помимо антибактериальных препаратов могут быть назначены лекарственные средства, стимулирующие репаративные (восстанавливающие) процессы в мочевом пузыре.
При острых болях назначаются обезболивающие («Кеторол», «Баралгин») и спазмолитические средства («Но-шпа», «Папаверин»).
Для поднятия общего иммунитета и поддержания защитных функций организма назначается комплексное лечение, куда входят: регенерирующие средства; препараты для стимуляции кроветворной системы; лекарственные препараты, для улучшения функции печени («Эссенциале»); витаминные комплексы и при необходимости антигистаминные средства.
Для снижения гиперактивности мочевого пузыря (непроизвольное мочеиспускание) назначаются препараты, способствующие уменьшению сократительной активности органа и увеличению его функциональной емкости, например «Детрузитол», «Везикар». Лекарственные средства назначает только лечащий врач.
Также не стоит забывать о рациональном питании, исключающем продукты с раздражающим для слизистой эффектом.
В качестве дополнительного лечения возможно применение травяных сборов, оказывающих противомикробное, мочегонное и антисептическое действие. Подойдут урологические сборы, отвар из листьев толокнянки, настой на березовых почках, брусничный отвар.
Растительные препараты, такие как «Цистон», «Канефрон Н», «Уролесан» применяются в качестве дополнения к основному лечению. Они оказывают противовоспалительное и спазмолитическое действие.
Положительное влияние на микроциркуляцию мочевого пузыря оказывает лазеротерапия. Под влиянием лазерного излучения стимулируются регенераторные процессы, улучшается кровоснабжение тканей больного органа, оказывает бактериостатическое воздействие.
Обычно такая процедура не рекомендуется людям с онкологическими заболеваниями, но учитывая состояние больного, сопутствующие заболевания, врач может назначить низкоинтенсивную терапевтическую лазеротерапию.
В тяжелых случаях для лечения лучевых циститов используется гипербарическая оксигенация (ГБО). Процедура ГБО заключается во вдыхании 100% кислорода под давлением. Такой метод улучшает клеточное питание, оказывает заживляющий эффект и повышает иммунную систему организма. Процедура проводится при помощи барокамеры.
Такой способ имеет некоторые противопоказания, например клаустрофобия или эпилепсия, но в целом является эффективным и безопасным.
Консервативные способы лечения не всегда позволяют добиться положительной динамики.
Более радикальные способы лечения рекомендуется применять при возникновении следующих показаний:
- при значительном уменьшении объема мочевого пузыря;
- серьезные патологические изменения (язва, сильный отек), нарушающие функционирование органа;
- нарушение оттока мочи при наличии камней в мочевом пузыре;
- избыточное заполнение мочевого пузыря кровью из-за гематурии;
- ухудшение состояние пациента с затрудненной диагностикой.
Существуют различные способы при неэффективности консервативного метода лечения:
- диатермокоагуляция. В основном применяется при язвенных новообразованиях в стенках мочевого пузыря. Метод заключается в применении электрического тока высокой частоты, который разрушительно воздействует на патологические образования;
- нефростомия. Проводится при нарушенном оттоке мочи. Процедура заключается в наложении искусственного пути отведения мочи из почки при помощи дренажа, катетера или стента;
- хирургический метод удаления камней мочевого пузыря;
- резекция мочевого пузыря. Удаление органа проводят крайне редко в случае крайней необходимости, когда остальные способы лечения не подходят.
После любого хирургического вмешательства назначаются антибактериальные, противовоспалительные, обезболивающие средства.
Цистит после лучевой терапии может появиться через многие годы. Для профилактики патологических изменений мочевого пузыря рекомендуется эндоскопическое исследование и консультация опытного врача.
источник
Радиационный цистит — осложнение после проведения лучевой терапии опухолей малого таза, характеризующееся изменениями в стенке мочевого пузыря. Некоторые злокачественные новообразования мочевого пузыря подразумевают направленное облучение.
Проявления лучевого цистита вариативны: от незначительных периодических симптомов дизурии с безболезненной микрогематурией до тяжелых осложнений — тотальная гематурия, выраженный болевой синдром, стойкое недержание мочи, образование свищей и пр.
Органы, при облучении которых есть риск постлучевого цистита:
Лучевая терапия используется в качестве основного, вспомогательного или паллиативного лечения и часто дополняет консервативную или хирургическую терапию злокачественных новообразований.
В настоящее время появились новейшие методики облучения, которые затрагивают только опухоль, но даже при проведении таргетной терапии в процесс вовлекаются близлежащие ткани из-за близости рака к соседним органам малого таза.
Острый радиационный цистит купируется с помощью симптоматической терапии, позднее воспаление мочевого пузыря после облучения развивается через несколько месяцев и трудно поддается лечению. В позднем периоде опасность представляет присоединение гематурии, которая может привести к анемии и утяжеляет прогноз.
Облучение выполняется с помощью различных источников и может затрагивать непосредственно опухоль (брахитерапия), или лучевое воздействие осуществляется внешними лучами. Во время лечения происходит передача ионизирующего излучения к клетке опухоли и блокировка митоза, что делает невозможным деление. Радиация при взаимодействии с внутриклеточной жидкостью приводит к образованию свободных радикалов, способствующих гибели клеток.
Особенно чувствительны к радиационному повреждению атипичные клетки, но страдают и обычные. Пик чувствительности к излучению приходится на фазы M и G2 клеточного репродуктивного цикла.
Одновременное назначение химиотерапевтических препаратов увеличивает гибель атипичных клеток, при этом риск травматизации тканей мочевого пузыря увеличивается.
Изменения, которые вызывает радиация:
- субэндотелиальная пролиферация;
- отек;
- утолщение слизистой;
- сосудистые изменения с нарушением кровоснабжения;
- фиброзное замещение;
- эрозии;
- некротизация.
При этих процессах развивается ишемия слизистой оболочки и повреждение эпителия. На фоне агрессивного влияния мочи прогрессирует подслизистый фиброз, что сопровождается усилением боли.
Постлучевой цистит классифицируют по времени возникновения как ранний (до 12 месяцев) и поздний (свыше 12 месяцев).
Для первого варианта характерны:
- поверхностные эрозии;
- субмукозное воспаление и фиброз;
- эпителиальная атипия;
- нарушение иннервации.
При позднем радиационном цистите фиброзный процесс затрагивает сосуды, вызывая их окклюзию и некротизацию. Из-за массового повреждения эпителия на фоне ишемии и фиброза происходит атрофия мышц мочевого пузыря, и появляются расстройства мочеиспускания (атония или нейрогенный мочевой пузырь).
Риск присоединения осложнений зависит от 3 основных факторов:
- объем, площадь и локализация поражения;
- ежедневная доза радиации и длительность курса;
- суммарная доза облучения.
Частота развития лучевого цистита вариативна из-за трудностей в сборе данных, различий в лучевой нагрузке и используемом размере поля, а также из-за того, что различные опухоли локализуются в разных областях, что подразумевает различное количество воздействия на мочевой пузырь.
Вероятность развития радиационного цистита в зависимости от локализации опухоли:
Доказано, что интенсивно-модулированная лучевая терапия (IMRT) обеспечивает более высокие дозы в целевой области при минимизации осложнений. IMRT все больше используется для лечения рака предстательной железы.
Частота осложнений при IMRT несколько ниже, чем при 3-мерной (3D) конформной лучевой терапии.
После лечения рака предстательной железы осложнения со стороны прямой кишки проявляются значительно реже при конформной лучевой терапии, по сравнению с обычной лучевой терапией (19% против 32%); но частота негативных побочных эффектов со стороны мочевого пузыря одинакова, что связано с близостью шейки мочевого пузыря и воздействием на уретру.
IMRT продемонстрировала значительное уменьшение проктологических последствий в сравнении с конформной лучевой терапией 3D.
После лечения рака мочевого пузыря острые симптомы, которые наблюдаются во время лечения и длятся больше 12 месяцев, обычно проходят самостоятельно и регистрируются у 50-80% пациентов, независимо от типа опухоли.
- Постлучевые осложнения носят рецидивирующий характер и представлены следующим: геморрагическим циститом;
- образованием свища;
- развитием контрактуры шейки мочевого пузыря;
- формированием гнойного очага;
- уменьшением объема мочевого пузыря (микроцист);
- дисфункциональными расстройствами: недержание мочи, ургентные позывы, задержка мочеиспускания, частое мочеиспускание и пр.
Неоплазия мочевого пузыря встречается редко.
Клинические проявления аналогичны таковым при остром воспалительном процессе в мочевом пузыре и включают симптомы дизурии: рези при мочеиспускании, боли внизу живота, непреодолимые позывы, недержание мочи, появление крови в моче и пр.
При позднем радиационном цистите из-за ишемии и фиброза, клинические симптомы, помимо типичных, представлены рядом осложнений:
- боли в поясничной области (гидронефроз, пиелонефрит);
- недержание мочи;
- пневматурия (воздух в моче при пузырно-влагалищном свище);
- фекалурия (примесь кала при пузырно-кишечном свище).
Степень выраженности лучевых осложнений, связанных с мочевым пузырем, оценивают по специальной шкале (RTOG):
- 1 степень — небольшая эпителиальная атрофия, микрогематурия, незначительное расширение сосудов;
2 степень — учащенное мочеиспускание, множественные расширения сосудов, прерывистая макроскопическая гематурия, периодическое недержание мочи;
3 степень — частое мочеиспускание с ургентными позывами, видоизмененные сосуды по всей поверхности мочевого пузыря, стойкое недержание мочи, снижение емкости мочевого пузыря (
гиперемия;
Для уточнения диагноза может быть использована внутривенная пиелография, МРТ, УЗИ.
Схема терапии при лучевом цистите зависит от степени выраженности симптомов и данных урологического исследования.
Если у пациента нет жалоб, а качество жизни удовлетворительное, выбирается тактика активного наблюдения и профилактический прием фитопрепаратов и мягких уросептиков, особенно, в осеннее-весенний период.
Осложнение в виде формирования свища подразумевает хирургическое вмешательство.
Эндоскопическая склеротерапия была результативна у ограниченного числа пациентов с гематурией на фоне постлучевого цистита. Метод включает введение инъекции склерозирующего препарата в кровоточащие участки (например, 1% этоксисклерола), при условии, что консервативная терапия не способствовала исчезновению гематурии.
В последнее время для контроля над ситуацией применяют гипербарическую оксигенацию, после которой эффект от консервативного лечения выше. Кислород стимулирует ангиогенез, на фоне которого происходит нормализация состояния сосудов, уменьшение их диаметра, исчезновение отека.
Но, если фиброзные изменения и ишемия значительны, гипербарическая оксигенация при лучевом цистите предотвратит дальнейшее распространение процесса.
Проводились исследования, которые показали, что при 7-ми летнем наблюдении объективное и субъективное улучшение симптомов наблюдалось у 72-83% пациентов. Рецидивы отсутствовали у 74%, у этих пациентов доза облучения была ниже на 18%, чем у пациентов с рецидивами.
Фармакологическая терапия лучевого цистита направлена на купирование симптомов.
Ургентные позывы на мочеиспускание уменьшаются при назначении антихолинэргических препаратов. При других причинах дизурии с болью может быть использован анальгетик Феназопиридин (Уропирин).
Показания к применению: симптоматическое облегчение боли, жжения на фоне воспалительного процесса при травматизации мочевого пузыря, в том числе, после медицинских вмешательств: операций, эндоскопических процедур, длительно функционирующего катетера.
Но-шпа, Папаверин, Спазган могут облегчить симптомы дизурии.
Если боль отсутствует, но есть жалобы, характерные для гиперактивного мочевого пузыря, улучшить состояние помогут инстилляции, для этого используют:
- Облепховое масло;
- Димексид;
- Диоксидин;
- Хлоргексидин;
- Метилурацил;
- Метацин;
- Гидрокортизон.
Допускается одновременное вливание нескольких препаратов, например, 10% Синтомициновой эмульсии и 2% раствора Лидокаина или 0,5% Новокаина.
При выраженном кровотечении налаживают систему орошения, дополнительно вводят в мочевой пузырь аминокапроновую кислоту.
Водный 5% раствор Формалина используют для эндоскопической обработки кровоточащих точек, время экспозиции 15 минут.
Для инстилляций мочевого пузыря применяют 1-10% водный раствор формалина, который вводят через троакарную эпицистостому. Длительность воздействия 14 минут для 10% раствора и 23 минуты для 5 %. Манипуляция требует обезболивания.
Эффект от вливания – 52-89%, а частота рецидивов – 20-25%.
Квасцы (1%) вызывают выпадение белка в межклеточном пространстве и клеточных мембранах, за счет сужения внеклеточного матрикса и тампонады сосудов кровотечение останавливается. Капиллярный эпителий также склерозируется.
При выраженной гематурии внутривенно назначают Аминокапроновую кислоту — ингибитор фибринолиза. Дозировка: 200 мг аминокапроновой кислоты на 1000 мл изотонического раствора хлорида натрия.
Внутривенные инфузии проводят в зависимости от тяжести кровотечения и продолжают в течение 24 часов после его остановки.
У 91% пациентов, получивших лечение аминокапроновой кислотой, кровотечение на фоне лучевого цистита прекращается или значительно уменьшается.
Механизм действия эстрогенов при лучевом цистите неизвестен, но есть данные, что они уменьшают длительность кровотечения. Дозировка: 5 мг/сутки перорально в течение 4-7 дней.
Пентоксифиллин (Трентал)
Механизм действия пентоксифиллина основан на улучшении реологических свойств крови, восстановлении микроциркуляции, что разрешает ишемию.
Дозировка: 400 мг 3 раза в день, длительность 6 недель.
Пентосан полисульфат натрия защищает переходный эпителий, восстанавливает слой гликозаминогликана мочевого пузыря. Дозировка: 100 мг перорально 3 раза в день до разрешения симптомов, минимально 4 недели. Частота ответов при лучевом цистите составляет 71-100%, а частота рецидивов – 23%.
В качестве поддерживающей терапии при лучевом цистите допускается прием препаратов на растительной основе: Канефрон, Фитолизин, Монурель (БАД на основе клюквы).
Применять антибиотики при лучевом цистите, если отсутствуют воспалительные признаки в общем анализе мочи и рост патогенной микрофлоры в бакпосеве, не обосновано.
Свечи с Метилурацилом назначают 2-3 недельными курсами, при необходимости, лечение повторяют.
Витамины группы В, Р, С способствуют заживлению ран и укрепляют сосудистую стенку.
Хирургическое вмешательство используют для лечения тяжелых осложнений, которые не поддаются консервативной терапии:
- продолжающаяся макрогематурия, которая устойчива к инстилляциям или является причиной анемии;
- микроцист с симптомами недержания мочи и частым мочеиспусканием;
- специфические осложнения лучевой терапии: свищи, гидронефротическая трансформация почек, стриктуры).
Хирургические пособия для геморрагического цистита включают следующее:
- цистоскопия и фульгурация;
- чрескожной нефростомия;
- ревизия с ушиванием кровоточащих сосудов;
- эмболизация внутренних подвздошных артерий;
- цистэктомия.
Цистэктомия при геморрагическом постлучевом цистите связана с высокими показателями послеоперационных осложнений и летальности. Ее следует использовать только после безуспешной консервативной терапии.
Мишина Виктория, уролог, медицинский обозреватель
9,978 просмотров всего, 1 просмотров сегодня
источник
В своих прошлых отзывах, где я рассказывала о замечательном докторе Константине Тимофеевиче Недошкуло , который ведёт приём пациентов в городском урологическом центе города Воронежа на базе 7 поликлиники, и о том, как он проводил мне процедуру цистоскопии , я обещала также рассказать об инстилляциях мочевого пузыря.
Данная процедура назначается по результатам сделанного исследования — цистоскопии мочевого пузыря, на которой и открывается вся картина проблем, которые в дальнейшем подлежат лечению.
В моем случае был обнаружен шеечный цистит (воспаление шейки мочевого пузыря), который регулярно давал о себе знать и приносил большой дискомфорт, сильно ухудшая качество моей жизни, самочувствие при обострениях было очень плохое. Ни один из тех специалистов, к которым я обращалась до Константина Тимофеевича, этого не увидели, а моя проблема становилась всё более ощутимой.
После проведённой цистоскопии мой доктор назначил мне лечение с помощью препарата «Уро-Ваксом» (профилактика рецидивов хронической инфекции мочевого тракта) в течение трёх месяцев, проведение курса инстилляций, а также сеансы магнитотерапии с помощью аппарата «Интрамаг», о котором я расскажу в своём следующем отзыве.
Для начала надо выяснить, что же такое инстилляции мочевого пузыря.
Инстилляция — это один из видов местной терапии, при котором производится введение различных лекарственных препаратов в мочевой пузырь через уретру с помощью катетеров. Применяются инстилляции при ряде заболеваний мочевого пузыря.
Цель для проведения процедуры инстилляции при цистите одна – это восстановление поврежденной слизистой оболочки мочевого пузыря.
Теперь можно перейти непосредственно к тому, как проводится инстилляция мочевого пузыря . Для начала расскажу, что используется в процессе введения лечебного раствора в уретру. В моём конкретном случае для курса лечебных процедур (их было всего десять) я приобрела по назначению доктора:
— флакон 2% раствора серебра (Протаргол), объёмом 200 мл;
— десять шприцов, объёмом 20 мл;
— десять одноразовых женских катетеров Нелатона 14 мм.
Раствор Протаргола продаётся только в тех аптеках, которые занимаются изготовлением лекарств под заказ. Для приобретения требуется рецепт, который выписывает лечащий врач. Изготавливают такой раствор в течение одного дня.
Я, честно, говоря, была очень удивлена настолько серьёзным подходом к продаже данного раствора. Сначала пришла в аптеку с рецептом, оплатила заказ, после чего мне выдали алюминиевый жетон с номером. На следующий день я снова показала рецепт, отдала жетон и только после этого мне выдали заказанный раствор! Стоимость флакона, объёмом 200 мл, мне обошлась чуть меньше четырехсот рублей.
Стеклянная ёмкость из темного стекла с раствором была обёрнута в черный полиэтилен и плотно закрыта.
Шприцы я купила без проблем, а вот катетеры Нелатона пришлось поискать, так как они продаются далеко не в каждой аптеке. Когда я их наконец нашла, то стоимость оказалась вполне приятной — двенадцать рублей за один катетер.
Шприцы для процедур самые обычные, их стоимость была также в пределах 12 рублей за штуку.
Как и процедура цистоскопии, инстилляция тоже происходит на гинекологическом кресле. В уретру аккуратно вводится катетер и с помощью шприца с набранным раствором Протаргола вводится лекарство. Все манипуляции занимают меньше времени, чем я писала эти несколько строк.
Очень важно опорожнить мочевой пузырь до введения раствора, поскольку для получения лечебного эффекта, нахождение лекарства в мочевом пузыре не должно превышать двух-трех часов.
По ощущениям всё практически безболезненно, а лишь вначале бывает немножко неприятно, когда вводится катетер.
Мой лечащий врач всё делает очень аккуратно, и я практически не ощущаю дискомфорта от производимых им манипуляций.
По рекомендации Константина Тимофеевича я постепенно увеличивала время, которое лечебный раствор находился в мочевом пузыре. В самом начале это было всего пятнадцать минут, затем полчаса и так далее. Но максимальное время, как я писала выше, не должно превышать двух-трех часов. Это время определяет доктор.
В первый раз, после введения раствора Протаргола, при мочеиспускании почувствовала легкий дискомфорт, напоминающий слабое жжение. Далее, по мере увеличения количества сделанных процедур, эти неприятные ощущения сошли на нет. Больше никаких неприятных или болезненных ощущений не было, и все инстилляции переносились мной очень хорошо. Сам раствор имеет темно-коричневый цвет, поэтому не стоит пугаться необычного цвета мочи при мочеиспускании))
По прошествии нескольких недель после того, как Константин Тимофеевич сделал мне последнюю из десяти инстилляций, мы повторили процедуру цистоскопии, чтобы проверить, насколько улучшилась ситуация после проведённого лечения. Доктор сообщил, что теперь всё гораздо лучше, чем было в самом начале, но в дальнейшем, спустя определённое время, стоит повторить такой курс процедур.
Я и сама стала ощущать, что моё самочувствие стало гораздо лучше, пропали изредка проявляющееся небольшое жжение при мочеиспускании, неприятный запах мочи. Поэтому считаю, что данные процедуры не только полезны и весьма безопасны, но и действенны в лечении цистита. Однозначно рекомендую пройти курс инстилляций, если ваш лечащий врач считает их необходимыми в данной ситуации и решения вашей проблемы со здоровьем.
Инстилляции мочевого пузыря — это один из важных «компонентов» в лечении различных урологических проблем, которые решаются комплексом различных мер. Бояться данной процедуры не стоит, она практически безболезненная, а эффективность очень высока и это ощущается уже после нескольких проведённых сеансов.
И, конечно же, вновь хочется сказать просто огромное спасибо Константину Тимофеевичу Недошкуло за его грамотный подход к моему лечению, очень внимательное и человеческое отношение, максимально аккуратное проведение всех процедур и подробные консультации, готовность помочь! Отношение лечащего врача к пациенту — это тоже немаловажный факт, который заключается в том, насколько отношения между ними будут являться доверительными и позитивными, настраивающими пациента на выздоровление.
Желаю всем крепкого здоровья и отличного самочувствия!
источник
- КЛЮЧЕВЫЕ СЛОВА: лучевые повреждения, лучевой цистит, Димексид, УРО-ГИАЛ, Рексод, radiation injury, radiation cystitis, Dimexide, UROHYAL, Rexod
В настоящее время лучевая терапия является одним из основных методов лечения злокачественных новообразований органов малого таза. При отсутствии метастазов в регионарные лимфоузлы применение лучевой терапии позволяет добиться полной или частичной регрессии опухоли (рак тела и шейки матки, рак предстательной железы, в меньшей степени рак мочевого пузыря и прямой кишки) в среднем в 70–75% случаев. При этом продолжительность жизни после окончания курса лечебных мероприятий остается относительно высокой и составляет около четырех-пяти лет [1–3].
К сожалению, у части таких больных (10–15%) формируются лучевые повреждения органов малого таза: мочевого пузыря, прямой кишки и внутритазовой клетчатки [4, 5]. Оценивая данные литературы, можно констатировать неудовлетворительные результаты диагностики и лечения лучевых повреждений органов малого таза. Это выражается в частых рецидивах цистита с исходом в сморщивание мочевого пузыря, внутритазовом лучевом фиброзе со сдавлением интрамурального и юкставезикального отделов мочеточников и развитии хронической почечной недостаточности [7–8].
Проведение лучевой терапии может осложниться развитием радиационно-индуцированного фиброза, выраженность которого прямо пропорциональна величине суммарной поглощенной дозы, режиму фракционирования и времени после проведения лучевой терапии. Микроскопическое исследование тканей с радиационно-индуцированным фиброзом показало, что его формирование сопровождается развитием каркаса в подслизистом слое стенки мочевого пузыря, в сетях которого фиксируются стенки мелких артерий и вен. Происходит лучевое повреждение и самой сосудистой стенки, особенно ее адвентиции, что приводит к потере сосудами эластичности и появлению ломкости. Клинически это обнаруживается различной степенью гематурии, вплоть до профузного кровотечения. Развитие в последующем лучевого фиброза всей стенки мочевого пузыря значительно отягощает клинические симптомы и выраженность лучевого цистита [9–11].
В диагностике лучевых циститов важное значение имеют общеклинические, рентгенологические и инструментальные методы исследования. Ведущим методом исследования мочевого пузыря остается цистоскопия, позволяющая достоверно установить локализацию и степень выраженности лучевого повреждения, то есть выявить органические изменения слизистой оболочки, наличие камней и видимых опухолевых элементов, оценить состояние устьев мочеточников.
В настоящей работе проведено исследование эффективности новых методов местного лечения осложненных и неосложненных лучевых циститов. 139 больных были разделены на три группы. Первую группу составили 49 пациентов (17 с неосложненными циститами и 32 – с осложненными). Они получали традиционное местное лечение: Димексид, Колларгол, синтезоновая эмульсия и облепиховое масло. Во вторую группу вошли 52 больных (26 с неосложненными циститами и 26 – с осложненными), у которых для местного лечения использовался препарат УРО-ГИАЛ. В местной терапии третьей группы – 38 пациентов (13 с неосложненными циститами и 25 – с осложненными) – применялась супероксиддисмутаза (препарат Рексод). Кроме того, всем пациентам была назначена антибактериальная, антикоагулянтная, вазоактивная, симптоматическая и иммунная терапия.
Местное лечение больных первой группы начиналось с инстилляций 10%-ного Димексида в объеме 20 мл. Применение этого препарата патогенетически обосновано, поскольку он обладает выраженным противовоспалительным, противоотечным и обезболивающим эффектом. В связи с тем что Димексид является органическим растворителем и легко проникает в ткани, в раствор добавлялись антибиотики (гентамицин, амикацин), фибролизирующие (Лидаза) и противовоспалительные препараты (преднизолон). Инстилляции проводились ежедневно по 20 мл (от 10 до 15 процедур). У больных с микрогематурией или неинтенсивной примесью крови в моче для инстилляций мочевого пузыря дополнительно применялся 3%-ный Колларгол 20 мл на одно введение. При неэффективности монотерапии Колларголом для усиления гемостатического эффекта его чередовали с охлажденной аминокапроновой кислотой. После стихания воспалительных процессов внутрипузырно в подогретом виде один раз в сутки в течение 10–15 дней вводились синтезоновая эмульсия и облепиховое масло. Действие этих препаратов направлено на усиление репараторных процессов в стенке мочевого пузыря. Благодаря жировой основе они оказывают выраженное обволакивающее и обезболивающее действие.
Местное лечение больных второй группы подразумевало применение препарата на основе гиалуроновой кислоты УРО-ГИАЛ. УРО-ГИАЛ – вязкоэластичный протектор межклеточного вещества уротелия мочевого пузыря и уретры. УРО-ГИАЛ позволяет создать вязкоэластичную пленку на слизистой, тем самым защищая ее от агрессивного воздействия мочи и препятствуя адгезии микробов к поврежденной поверхности. Инстилляции УРО-ГИАЛА проводились через день в течение 12–15 дней, затем в режиме одно введение в неделю.
В третьей группе пациентам назначался препарат супероксиддисмутазы Рексод. Рексод прямо инактивирует свободные радикалы, блокирует реакцию перекисных радикалов с арахидоновой кислотой, ослабляет активное действие лейкотриена В4, ингибирует хемотаксис лейкоцитов, значительно уменьшает синтез коллагена фибробластами (способствует регрессии радиационно-индуцированного фиброза). Рексод вводился внутрь мочевого пузыря, при этом содержимое флакона растворяли непосредственно перед введением в 10 мл стерильного физиологического раствора. Инстилляции проводились один раз в сутки на протяжении 15–20 дней.
Результаты лечения больных первой группы представлены в таблице 1. Приведенные данные свидетельствуют о значительном уменьшении частоты ночного мочеиспускания и снижении бактериурии у большинства больных как с осложненными, так и с неосложненными циститами. Несмотря на по-прежнему высокий уровень лейкоцитурии, она носила менее выраженный характер. Макрогематурия после лечения не выявлялась у пациентов с неосложненными циститами, но сохранялась у 18% пациентов с осложненными циститами.
Сравнительный анализ УЗИ-признаков лучевых циститов у больных первой группы продемонстрировал, что внутрипузырное применение Димексида позволило очистить мочевой пузырь от солевой инкрустации более чем в 50% случаев. К сожалению, основные УЗИ-признаки воспаления (взвесь в просвете мочевого пузыря и утолщение его стенок) были купированы у незначительного числа пациентов.
Динамика выраженности цистоскопических признаков лучевых циститов у больных первой группы до и после лечения продемонстрирована в таблице 2. У пациентов как с неосложненными, так и осложненными циститами сохранялись воспаление (гиперемия и отек) и телеангиоэктазии. Таким образом, внутрипузырное применение Димексида было наиболее эффективным у пациентов с выраженным болевым синдромом и инкрустированной формой лучевого цистита.
Результаты лечения больных второй группы представлены в таблице 3. Следует отметить выраженное противовоспалительное действие УРО-ГИАЛА. Так, частота ночного мочеиспускания сократилась в два раза более чем у 56% пациентов с неосложненными циститами и у 59% с осложненными циститами. Лейкоцитурия уменьшилась в два раза у больных с осложненными циститами и практически не выявлялась у пациентов с неосложненными циститами (12%), а бактериурия сохранилась только у 27 и 25% больных в обеих подгруппах соответственно.
Основные УЗИ-признаки воспаления (взвесь в просвете мочевого пузыря и утолщение его стенок) исчезли у подавляющего числа больных. Однако УРО-ГИАЛ практически не оказал действия на инкрустированные циститы, особенно у больных со сниженным объемом мочевого пузыря.
Характеристика цистоскопических признаков лучевых циститов у больных второй группы до и после лечения продемонстрирована в таблице 4. Гиперемия и отек беспокоили менее чем 25% больных как с неосложненной, так и осложненной формой цистита. Частота эрозии у пациентов с неосложненными циститами уменьшилась в четыре раза. Однако более чем у 70% пациентов сохранились телеангиоэктазии. Язва мочевого пузыря у больных с осложненными циститами уменьшилась в размерах и очистилась от фибрина.
Можно сделать вывод, что применяемая схема лечения – инстилляции УРО-ГИАЛА – наиболее эффективна у пациентов с выраженным воспалительным процессом и болевым синдромом, связанным с воспалением стенок мочевого пузыря, и может применяться у больных с любой формой лучевого цистита, осложненного бактериальной инфекцией.
Результаты лечения больных третьей группы представлены в таблице 5. Почти у половины больных с неосложненными и осложненными циститами в два раза уменьшилась частота ночного мочеиспускания. У 75 и 90% пациентов соответственно сохранилась лейкоцитурия. Однако бактериурия почти у половины больных в обеих подгруппах не определялась, а макрогематурия исчезла у всех пациентов.
Сравнительная характеристика УЗИ-признаков лучевых циститов у больных третьей группы продемонстрировала достоверное увеличение объема мочевого пузыря у пациентов с микроцистисом, однако в меньшей степени Рексод оказал положительное действие на инкрустацию стенок мочевого пузыря и наличие взвеси в его просвете.
Что касается выраженности цистоскопических признаков лучевых циститов у больных третьей группы (табл. 6), то в результате лечения язва мочевого пузыря исчезла у всех больных, однако более чем у 60% пациентов с осложненными циститами сохранялись признаки воспаления (гиперемия и отек). Таким образом, Рексод можно рекомендовать больным с геморрагическим синдромом, при язвенном лучевом цистите и сниженном объеме мочевого пузыря.
Следует отметить, что используемые препараты (Димексид, УРО-ГИАЛ и Рексод) имеют разную направленность действия. В частности, при выраженном фиброзе стенки мочевого пузыря предпочтение следует отдавать применению инстилляций раствора Димексида. При выраженном воспалительном процессе, сопровождающемся поверхностным нарушением слизистой мочевого пузыря, а также атрофии слизистой наиболее эффективным оказалось применение УРО-ГИАЛА. У больных с гематурией и глубокими нарушениями целостности слизистой мочевого пузыря (язвенно-некротический цистит) наиболее высокие результаты продемонстрировало применение супероксиддисмутазы. Выбор метода лечения должен основываться на данных субъективных жалоб и объективных методов исследования.
источник