Принято считать, что цистит сопровождается болезненными ощущениями. Но на самом деле это не так. Разберемся, от чего зависит наличие боли при цистите.
Воспаление мочевого пузыря — распространенная болезнь. Чаще поражает женщин, обусловлено особенностями строения уретры, что делает простым процесс попадания бактерий из внешней среды в полость мочевого пузыря. 
Главной причиной возникновения цистита является инфицирование полости мочевого пузыря, но болезнь проявляется также после травм, оперативных вмешательств, при аутоиммунных процессах в организме, и как проявление аллергической реакции.
При мочеиспускании наблюдается жжение, что свидетельствует о поражении мочеиспускательного канала.
Выраженность болевого синдрома зависит от типа воспаления и локализации. В некоторых случаях болезнь протекает без болей.
Такой характер болезни приводит к тому, что пациенты не обращают внимания на патологию, и переходит в хроническую форму.
В развитии болевых ощущений при воспалении мочевика особое место занимают такие факторы:
- Тип воспаления. Бактериальный цистит чаще протекает без боли, а вот язвенные и эрозивные поражения мочевика приводят к тому, что боль становится интенсивной. Выделяют клинические случаи, когда для устранения применяют наркотические анальгетики.
- Локализация процесса. Распространенной локализацией воспаления мочевого пузыря является участок, который расположен возле внутреннего отверстия уретры. Это связано с тем, что бактерии после попадания в организм, закрепляются в близлежащих отделах. Так как этот участок мочевого пузыря регулярно контактирует с мочой, то боль будет интенсивной. Это связано с тем, что моча является агрессивной средой и оказывает раздражающее действие на воспаленную слизистую оболочку.
- Индивидуальный болевой порог чувствительности. Для одних незначительная болезненность не доставляет проблем. Для других – является проблемой, которая нарушает привычный ритм жизни.
Жжение наблюдается только в тех случаях, когда патология поражает нижний отдел мочевого пузыря и затрагивает уретру.
Прохождение мочи через воспаленный мочеиспускательный канал приводит к появлению чувства жжения.
Если воспалительный процесс локализуется в верхней части мочевика, то вероятнее это проявление будет отсутствовать.
Чтобы купировать болевой синдром, чаще используют ненаркотические анальгетики. Это вызвано тем, что он недостаточно выраженный, и быстро проходит при проведении этиотропного лечения.
Но при всех формах патологии применяют наркотические анальгетики. Это осуществляется в тех случаях, когда в патологический процесс вовлечены слои стенки мочевого пузыря и наблюдаются деструктивные явления.
Стоит отметить, что такие проявления болезни требуют оперативного вмешательства, так как стенка истончается и появляется риск перфорации мочевика. 
Цистит без боли является нежелательным процессом, ведь чаще протекает без лечения и хронизируется. Это чревато развитием структурных изменений в мочевом пузыре, повышают риск развития онкологических болезней.
Чтобы этого избежать, обращают внимание на цвет мочи. При смене цвета обратитесь к врачу для обследования, который поможет выявить нарушения и изменения, а также для назначения терапии.
источник
Воспаление мочевого пузыря (цистит) хорошо знакомо большинству людей. Но почти никто из них не знает, какой коварной бывает клиника заболевания и может ли быть цистит без боли при мочеиспускании. Потому как, не только те, кто близко сталкивался с данной патологией, но и те, кто знает о заболевании понаслышке уверенны, что всегда смогут распознать цистит по его признакам (характерными для цистита нарушениям в системе мочевыделения, боли, жжения, зуд и рези при акте мочеиспускания, дискомфорту и другой симптоматике) и вовремя приступить к лечению.
Воспалительные реакции в тканевой структуре резервуарной полости МП непременно отражаются на функциональных свойствах органов, расположенных в малом тазу. Дискомфорт и патологическая симптоматика с проявлением болей не вызывают сомнений в том, что идет процесс развития заболевания. Но так бывает не всегда. Клиника цистита может протекать без болезненных признаков. В практике урологов, хоть и редко, но подобная «аномалия» случается и всегда вызывает повышенный интерес к таким пациентам.
Довольно часто, отсутствие болезненной симптоматики – временное явление. Полный «букет» признаков, характерных для воспалительного процесса в мочевом пузыре, может проявиться немного позже.
Хуже то, что безболезненное развитие цистита у большинства таких пациентов вызывает сомнение в серьезности ситуации. Испытывая, лишь незначительный дискомфорт, они не считают себя больными. Естественно, цистит без боли при мочеиспускании успешно развивается, к врачу никто не обращается и болезнь прогрессирует.
В лучшем случае – цистит переходит в хроническую фазу. В худшем – становится основной причиной развития опасных осложнений.
Ситуации, при которых значительно увеличивается частота выделений урины из организма, но при этом, мочеиспускания не сопровождаются неприятной симптоматикой (боли, резь и жжение), не редкость. Генезис патологического развития может быть обусловлен влиянием внешних факторов, либо наличием скрытых внутренних патологий. Причин не так уж много, сопоставить их проявление с конкретным случаем несложно. К примеру:
Хронизация заболевания – самый распространенный генезис заболевания, когда воспалительные процессы в моче-пузырном резервуаре уже не сопровождаются сильной болезненностью, да и прочая симптоматика значительно сглажена.
Многие пациенты приходят в недоумение от такого «вердикта», так как не могут припомнить, чтобы болезнь проявлялась у них когда-либо до этого. В этом нет ничего странного. Острая форма цистита вполне могла протекать незамеченной – к примеру, на фоне болезненных признаков респираторных инфекций.
Дисфункции в работе нервной системы, приводящие к снижению болевого «порога», в результате нарушений передачи нервных импульсов к мозгу. Проявляется часто, как следствие:
- генетической предрасположенности;
- изменения гормонального фона (в пубертате, при беременности и в периоде климакса);
- эндокринных патологий;
- патологий, нарушающих мозговое кровообращение (травмы, опухоли, инсульты);
- состояний, приводящих к стрессовым ситуациям, неврозам и психоэмоциональным перенапряжениям.
Неврологические нарушения и клиника цистита без боли и жжения – нередкое явление у пациентов преклонного возраста. Они могут попросту не воспринимать боль. Это происходит из-за возрастных изменений и нарушений механизма нейротрансмиссии – МП-головной мозг (передача нервных импульсов в латеральный затылочный комплекс головного мозга, который отвечает за болевой симптом).
Влияние обезболивающих препаратов на цистит с мочеиспусканиями без боли, обусловлено активными компонентами этих лечебных средств, воздействующих на все источники синаптической передачи (импульсов). Распространяясь по организму гематогенным путем, они блокируют болевую симптоматику в различных органах.
Это означает, что в силу необходимости длительного приема препаратов, блокирующих боль притом, либо ином заболевании, блокируются и боли при развитии воспалительных реакций в моче-пузырных тканях. Поэтому острый процесс цистита может быть незамеченным и продолжать прогрессировать. Особенно, это актуально для женщин после 55 лет.
Наличие приобретенных с годами «букетов» хронических заболеваний, вынуждает женщин к ежедневному приему препаратов обезболивающего характера.
Нельзя сказать наверняка, что цистит без болей при мочеиспускании развивается в этом периоде. Дискомфорт и незначительные боли при мочеиспускании беременные женщины часто испытывают в конце беременности. Списывается неприятная симптоматика на влияние сдавливания прилегающих к матке органов, значительно подросшим плодом. Лишь, при плановом мониторинге, могут обнаружиться признаки развития в МП воспалительного процесса неинфекционного характера, вызванного физическим воздействием.
Чтобы не упустить момент начала болезни и ее хронизации, главное – вовремя ее распознать.
Боль, жжение и рези при акте мочеиспускания – один из характерных признаков развития очаговых реакций воспаления в тканях мочевого резервуара. Провоцирует воспалительный процесс активность патогенной флоры в уретральном канале.
Если этот симптом отсутствует, распознать заболевание вполне возможно по другим, сопутствующим заболеванию признакам.
Отсутствие одного из множества признаков цистита не является препятствием для диагностики. Порой достаточно присутствия парочки характерных циститу признаков. Ведь кроме болезненности с сопутствующей ей резью и жжения при мочеиспускании, воспалительные реакции в МП проходят в сопровождении:
- Частых визитов в туалет.
- Значительного сокращения выхода мочи за один акт.
- Заметного снижения напора урины при мочеиспускании.
- Изменений в структуре, цвете и запахе урины.
- Скачков температуры тела.
Но именно полиурия (частые мочеиспускания), дает предпосылки врачу заподозрить развитие воспалительного процесса в моче-пузырных тканях, назначить более глубокий диагностический поиск, опровергнуть или подтвердить диагноз, и назначить адекватную терапию.
Если воспалительный процесс в МП проходит без признаков боли, не стоит надеяться, что они не проявятся впоследствии. Довольно часто, такая форма болезни, спустя время сопровождается дискомфортом в паховой области, затрудненным мочеиспусканием, незначительной, но с каждым днем усиливающейся тянущей болью.
Лечебная тактика напрямую зависит от причины развития патологии. При выявлении сопутствующих патологий, на фоне которых развивается воспаление в тканях МП, проводится терапия, соответствующая протоколу лечения данного заболевания.
- Для купирования воспалительного процесса назначаются: препараты противовоспалительного свойства – «Фаспик», «Миг», «Нурофен», «Ибуклин» и другие, и препараты на растительной основе – «Канефрон», «Цистон», «Манурель».
- При необходимости – физиотерапевтические методики (электрофорез, лазерная терапия).
- При запущенности процесса проводится противовоспалительное лечение МП методом внутрипузырной медикаментозной инстилляции моче-пузырного резервуара.
Для устранения функциональных расстройств необходима поведенческая терапия:
- специально подобранные упражнения ЛФ, включающие – техники упражнений Арнольда Кегеля, направленные на укрепление интимных и тазовых мышц женщины, что способствуют анатомической стабилизации уретры и МП и ряд методик тренировки мочевого пузыря, направленных на увеличение промежутка между актами мочеиспусканий;
- коррекция диеты и питьевого режима для стабилизации состояния и предотвращения запоров. Потому как, растянутая кишка – это постоянный раздражитель для уретры и моче-пузырного резервуара.
Необходимо напомнить, что, занимаясь самолечением женщины теряют время и упускают возможность быстро и без осложнений справиться с болезнью.
Такая форма проявления воспалений в МП часто проходит незамеченной и принимает хроническое течение, которое способно проявляться неожиданными рецидивами. Сам воспалительный процесс, без своевременной терапии, способен вызвать опасные последствия. Самые опасные из них:
- риск образования злокачественных опухолей;
- структурные изменения в МП (цистит интерстициальной формы) – распространение воспаления на мышечные ткани пузыря, что приводит к уменьшению его резервуарного объема из-за сморщивания тканей, несостоятельности функций, необходимости искусственного резервуара или ортотопной трансплантации (пересадки).
- геморрагические процессы – при глубоком тканевом поражении повреждаются кровеносные сосуды, что вызывает обильное кровотечение с последующей гематурией и необходимости в гемотрансфузии (переливании).
Терапия воспалительных процессов в мочевом пузыре непременно должна быть доведена до конца. При таких опасных последствиях, нельзя занимать выжидательную тактику и заниматься самостоятельным лечением. Только тщательное обследование и правильная тактика лечения позволят успешно завершить лечебный процесс в самые короткие сроки, без каких-либо последствий.
источник
Цистит – заболевание мочевого пузыря, при котором на стенке органа возникает воспаление, раздражающее слизистую оболочку и приводящее к сдавливанию соседних мягких тканей и корешков нервных окончаний. При этом пациентка испытывает сильную боль при мочеиспускании, жжение в половых органах и постоянный зуд, от которого невозможно избавиться. Но случается и так, что цистит протекает без ярко выраженной симптоматической картины.
Данная форма заболевания мочевого пузыря достаточно опасна, так как женщина может и не догадываться о том, что в мочевыделительных органах возникло воспаление, способное без своевременного лечения привести к ряду тяжелых осложнений. Почему развивается цистит без боли при мочеиспускании, как выявить патологию, и каковы методы лечения заболевания.
Причины, почему заболевание не имеет болевого симптома, связаны с индивидуальными особенностями организма, видом патологической микрофлоры, спровоцировавшей воспаление на стенке мочевого пузыря, и рядом других факторов.
Даже при отсутствии боли можно определить цистит, ведь заболевание выражается рядом других признаков. Если своевременно обратить внимание на изменения в организме, патологический процесс можно вовремя вылечить и предупредить развитие тяжелых осложнений.
Цистит без боли – явление достаточно редкое. К развитию воспалительного процесса на мочевом пузыре без болезненной симптоматики приводят следующие факторы:
- хроническое течение болезни;
- патологии центральной нервной системы;
- длительный прием по медицинским показаниям препаратов с обезболивающим спектром действия;
- нередко состояние беременности.
Если острая форма болезни не была своевременно вылечена, она очень быстро переходит в хроническую стадию. В отличие от острого цистита, хроническое воспаление характеризуется отсутствием ярко выраженной симптоматической картины. Но так бывает не всегда, многое зависит от степени болевого порога человека.
Воспаление, поражающее стенки мочевого пузыря, приводит к тому, что пораженный орган увеличивается в размере, соответственно, он начинает сдавливать соседние внутренние органы, и по этой причине возникает боль. При цистите с хроническим течением боль есть, но она незначительная, часто ноющая. Если человек достаточно терпим к боли, такой симптом он может просто не почувствовать.
Отсутствие болевых ощущений при воспалении связано и с тем, что заболевание, вызванное инфекционной патогенной микрофлорой, развивается одновременно с гриппом или сильной простудой. Поэтому человек принимает признаки цистита за клинику заболевания верхних дыхательных путей.
У некоторых пациентов патология диагностируется на поздних стадиях развития, нередко с осложнениями, по той причине, что большинство симптомов, типичных для данного заболевания, отсутствуют. Почему при цистите может отсутствовать боль? У пациента наблюдается индивидуальная особенность – повреждение центральной нервной системы, из-за чего нарушается восприимчивость боли.
Дисфункция корешков нервных окончаний приводит к тому, что мозг не получает нужные импульсы. Патология без боли, связанная с повреждением нервных окончаний, встречается преимущественно у людей пожилого возраста.
Воспаление мочевого пузыря редко проходит без проявления болевого симптома. Чаще встречаются патологические состояния, при которых человек просто не чувствует боли. Нередко отсутствие таких симптоматических проявлений связано с тем, что человек длительное время принимал препараты с обезболивающим спектром действия по причине лечения других заболеваний, проявляющихся сильной болью. Под воздействием медицинских препаратов притупляется боль от цистита и других сопутствующих заболеваний.
У женщин во время беременности цистит возникает достаточно часто, причина этому – перестройка гормонального фона, угнетение иммунной системы. У беременных женщин болезнь часто возникает без проявления болевого симптома. Его отсутствие объясняется тем, что болезнь мочевого пузыря не имеет инфекционную природу.
Частое мочеиспускание, которое так пугает женщин, связано с увеличением плода в размерах и оказываемым давлением на мочевой пузырь. С одной стороны, такой процесс является абсолютно нормальным, с другой стороны не стоит относиться к этому халатно, необходимо обратиться к врачу, чтобы удостовериться в отсутствии вируса или инфекции в мочеполовых органах.
Воспаление мочевого пузыря – очень неприятное явление, которое проявляется яркими симптоматическими проявлениями, поэтому не возникает сложностей в его выявлении. Намного хуже обстоят дела, когда болезненная клиническая картина заболевания отсутствует.
Воспаление на органе развивается, повреждаются соседние, здоровые мягкие ткани и внутренние органы, лечение отсутствует, так как человек не знает, что у него цистит. Существует ряд других признаков, по которым можно определить наличие воспаления:
- позывы к мочеиспусканию более 10 раз за стуки;
- снижение объема урины, которая выделяется за день;
- ощущение, что мочевой пузырь постоянно полный;
- урина становится мутной, источает нетипичный запах;
- наличие кровяных сгустков в крови (признак тяжелого течения болезни);
- ухудшение общего состояния.
При нормальном состоянии здоровья человек ходит в туалет от 5 до 8 раз в сутки. Количество мочеиспусканий за день зависит от индивидуальных особенностей организма, рациона питания, количества выпитой жидкости, температуры окружающей среды. Если количество походов в туалет увеличивается, при этом человек не употреблял продуктов питания и жидкостей, оказывающих мочегонное воздействие, это повод насторожиться.
При цистите значительно уменьшается количество выделяемой мочи. Человек испытывает сильный позыв к мочеиспусканию, а в итоге выходит совсем немного урины. После посещения туалета остается чувство, будто мочевой пузырь полон. Это верные симптомы цистита, даже если боль и жжение отсутствует.
Чтобы окончательно убедиться в наличии воспалительного процесса, нужно обратить внимание на цвет мочи. При цистите урина становится темнее, чем обычно, в ней появляется мутный осадок, биологическая жидкость теряет свою прозрачность. У мочи появляется резкий, нетипичный для нее запах, который указывает на воспаление.
Любой воспалительный процесс в организме провоцирует ухудшение общего состояния организма. Человек испытывает слабость, вялость и апатию, возможно повышение температуры тела до 38 градусов, хотя данный признак является необязательным при цистите. При обнаружении данных признаков необходимо немедленно обратится к врачу, отсутствие боли не говорит о том, что болезнь не прогрессирует.
Когда цистит проявляется сильными болями вместе с другими симптомами, у человека не остается сомнений в том, что у него цистит. Диагностика проводится для уточнения первичного диагноза и определения патогенной микрофлоры, которая спровоцировала развитие болезни.
Если боль отсутствует, назначается ряд лабораторных анализов и инструментальных методов диагностики, чтобы поставить точный диагноз. Необходимо пройти следующие анализы:
- общеклинические анализы крови и мочи;
- бакпосев урины;
- анализ мочи по Нечипоренко;
- обследование ультразвуком мочевыделительных органов;
- цистоскопия;
- мазок из влагалища.
В общем анализе крови выявляется наличие воспалительного процесса в организме, проверяется общее состояние организма, диагностируется наличие или отсутствие сопутствующих заболеваний. Проверяется уровень СОЭ (скорость оседания эритроцитов). Если данный показатель оказывается завышенным, это является признаком воспаления.
Общий анализ мочи показывает наличие осадка в биологическом материале. Бактериологический посев мочи выявляет присутствие в урине эритроцитов и лейкоцитов, которых в урине, при нормальном состоянии, в моче быть не должно.
Посев используется для определения вида болезнетворной микрофлоры, вызвавшей развитие воспалительного процесса. Результаты анализа на бактериологический посев помогают врачу подобрать правильное, эффективное лечение.
Анализ мочи по Нечипоренко – лабораторное исследование урины, собранной утром, выявляет стадию развития патологического процесса на, наличие или отсутствие осложнений в мочеполовой системе.
Ультразвуковое исследование мочевого пузыря и органов мочеполовой системы проводится обязательно, даже если диагноз цистит уже подтвержден в ходе лабораторных анализов крови и мочи. УЗИ необходимо для определения состояния мочевого пузыря, точного месторасположения воспаления, состояния соседних внутренних органов и мягких тканей, которые могут быть повреждены воспалением.
Наиболее точный инструментальный метод диагностики, который показывает состояние органов мочевыделительной системы – цистоскопия. Суть метода – введение в уретру специального прибора – цистоскопа, оснащенного на конце оптическим прибором, который транслирует изображение на экран.
Цистоскопия – процедура болезненная, несущая в себе риски травмирования слизистых оболочек внутренних органов мочеполовой системы, потому данный метод диагностики запрещено проводить при острой форме цистита с ярко выраженной симптоматической картиной.
Для определения точной причины развития цистита у женщин берется мазок из влагалища, для проверки на наличие половых инфекций, передающихся в результате незащищенной интимной близости. Данные болезни являются частой причиной цистита, но сама женщина может не знать об их наличии, так как они длительное время могут не проявляться ярко выраженной симптоматической картиной, негативно влияя на внутренние органы.
Важно определить причину того, почему человек не испытывает боли при цистите, поэтому, помимо анализов, необходимых для получения полной картины заболевания, пациентка проходит полное медицинское обследование.
Если отсутствие боли вызвано хроническим течением заболевания, подбирается соответствующее лечение. При повреждении корешков нервных окончаний необходимо выявить причину патологии и провести необходимую терапию.
Патология без боли не говорит о легкой стадии болезни, которая может пройти самостоятельно. Терапия цистита подбирается в индивидуальном порядке, в зависимости от того, что послужило причиной развития воспаления на мочевом пузыре. Если цистит спровоцирован патогенными бактериями, назначается курс антибиотиков. Длительность терапии составляет от 5 до 7 дней, при отсутствии осложнений. Антибиотики прописываются в форме таблеток.
Когда анализ мочи показывает наличие вируса, прописываются противовирусные лекарства. Есть и третий вид патогенной микрофлоры, который нередко становится фактором, провоцирующим цистит – это грибки, которые стремительно размножаются на слизистых оболочках внутренних органов мочеполовой системы. При их обнаружении назначается соответствующая терапия.
Помимо узконаправленной терапии, важно понять, почему у человека отсутствует боль при данном заболевании. Если причиной отсутствия симптоматической картины является патология центральной нервной системы с повреждением корешков нервных окончаний, в обязательном порядке проводится дополнительная диагностика, назначается лечение.
В тех случаях, когда цистит протекает без боли из-за длительного приема препаратов обезболивающего спектра действия, проводится очищение организма, чтобы вывести остатки активных компонентов лекарственных средств и вернуть организму чувствительность.
При диагностировании хронический формы цистита, который нередко протекает без боли, назначается лекарственная терапия с приемом противовирусных препаратов или антибиотиков, проводится поддерживающая терапия для восстановления всего организма, активизации защитных функций иммунитета и в целях профилактики повторного рецидива. Всем пациенткам назначается прием витаминных комплексов.
В случае развития цистита во время беременности, когда боль отсутствует, а частое мочеиспускание вызвано давлением увеличивающегося плода на внутренние органы, без наличия инфекций и других патологий, как такового лечения не проводится. Корректируется рацион питания, добавляются витамины.
Лечебная диета назначается всем пациенткам. В меню вводятся продукты и напитки, оказывающие мочегонное действие, чтобы из мочевого пузыря с уриной вышла патогенная микрофлора.
Хорошо зарекомендовали себя в лечении воспаления мочевого пузыря различные отвары на основе лекарственных трав. Ромашка, плющ, зверобой, кора дуба, и кислые ягоды не только стимулируют мочеиспускание, но и активизируют защитные функции иммунной системы, способствуя быстрому купированию воспалительного процесса и восстановлению всего организма.
Лечение болезни, протекающей без проявления болевого симптома, имеет ряд отличий от терапии воспаления мочевого пузыря с болезненной клинической картиной. Нет необходимости госпитализировать пациентку в больничный стационар и принимать препараты обезболивающего действия, которые нередко вводятся внутривенно, если боль сильная.
Терапия воспаления без боли проходит дома, женщина принимает назначенные ей лекарственные средства, пьет отвары из лекарственных трав, полноценно отдыхает. Больничный лист при цистите без боли, как правило, не выдается, так как отсутствие болезненной симптоматики не нарушает трудоспособность женщины, как это случается в случае ярко выраженной симптоматической картины.
Терапия цистита с хроническим течением трудная и долгая. Помимо приема определенных медицинских препаратов, женщине назначается курс физиотерапевтических процедур, которые помогают быстрее справиться с воспалением. После того, как курс, длительность которого устанавливает врач, завершен, необходимо пройти повторную диагностику – сдать анализ мочи и сделать ультразвуковую диагностику, чтобы убедиться в том, что воспаление прошло и отсутствуют осложнения.
Цистит без сопровождения боли встречается достаточно редко. Отсутствие болевого симптома, резей и жжения во время мочеиспускания значительно тормозит своевременную диагностику, давая болезни развиваться. Если женщина отметила, что стала чаще бегать в туалет, появилась слабость, не стоит думать, что виной тому новая диета или усталость на работе, необходимо немедленно обратиться к врачу. Нередко цистит приводит к серьезным осложнениям.
источник
Такая патология опасна тем, что при нерациональном самостоятельном лечении она может хронизироваться, приводя к обострениям. К тому же те, кто пытается самостоятельно поставить себе диагноз, нередко ошибаются, путая цистит с другими патологическими состояниями, начинают самолечение, которое только усугубляет ситуацию.
Острое воспаление слизистой мочевого пузыря начинается с дизурических явлений.
- Возникают нестерпимые позывы к мочеиспусканию каждые 10, 20 или 30 минут, но выделяется при этом небольшое количество мочи – всего 10 – 20 мл.
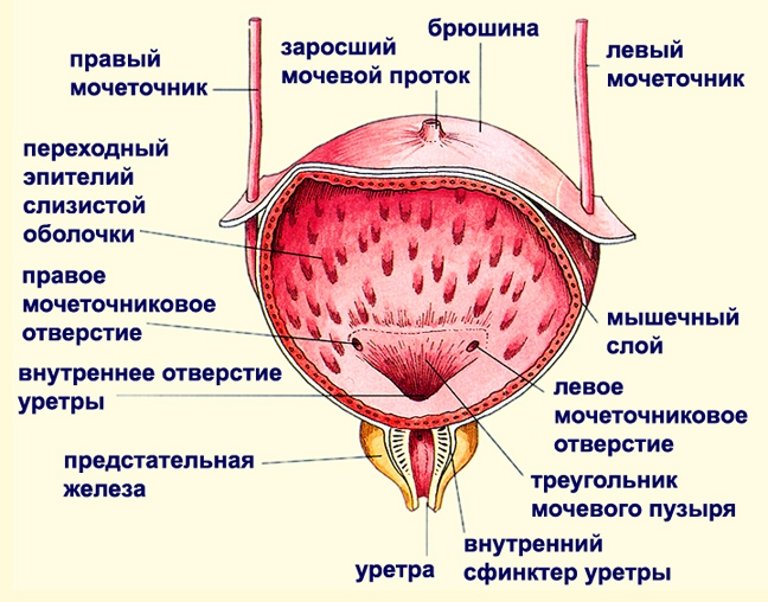
- Процесс опорожнения мочевого пузыря сопровождается режущей болью в уретре, которая усиливается в конце акта мочеиспускания. Также присутствует боль над лобком, которая может отдавать в промежность и усиливаться при легком надавливании на мочевой пузырь.
- Часто пациенты отмечают, что с последними каплями мочи выделяется несколько капель крови.
Надо сказать, что частота мочеиспусканий, а также интенсивность болей, напрямую зависят от тяжести воспалительного процесса. Хроническое воспаление мочевого пузыря характеризуется такими же симптомами, но менее выраженными.
Анализы мочи при циститах, как правило, выявляют лейкоцитурию – наличие «белых» клеток – лейкоцитов, которые мигрируют в ткани в ответ на воспаление. Также в моче обнаруживаются в разном количестве эритроциты, практически всегда высевают бактерии – возбудителей заболевания.
Такие симптомы и лабораторные показатели весьма неспецифичны, ведь частые мочеиспускания могут наблюдаться и при других заболеваниях, например, в случае уретрита или простатита у мужчин, а также при пиелонефрите. А эритроциты в моче можно обнаружить при гломерулонефрите, мочекаменной болезни или онкологических процессах. Поэтому самостоятельно поставить себе диагноз не получится, и симптомы нужно рассматривать вместе с результатами исследований.
- Иногда воспаление мочевого пузыря сопровождается рефлекторным спазмом гладких мышц сфинктера уретры и тазового дна, в таком случае имеет место задержка мочеиспускания (чаще всего такой симптом бывает у детей), одновременно появляются ноющие боли в промежности и заднем проходе. Данное состояние можно перепутать с острой почечной недостаточностью, когда почки просто перестают вырабатывать мочу, но на помощь приходит общий анализ крови. Нормальный уровень креатинина и мочевины подскажет о том, что с почками проблем нет.
- Также задержка мочи бывает характерна для крупных камней в почечной лоханке или мочеточнике, которые препятствуют оттоку мочи. Это состояние легко подтвердить или опровергнуть с помощью рентгенологического или ультразвукового исследования.
- Кроме того, задержка мочеиспускания наблюдается у мужчин при простатите или аденоме, ведь увеличенная предстательная железа сдавливает проходящую через нее уретру. Но прежде чем возникает анурия (отсутствие мочи), струя становится тонкой и прерывистой, для опорожнения требуется натужиться, но даже после этого часто остается ощущение не до конца опорожненного мочевого пузыря. Отличить рефлекторную задержку мочеиспускания при цистите от механической при увеличении простаты помогают пальпация железы через задний проход и ультразвуковое исследование.
Мало кто может подумать, но бывали случаи, когда цистит путали с аппендицитом. Иногда расположение червеобразного отростка бывает аномальным, и он уходит в сторону малого таза, где как раз и находится мочевой пузырь. Так что боль при аппендиците в таком случае будет ощущаться в надлобковой зоне, а частые позывы к мочеиспусканию возникают рефлекторно.
Однако при аппендиците и цистите различаются результаты анализов мочи. В обоих случаях имеет место лейкоцитурия, но никаких бактерий, слизи или большого количества эпителия при воспалении червеобразного отростка не обнаруживают. Аппендицит также характерен повышением температуры тела, а при воспалении мочевого пузыря лихорадки в подавляющем большинстве случае не бывает. В сомнительных случаях требуется консультация у хирурга, который пропальпирует живот и определит, в каком состоянии находится червеобразный отросток.
Боль при циститах бывает несколько похожа на ощущения при мочекаменной болезни, когда конкремент находится в мочевом пузыре. Она также носит режущий характер, иррадиирует в промежность или головку полового члена у мужчин. Однако камень нередко перекрывает вход в уретру, поэтому процесс мочеиспускания в таком случае резко прерывается, остается чувство неполного опорожнения, но если изменить положение тела, конкремент сдвинется и мочеиспускание возобновиться. При циститах симптома «закладывания» не возникает.
Иногда воспаление слизистой мочевого пузыря бывает настолько острым и глубоким, что поражаются глубжележащие сосуды, и в результате возникает кровотечение. Моча в таком случае приобретает цвет «мясных помоев», что характерно для гломерулонефрита. Но при гломерулонефрите также имеет место протеинурия, которая при циститах незначительна. Нарушение функции почек также сопровождается сильным недомоганием и повышением артериального давления.
Картины цистита и пиелонефрита на первый взгляд весьма схожи, более того, инфекция из мочевого пузыря может подниматься в лоханки почек, в таком случае разовьется настоящий пиелонефрит. Поэтому важно устранить воспаление в мочевом пузыре прежде, чем оно даст подобные осложнения.
- Как и цистит, пиелонефрит может сопровождаться часто возникающими позывами к мочеиспусканию, неприятными ощущениями в процессе и наличием лейкоцитов в моче.
- Примечательно, что протеинурия (белок в моче) тоже бывает при обоих заболеваниях (хотя при воспалении мочевого пузыря это явление редкое, но все же возможное), однако степень ее выраженности различается: в случае цистита она минимальна, а при пиелонефрите она бывает очень выраженной.
- Отличительными особенностями является то, что в случае воспаления мочевого пузыря боль локализуется в надлобковой зоне, а при воспалении чашечно-лоханочной системы почек она возникает в поясничной области.
- Как упоминалось ранее, для циститов не характерны повышение температуры тела и явления интоксикации в виде слабости, тошноты и головной боли, а вот в случае пиелонефрита эти признаки всегда присутствуют.
- Так как при пиелонефрите имеет место некоторое нарушение работы почек, может меняться картина в анализе крови, а при воспалении мочевого пузыря такого обычно не бывает.
- Воспалительный процесс в почках и в мочевом пузыре проявляется также наличием бактерий в моче, но при пиелонефрите возбудители имеют специфический вид под микроскопом, чего не бывает при цистите.
Разумеется, это далеко не все заболевания, которые можно перепутать с циститом, есть также онкологические процессы, болезни, передающиеся половым путем, гинекологические патологии, которые в некоторой степени схожи с воспалением мочевого пузыря. Поэтому поставить правильный диагноз сможет только врач, не стоит пытаться сделать это самостоятельно, даже если у вас на руках есть результаты анализов и исследований. Каждое из заболеваний предусматривает свою терапию, неправильное или неполное лечение может быть чревато появлением осложнений.
источник
Клиническая картина данной патологии выражена ясно как у женщин, так и у мужчин, хотя признаки у них могут немного отличаться. Для типичного протекания характерны: боль в надлобковой области при мочеиспускании, частые позывы в туалет. Моча выделяется малыми дозами и меняет свою окраску в помутневший бледно-розовый оттенок из-за наличия в ней крови и гноя. А в некоторых случаях свойственно повышение температуры и общее недомогание.

Существуют и другие факторы. Они не всегда являются ведущими, но в некоторых ситуациях становятся первопричиной цистита. Среди них выделяют следующие:
- Использование мочевых катетеров во время операции или лечения.
- Беременность (из-за увеличения матки сдавливаются соседние органы).
- Изменения в гормональном фоне у женщин в климактерический период,
у девочки – во время формирования защитных механизмов организма.
- Нарушение кровообращения органов мочеиспускания.
- Ушибы в области мочевого пузыря.
- Беспорядочная половая жизнь.
- Хронические инфекции близлежащих органов.
Бывает непросто выявить, чем именно вызвана аномалия, тем более – подобрать подходящую терапию.
Обычно симптомы исчезают в течение недели, если правильно лечить. Запущенное состояние появляется вследствие недолеченной острой формы. Пациент принимал медикаменты без врачебной рекомендации или же прервал курс приема лекарства, как только почувствовалось облегчение. Такие действия лишь усугубляют протекание недуга.
Чтобы терапия была эффективной, важно правильно диагностировать патологию. Нужно выяснить, что ее вызвало. Инфекционная природа болезни обязательно должна включать прием антибиотиков. Для этого проводят посев для установления чувствительности возбудителя к противомикробным препаратам.
Наиболее эффективным антибиотиком для устранения инфекции в данном случае является «Монурал», в составе которого – фосфомицин. Достаточно единократного применения, когда недуг внезапно обостряется и через 3 часа наступает облегчение.
Если инфекция мочевыводящих путей обнаруживается у ребенка с возрастом до года, наблюдаться нужно у доктора в стационарных условиях. Дети постарше болеют дома. Методика терапии у них будет, как и у взрослых, но исключение составляют препараты, которые малышам прописывают с осторожностью. При слабо выраженных симптомах вместо антибиотиков назначаются лекарства растительного происхождения, такие как «Фитолизин». Он обычно хорошо переносится, выступает в роли диуретика и спазмолитика.

Если цистит не проходит после антибиотиков, нужно выявить и устранить подлинную причину возникновения или же подобрать более эффективное средство.
Неправильная диагностика не дает ожидаемых результатов, нередко ухудшая состояние больного.
Недуг прогрессирует дальше и преобразуется в хронический. Порой пациент мучается месяцами с периодами ремиссии.
Невылеченное воспаление будет повторяться долго. Нередко бывает так, что выполняются все рекомендации врача, а цистит так и не проходит, спустя 2 месяца. Появление следующих факторов риска дает осложнения и провоцирует рецидивы:
- Резкое переохлаждение вследствие сезонных изменений.
- Сахарный диабет.
- Неправильно подобранная терапия.
- Постоянные хронические инфекции (ангина бактериальная, тонзиллит).
Ослабленный иммунитет. Вирусы атакуют организм, защитные силы не в состоянии вести борьбу.
- Чрезмерные физические нагрузки.
- Наличие камней в мочевыводящих путях препятствуют оттоку мочи.
- Наступление менопаузы (опущение мышц тазового дна).
- Врожденные нарушения процессов мочевыделения.
Даже если лечение патологии имело верное направление, нет гарантии, что рецидивов больше не будет.
Заболевание классифицируют в зависимости от таких критериев: стадии развития, причины возникновения, распространенности воспалительного процесса. Среди форм патологии существуют более устойчивые разновидности.
Интерстициальная (небактериальная) – очень болезненный и трудноизлечимый недуг. Причины его возникновения исследуются до сих пор.
Геморрагическая – получила свое название из-за гематурии. Острая форма требует незамедлительного квалифицированного подхода, так как продолжительное течение может вызвать железодефицитную анемию и другие опасные осложнения.
Лучевая – появляется вследствие облучения при онкологиях.
Шеечная – очаг воспаления локализируется у дна или шейки мочевого пузыря. Проявляется недержанием или затрудненным мочеиспусканием.
Терапия подбирается комплексно, в зависимости от этиологии установленной формы. Применение антибиотиков в данном случае неэффективно.
Если цистит не проходит после правильно подобранного лечения, то он приобретает хроническую форму и продолжает беспокоить. Тревожная симптоматика может указывать и на другие возможные патологические процессы: опухоли, камни в мочевике, туберкулез или воспаления половых органов.
Симптомы болезней могут быть схожи. Возможно, установлен неверный диагноз.
В таком случае обязательны дополнительные исследования, которые помогут специалисту поставить разграничение между хроническим циститом и другими нарушениями в организме.
Согласно результатам подбираются необходимые лекарственные средства во избежание ухудшения состояния.

Ситуация требует тщательного подхода. Наряду с назначенными препаратами подключают методы народной медицины. Если нет температуры, можно делать ванночки или спринцевания с ромашкой, шалфеем или календулой. Они смягчают симптомы и улучшают общее самочувствие больного.
При возникновении сильных болей можно использовать тепловые процедуры в области промежности до 5 раз в день.
Следует помнить, что недуг по своему происхождению бывает первичным и вторичным. Последняя форма появляется на фоне другой патологи, в этом случае медикаментозное вмешательство в первую очередь должно быть направлено на устранение главной причины воспаления. При успешном лечении, вторичное заболевание проходит само по себе.
Прежде всего, необходимо создать условия, чтобы недуг отступил, если навсегда, то надолго. Предотвратить его повторные проявления поможет не только употребление синтетических препаратов, а также изменения в образе жизни.
Специалисты рекомендуют предпринять следующие профилактические меры:
- Увеличить объем потребляемой воды и зеленого чая.
Пить клюквенные морсы или компоты, травяные настои и отвары.
Вместе с вымыванием токсинов уменьшаются и болевые ощущения.
Сократить употребление алкоголя и кофе.
- Исключить из рациона острую, жирную пищу, пряности и маринады.
- Обогатить рацион продуктами, содержащими витамин С.
В кислой среде бактерии погибают быстрее.
- Не допускать переохлаждения.
- Соблюдать правила личной гигиены.
- Упорядочить половую жизнь.
- Необходимы регулярные профилактические визиты к гинекологу (раз в полгода).
Чтобы избежать опасных осложнений, уже при появлении первых признаков нужно бить тревогу, искать рекомендации у подходящего специалиста и следовать им.
источник




 Ослабленный иммунитет. Вирусы атакуют организм, защитные силы не в состоянии вести борьбу.
Ослабленный иммунитет. Вирусы атакуют организм, защитные силы не в состоянии вести борьбу.