Цистит — это инфекционно-воспалительный процесс в стенке мочевого пузыря, локализующийся преимущественно в слизистой оболочке.
Циститом болеют преимущественно женщины, что связано с анатомофизиологическими и гормональными особенностями их организма. В России ежегодно регистрируют 26-36 млн случаев цистита. В течение жизни острый цистит переносят 20-25% женщин, у каждой третьей из них в течение года возникает рецидив заболевания, а у 10% оно переходит в хроническую рецидивирующую форму.
Цистит чаще всего развивается в возрасте 25-30 лет, а также у женщин старше 55 лет, т.е. после менопаузы. До 60% обращений к урологу связано с острым или рецидивирующим циститом.
Цистит классифицируют по различным признакам.
а) По этиологии выделяют инфекционный (бактериальный); неинфекционный (лекарственный, лучевой, токсический, химический, аллергический и др.).
б) По течению цистит делят на острый и хронический (рецидивирующий), который подразделяют на фазу обострения и фазу ремиссии.
в) Выделяют также первичный (неосложнённый) цистит (самостоятельное заболевание, возникающее на фоне условно-нормального пассажа мочи у женщин 18-45 лет без сопутствующих заболеваний) и вторичный (осложнённый) у всех остальных, т. е. возникающий на фоне нарушения уродинамики как осложнение другого заболевания: туберкулёз, камень, опухоль мочевого пузыря, когда повышен риск отсутствия эффекта от эмпирически назначенной антибактериальной терапии.
По характеру морфологических изменений возможен катаральный, язвеннофибринозный, геморрагический, гангренозный и интерстициальный цистит. Последний считают самостоятельным заболеванием, при котором происходит смена фаз течения воспалительного процесса, приводящая к выраженной боли в области мочевого пузыря, постепенному уменьшению его ёмкости, вплоть до сморщивания, и нарастанию дизурии.
— Анатомо-физиологические особенности женского организма (короткая и широкая уретра, близость к естественным резервуарам инфекции — анус, влагалище; аномалии развития — дистопия, гипермобильность уретры).
— Способность грамотрицательных микроорганизмов, вызывающих инфекционный процесс в уретре и мочевом пузыре, к адгезии к клеткам эпителия вследствие наличия фимбрий и ворсин.
— Частые сопутствующие гинекологические заболевания — воспалительные процессы во влагалище, гормональные нарушения (в том числе гипоэстрогенемия), приводящие к дисбиозу влагалища и размножению в нём патогенной микрофлоры.
— Частота половых актов (наличие ИППП (Инфекции, передающиеся преимущественно половым путем) и характер применяемых контрацептивов.
Признаки острого цистита — частое болезненное мочеиспускание малыми порциями мочи, боль в проекции мочевого пузыря, императивные позывы к мочеиспусканию; иногда ложные позывы на мочеиспускание, примесь крови в моче (особенно в последней порции). Характерно острое начало. При наличии двух обострений в течение полугода или трех — в течение года говорят о хроническом рецидивирующем цистите.
Заполнение дневников мочеиспускания является важным этапом обследования больных, длительное время страдающих дизурией.
При обследовании больных с длительной, рецидивирующей дизурией необходимо решение нескольких принципиальных задач.
— В первую очередь должно быть подтверждено предположение об инфекционно-воспалительном поражении мочевой системы.
— Затем необходимы топическая диагностика инфекционно-воспалительного процесса, конкретизация уровня поражения мочевой системы (нижние или верхние мочевые пути), а также исключение сочетания цистита с другими заболеваниями почек.
Несмотря на определённое беспокойство, причиняемое пациентам, для цистита не характерно тяжёлое их состояние. Часто пальпация в надлобковой области в проекции мочевого пузыря болезненна в той или иной степени.
Тяжёлое состояние пациента с признаками интоксикации (тахикардия, рвота, лихорадка) обычно характерно для острого цистита язвеннофибринозной и гангренозной форм, возникающих у больных с выраженным иммунодефицитом, а также осложняющегося пиелонефритом. Болезненность при вагинальном исследовании характерна для заболеваний женских половых органов (вагинит, аднексит, [[МКБ-10:N700|сальпингит]] и др.).
При неосложнённом цистите обязательно проведение общего анализа мочи (иногда выполняется с помощью тест-полосок), при этом характерны выраженная лейкоцитурия, бактериурия, незначительная протеинурия, гематурия не всегда различной степени выраженности. Бактериологическое исследование мочи при остром неосложнённом цистите не проводят, так как в 85-90% случаев возбудителем заболевания являются E. coli, реже другие грамотрицательные бактерии. Эмпирическая терапия высокоэффективна. При неэффективности эмпирической терапии бактериологический анализ мочи с определением чувствительности микроба к антибактериальным препаратам существенно облегчит выбор следующего препарата.
Инструментальные методы исследования
Инструментальные вмешательства при остром цистите или обострении рецидивирующего цистита противопоказаны.
УЗИ почек или органов малого таза, экскреторную урографию, цистоуретрографию, КТ или МРТ малого таза проводят при подозрении на камень, опухолевые или другие заболевания, требующие оперативного вмешательства, а также при рецидивах мочевой инфекции и отсутствии положительной динамики на антимикробную терапию.
а) УЗИ почек и мочевого пузыря показано всем больным, страдающим рецидивирующим циститом, хотя его диагностическая ценность при цистите невелика. Для выполнения УЗИ требуется наполнение мочевого пузыря мочой (не менее 100 мл), вследствие чего при императивных позывах на мочеиспускание выполнить его технически не удаётся. При цистите можно увидеть утолщённую, отёчную слизистую мочевого пузыря, однако главная задача УЗИ — исключение опухоли мочевого пузыря; камня предпузырного или интрамурального отдела мочеточника, который может вызывать дизурию; остаточной мочи, что может иметь место при пролапсе тазовых органов у женщин, склеротических изменениях в шейке мочевого пузыря, псевдополипах.
б) Обзорную и экскреторную урографию проводят при необходимости определения состояния почек и мочевого пузыря, например при подозрении на камень или опухоль мочевыводящих путей.
в) Цистоскопия при активном воспалении противопоказана. При рецидивирующем цистите, гематурии, а также при подозрении на новообразование или туберкулёз мочевого пузыря показана цистоскопия с биопсией из подозрительных участков.
г) Уродинамическое исследование (урофлоуметрия) показано больным, длительное время страдающим учащённым мочеиспусканием, при отсутствии эффекта от проводимого лечения.
Дифференциальная диагностика должна быть направлена на исключение сочетания цистита с другими заболеваниями мочевого пузыря (камень, опухоль, нейрогенная дисфункция мочевого пузыря, рак in situ), определение особых форм воспалительного поражения (туберкулёз), а также фазы, степени распространённости воспалительного процесса в мочевом пузыре.
Если клиническая картина цистита характерна, никакого дифференциального диагноза не требуется — терапию назначают сразу.
Дополнительный, очень характерный признак острого цистита — быстрый эффект от антибактериальной терапии.
— Клиническое и микробиологическое выздоровление.
— Профилактика и лечение осложнений.
— Улучшение качества жизни больного.
Показания к госпитализации
— тяжёлое состояние больного, особенно с декомпенсированным сахарным диабетом, иммунодефицитом любой этиологии, выраженной недостаточностью кровообращения и т.д.
— Цистит на фоне неадекватно функционирующего цистостомического дренажа.
— Неэффективность лечения и невозможность проведения адекватной антибактериальной терапии в амбулаторных условиях.
Диета с исключением солёной, острой, раздражающей пищи (стол № 10); питьё, достаточное для поддержания диуреза 2000-2500 мл (после разрешения дизурии). При рецидивирующем цистите — инстилляции препаратов в мочевой пузырь вне стадии обострения (гепарин, урогиал). Фитотерапия при цистите самостоятельного значения не имеет, но широко используется как вспомогательное лечение, на этапе долечивания.
Острый неосложнённый бактериальный цистит у большинства небеременных эффективно лечат в амбулаторных условиях антибактериальными препаратами, назначаемыми эмпирически. Продолжительность терапии острого несложнённого цистита — 1-3-5-7 сут — зависит от выбранного препарата и отсутствия или наличия факторов риска.
Показания к 7-дневному курсу антибактериальной терапии острого цистита
— ИМП (Инфекция мочевыводящих путей) у мужчин.
а) Цистит острый (неосложнённый), развившийся у ранее здоровой женщины без тяжёлых сопутствующих заболеваний.
Препараты выбора: фосфомицина 3 г однократно; фуразидин по 100 мг 3 раза в день — 5 дней; альтернативные препараты — фторхинолоны: норфлоксацин по 400 мг 2 раза 3 дня; амоксициллин/клавуланат 500/125 мг 3 раза в сутки — 5 сут, цефиксим 400 мг 1 раз в сутки — 5 сут, цефтибутен 400 мг 1 раз в сутки — 5 сут.
б) Цистит после случайного полового акта или у пациента, ведущего беспорядочную половую жизнь (ситуация, когда высока вероятность инфекции, передаваемой половым путем).
Препараты выбора: офлоксацин, левофлоксацин в сочетании с любым нитроимидазолом. Если при бактериоскопии выявлен грамположительный диплококк, дополнительно назначается цефтриаксон однократно.
в) Цистит у больного с нейрогенным мочевым пузырём, аномалией мочевых путей, длительно стоящим цистостомическим дренажом на фоне его неадекватной функции.
Эмпирическая терапия определяется ранее назначенными антибактериальными средствами. Препарат выбора должен попадать в «пробелы их спектра». Обычно назначается ципрофлоксацин. Если же больной уже получал фторхинолоны с сомнительным эффектом или обострение развилось на фоне их приёма, то необходимы антибиотики антисинегнойного ряда — базовый препарат цефтазидим.
г) Цистит на фоне беременности.
Препараты выбора по соотношению эффективность/безопасность: фосфомицин однократно, неантисинегнойные цефалоспорины III поколения — цефиксим, цефтибутен; ингибиторзащищённые пенициллины — амоксициллин/клавуланат. Ингибиторзащищённые аминопенициллины менее предпочтительны по причине излишне широкого спектра действия и склонности провоцировать дисбактериозы. Фторхинолоны противопоказаны. Если выявлен хламидиоз, препараты выбора — макролиды, начиная со II триместра — азитромицин или джозамицин.
При рецидивирующем цистите показано патогенетическое и этиологическое лечение.
Коррекция анатомических нарушений: пациенткам, у которых хронический цистит развился на фоне вагинализации наружного отверстия уретры, показана операция транспозиции уретры, рассечение уретрогименальных спаек вне обострения хронического процесса. При наличии псевдополипов в шейке мочевого пузыря — трансуретральная электрорезекция или вапоризация псевдополипов.
При выраженной боли показаны анальгетики. У больных с бактериальным циститом потребность в обезболивающих препаратах возникает редко.
— Строгое соблюдение мамой гигиенических приёмов у новорождённых девочек;
— Своевременная коррекция анатомических нарушений (аномалии расположения наружного отверстия мочеиспускательного канала) при наличии показаний.
— Адекватное лечение гинекологических заболеваний, инфекций, передаваемых половым путём, причём у обоих половых партнеров.
— Гигиена половой жизни и т.д.
— Адекватная оценка и лечение бессимптомной бактериурии беременных.
— Антибиотикопрофилактика перед инвазивными урологическими вмешательствами, особенно при наличии факторов риска.
— Лечение урологических заболеваний, приводящих к нарушению уродинамики. Профилактика рецидивов
— Профилактическое использование антибиотиков (посткоитальная профилактика).
— Употребление большого количества жидкости.
— У женщин с рецидивами после сексуальной активности — принудительное мочеиспускание сразу после полового акта.
— Отказ от использования спермицидов и диафрагмы в качестве методов контрацепции.
Благоприятный при отсутствии нарушений уродинамики и сопутствующих заболеваний, типичном возбудителе и хорошей его чувствительности к антибактериальным лекарственным средствам, рациональной эмпирической антибактериальной терапии. При рецидивирующем цистите лечение может быть эффективным только при соблюдении принципов патогенетической терапии, целенаправленной антибактериальной терапии и профилактики рецидивов заболевания.
источник
Боли в пояснице и в животе, тошнота, рвота, учащенное, болезненное мочеиспускание, повышение температуры – это симптомы свойственные многим заболеваниям. Дифференциальная диагностика мочекаменной болезни основывается на жалобах больного, данных объективных и инструментальных исследований, результатах, полученных в лаборатории. Мочекаменная болезнь требует повышенного внимания.
Мочекаменная болезнь (МКБ-10 № 20-23) — хроническое заболевание, основным проявлением которого является почечная колика, возникающая в результате движения конкрементов по мочевым путям. Почечная колика требует принятия экстренных мер. Но как отличить ее от других видов болей, сопровождающих заболевания органов брюшной полости? Для этого у врачей существует понятие «дифференциальный диагноз». Мочекаменная болезнь требует учета данных инструментального исследования и результатов, полученных из лаборатории. Основу дифференциальной диагностики мочекаменной болезни составляет анализ жалоб больного и объективных симптомов заболевания.
Мочекаменная болезнь: диагностика почечной колики
Обострение мочекаменной болезни (камни почки, мочеточника МКБ-10 № 20)проявляется препятствием на пути оттока мочи, переполнением чашечно-лоханочной системы почки, ее отеком, растяжением почечной капсулы и появлением острой боли. Приступ начинается внезапно, после физического усилия или в покое после обильного питья. Боль локализуется в пояснице, носит режущий характер, то ослабевает, то усиливается, заставляет больного метаться в поисках положения.
Боль распространяется в подреберье, по ходу мочеточника, в наружные половые органы, сопровождается учащением позывов на мочеиспускание. Часто возникает тошнота, рвота, головокружение, повышается артериальное давление. Отхождение конкремента в мочевой пузырь приносит внезапное облегчение. У мужчин конкремент может задержаться в мочеиспускательном канале (МКБ 10 мочекаменная болезнь, камень в уретре) и острые симптомы колики сменяются проявлениями уретрита.
На протяжении острого периода «лаборатория» мочекаменной болезни будет свидетельствовать о наличии воспаления в почках и гематурии, вызванной травмой мочевых путей.
Дифференциальная диагностика: мочекаменная болезнь и печеночная колика
Печеночная колика при остром холецистите отличается первичной локализацией боли в правом подреберье и последующим распространением по всему животу. Боль чаще возникает спустя 2-3 часа после употребления жирной и жареной пищи, отдает в правую подключичную ямку, в шею, в спину, сопровождается тошнотой, рвотой, пожелтением склер и кожи, усиливается при надавливании на живот в области подреберья.
Дифференциальный диагноз: мочекаменная болезнь и острый аппендицит
Боль при остром аппендиците появляется в правом подреберье, переходит на центр живота и затем в правую подвздошную область. Живот вздувается, отмечается тошнота и рвота. Больной лежит на правом боку, поджав ноги к животу, движение усиливает боль. Если при мочекаменной болезни лаборатория выявляет некоторое увеличение лейкоцитов в крови, при аппендиците отмечается выраженный лейкоцитоз.
Дифференциальная диагностика прободной язвы и мочекаменной болезни
Прободение язвы желудка и двенадцатиперстной кишки обычно случается после еды, проявляется внезапной кинжальной болью в подложечной области, бледностью, холодной влажностью кожных покровов, падением артериального давления, слабостью сердечной деятельности, живот напрягается как доска.
Дифференциальный диагноз мочекаменной болезни и острого панкреатита
Для острого панкреатита типичны опоясывающие боли, распространяющиеся от подложечной области влево на спину. Отмечается тошнота и рвота, температура тела остается нормальной, в крови и моче повышается количество ферментов-трансаминаз.
Дифференциальный диагноз аднексита и мочекаменной болезни
Симптомы почечной колики у женщин могут напоминать аднексит. Однако при женских заболеваниях боль редко возникает внезапно, носит постоянный характер, охватывает низ живота, отдает в прямую кишку, вызывая ощущение переполнения, повышается температура тела, отмечается слабость, недомогание. Уточнить диагноз помогает влагалищное исследование.
Отличие кишечной непроходимости и мочекаменной болезни (мкб 10 № 20)
При кишечной непроходимости боль очень сильна, сопровождается вздутием живота, тошнотой, рвотой, задержкой стула и газов. При мочекаменной болезни иногда развивается парез кишечника, поэтому для уточнения диагноза выполняют дополнительные исследования: УЗИ, хромоцистоскопию, урографию.
источник
Лучевые повреждения мочевого пузыря разделяют на ранние и поздние.
Клинические проявления лучевых повреждений мочевого пузыря объединяют общим термином «лучевой цистит». Классификация лучевых повреждений мочевыводящей системы, разработанная М.С. Бардычевым (1985), выделяет неосложненные и осложненные формы лучевого цистита, а также их сочетание с внутритазовым лучевым фиброзом (ВЛФ).
A. Неосложненный лучевой цистит:
Б. Осложненный лучевой цистит:
• инкрустация солями мочевого пузыря.
B. Внутритазовый лучевой фиброз в сочетании с лучевым циститом:
• со сдавлением устья одного или обоих мочеточников;
• без сдавления мочеточников.
В настоящее время в большинстве радиологических центров используется классификация радиотерапевтической онкологической группы, разработанная совместно с Европейской организацией по исследованию и лечению рака (RTOG/EORS, 1995), которая дополнена критериями кооперативной группы исследователей для более точной характеристики преимущественно ранних токсических эффектов:
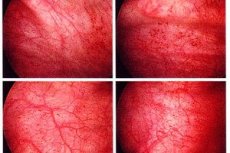
I — легкая атрофия эпителия; легкая телеангиоэктазия (микрогематурия)
II — умеренно учащенное мочеиспускание, тотальная телеангиоэктазия. Преходящая макрогематурия
III — повышенная частота мочеиспускания и дизурия; выраженная тотальная телеангиэктазия (часто с петехиями); частая гематурия; уменьшение емкости мочевого пузыря ( Этиология и патогенез [ править ]
В патогенезе лучевых циститов ведущую роль играют лучевые повреждения стенки мочевого пузыря. Известно, что проведение ЛТ всегда сопровождается развитием радиационно-индуцированного фиброза, выраженность которого пропорциональна величине суммарной поглощенной дозы, режиму фракционирования и времени после проведения ЛТ. Микроскопическое исследование тканей с радиационно-индуцированным фиброзом показало, что его развитие сопровождается формированием своеобразного фиброзного «каркаса» в подслизистом слое мочевого пузыря, в котором фиксируются стенки мелких кровеносных сосудов, в результате чего просвет их не спадается. Клинически это проявляется различной степенью интенсивности гематурии, вплоть до профузного кровотечения. Дальнейшее развитие лучевого фиброза всей стенки мочевого пузыря значительно отягощает клинические проявления и выраженность лучевого цистита
Одним из основных клинических проявлений лучевого цистита считается дисфункция нижних мочевых путей, которая обусловлена непосредственным влиянием ионизирующего излучения на слизистую оболочку мочевого пузыря с развитием воспаления; патологическим действием на сложный аппарат иннервации мочевого пузыря, при котором нарушается нервная регуляция деятельности мочевых путей, повреждением гладкой мускулатуры детрузора и сфинктера. В результате такого патологического действия ионизирующего излучения отмечаются как функциональные, так и органические изменения в нижних мочевых путях.
Большинство пациентов предъявляют разнообразные жалобы, в частности на явления дизурии (учащенное мочеиспускание, рези, недержание мочи), боли и дискомфорт в области мочевого пузыря. Многие больные отмечают видимую примесь крови в моче (постоянную или периодическую). Симптомы, связанные с наличием свищей, характеризуются выделением мочи из влагалища или прямой кишки, а также наличием в мочевом пузыре патологических примесей (кал, газ). Присоединение инфекции верхних мочевых путей проявляется ознобами, лихорадкой, резким ухудшением общего состояния. При возникновении ВЛФ с развитием стеноза мочеточников у больных возникают жалобы, связанные с расширением полостных систем почек и развитием гидронефроза (боли в пояснице, атаки пиелонефрита).
В диагностике лучевых циститов важную роль играют клинические, рентгенологические и инструментальные методы исследования. Параклинические методы диагностики основаны на данных общего анализа мочи для выявления признаков воспаления, скрытого кровотечения и солеобразования; биохимического анализа крови для уточнения функции почек (уровень креатинина, мочевины и остаточного азота); посева мочи на микрофлору и определения ее чувствительности к антибиотикам для назначения адекватной противовоспалительной терапии. По мнению большинства специалистов, главным неинвазивным методом исследования органов мочевыводящей системы следует считать ультразвук, с помощью которого оценивают состояние полостных систем почек, наличие камней, кист, объемных образований почек и мочевого пузыря; определяют объем мочевого пузыря, наличие солевых инкрустаций его стенок, патологических взвесей и сгустков крови. При наличии расширения лоханки почки с одной или обеих сторон необходимо выполнять внутривенную урографию, которая достоверно позволяет оценить полостную систему почек и мочеточников, а также определить уровень их обструкции.
Ведущим методом исследования мочевого пузыря остается цистоскопия, позволяющая достоверно установить локализацию и степень выраженности лучевого повреждения, т.е. выявить органические изменения слизистой оболочки, наличие камней и элементов опухоли, оценить состояние устьев мочеточников.
С помощью компьютерной и магнитно-резонансной томографии оценивают излеченность онкологического процесса и определяют выраженность фиброза тазовой клетчатки.
При диагностике функциональных нарушений особое место занимают уродинамические исследования: цистотонометрия, профилометрия пузырно-уретрального сегмента, давление-поток и электромиография мочевых путей. В последнее время относительно широко используются урофлоуметрия и накожная электромиография. Однако существенный недостаток этих методов исследования — малая объективность.
Традиционное лечение лучевых циститов
Схема традиционного местного лечения лучевых повреждений мочевого пузыря:
• 5-10%-й раствор диметилсульфоксида, объем 20 мл — инстилляции мочевого пузыря ежедневно 1 раз в день в течение 12-15 дней;
• 1-3%-й раствор колларгола, объем 20 мл — инстилляции мочевого пузыря при наличии микрогематурии ежедневно 1 раз в день, курсом не более 15 инстилляций;
• синтозоновая эмульсия +10%-й раствор диметилсульфоксида (1:1) — инстилляции мочевого пузыря 1 раз в день в течение 5-7 дней;
• синтозоновая эмульсия, объем 20 мл, температура 30-40 °С — внутри-пузырное введение 1 раз в день. Лечение начинают после стихания явлений воспаления, продолжают ежедневно в течение 10-15 дней;
• 30%-е облепиховое масло, объем 15 мл, температура 30-40 °С — внутрипузырное введение 1 раз в день. Лечение начинают после стихания явлений воспаления, продолжают ежедневно в течение 10-15 дней;
• антибиотики, антикоагулянты, анальгетики; растворы вводят (при наличии показаний) внутрипузырно, одновременно с димексидом;
• 0,02%-й раствор хлоргексидина — инстилляции мочевого пузыря 1 раз в день ежедневно, курс — не менее 10 инстилляций.
Лечение больных начинают с инстилляций мочевого пузыря раствором диметилсульфоксида. Применение данного препарата патогенетически обосновано ввиду выраженного противовоспалительного, противоотечного и обезболивающего действия. Для исключения аллергических реакций первые 2-3 дня используют 5%-й раствор диметилсульфоксида. В дальнейшем для терапии неосложненных форм лучевого цистита концентрацию препарата повышают и используют 10%-й раствор. Инстилляции проводят объемом 20 мл 1 раз в сутки ежедневно, общим курсом 10-15 процедур. У больных с явлениями микрогематурии дополнительно применяют 3%-й раствор колларгола. При неэффективности терапии колларголом для усиления гемостатического эффекта в схему лечения необходимо добавлять охлажденную аминокапроновую кислоту в режиме чередования.
Колларгол обладает «прижигающим» и противовоспалительным действием. Именно поэтому данный препарат целесообразно назначать больным с буллезной гипертрофией слизистой оболочки мочевого пузыря. У таких пациентов инстилляции мочевого пузыря проводят ежедневно, курс лечения продолжается 2 нед. После купирования воспалительных явлений внутрипузырно вводят препараты, действие которых направлено на усиление репарационных процессов в стенке мочевого пузыря. С этой целью применяют синтозоновую эмульсию и облепиховое масло , которые обладают обволакивающим и обезболивающим действием. Данные препараты вводят в подогретом виде (30-40 °С) 1 раз в сутки в течение 10-15 дней. Инстилляции выполняют с помощью стерильного эластического катетера. Больные в течение 2 ч находятся в горизонтальном положении и каждые 15 мин меняют позу (лежат на спине, на животе или на боку).
Общие лечебные мероприятия включают комплекс симптоматической, антибактериальной и вазоактивной терапии. На основании данных общего анализа и посева мочи назначают антибактериальную терапию. Если количество лейкоцитов в общем анализе мочи повышено, но бактериурия не выявлена, то назначают уросептики. В качестве уросептиков используют фуразолидон, нитроксолин и пипемидовая кислота в стандартных режимах дозирования продолжительностью не менее 10 дней.
Если лейкоцитурия сопровождается бактериурией, то всем больным необходимо проводить антибактериальную терапию с учетом чувствительности высеваемой бактериальной флоры к антибиотикам.
Практически у всех пациентов, страдающих геморрагическим циститом, на момент госпитализации выявляют нарушения гемостаза, что подтверждается анализами свертываемости крови. Данная ситуация связана с истощением компенсаторных механизмов свертывающей системы крови. В связи с этим больным целесообразно проводить ее коррекцию, для чего применяют этамзилат, аминокапроновую кислоту, хлорид кальция и т.п. Наиболее эффективным кровоостанавливающим средством остается свежезамороженная плазма.
Для лечения атрофической формы цистита используют дезагреганты (ацетилсалициловая кислота, пентоксифиллин, клопидогрел и т.д.) под контролем общего анализа мочи на скрытую кровь. Длительность курса лечения составляет 4-5 мес.
Особое внимание следует уделять лечению анемии. При падении гемоглобина ниже 80 г/л с заместительной целью необходимо переливать одногруппную эритроцитарную массу и/или плазму в комплексе с активным применением препаратов железа (Железа (III) гидроксид сахарозный комплекс, Железа (III) гидроксид декстран). Для стимуляции эритропоэза назначают эпоэтин бета и эпоэтин альфа по 10 000 ЕД 2-3 раза в неделю.
В качестве неспецифических стимуляторов иммунитета пациентам рекомендуют принимать витамины группы В, С, А и токоферола ацетат в максимальных дозах.
Для коррекции нарушений местного кровообращения мочевого пузыря в комплекс лечебных мероприятий включают вазоактивную терапию: пентоксифиллин, троксевазин, актовегин, солкосерил и реополиглюкин, основное действие которых направлено на улучшение микроциркуляции. Данные препараты назначают внутривенно в максимальных дозах с последующим переходом на таблетированные формы. Общий курс лечения вазоактивными препаратами составляет 1 мес.
Важной составляющей комплексного лечения больных лучевым циститом служит терапия, направленная на снижение интенсивности болевого синдрома и уменьшение болезненности позывов на мочеиспускание. Именно поэтому при лечении широко используют спазмолитики, что значительно облегчает процесс мочеиспускания у большинства больных. Для купирования болевого синдрома в нижних отделах живота применяют анальгетики.
Особенность больных с осложненными формами лучевого цистита заключается в более глубоком и обширном поражении мочевого пузыря. Общее состояние и психологический статус таких больных страдают значительно чаще, чем у пациентов с неосложненными формами. Воспалительные процессы у данной категории лиц протекают более агрессивно, а репаративные процессы угнетены. В связи с этим местное лечение мочевого пузыря имеет много особенностей. Для инстилляций у таких больных применяют раствор димексида, с постепенным увеличением его концентрации с 10% до 15-20%. Учитывая, что диметилсульфоксид — органический растворитель и поэтому легко проникает в ткани, в раствор добавляют антибиотики (гентамицин, амикацин) и противовоспалительные (преднизолон) средства. Инстилляции с раствором димексида проводят 1 раз в сутки, лечение продолжают до 15-20 дней. В последующем в мочевой пузырь вводят синтозоновую эмульсию и облепиховое масло.
У пациентов с выраженной дизурией (частота ночного мочеиспускания 6-7 раз на фоне болевого синдрома) устанавливают трехходовый уретральный катетер Фоллея и проводят ирригацию мочевого пузыря 0,02%-м раствором хлоргексидина (в среднем около 3 дней), после чего лечение продолжают по ранее описанной схеме.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Чем отличается геморрагический цистит от обычного воспаления мочевого пузыря? Главное отличие заключается в гематурии – появлении крови в моче при мочеиспускании. И это свидетельствует о значительной глубине повреждения многослойного эпителия (уротелия) слизистой оболочки внутренних стенок мочевого пузыря, а также распространении деструктивного процесса на эндотелий капилляров его микроциркуляторного русла.

Ежегодно инфекции мочевого пузыря и мочевыводящих путей поражают около 150 млн. человек.
По данным исследований, инфекционный геморрагический цистит у женщин возникает намного чаще, чем у мужчин. Особенно у женщин в период менопаузы, поскольку из-за снижения уровня эстрогена снижаются защитные свойства вагинальной флоры.
Геморрагический цистит у новорожденных в двух третях случаев связан с наличием у матери недолеченных урогенитальных инфекций.
Также геморрагический цистит развивается почти у 6% пациентов, перенесших трансплантацию костного мозга и получающих высокие дозы Циклофосфамида или Ифосфамида.

На сегодняшний день причины геморрагического цистита, определяющие его виды, разделяют на инфекционные и неинфекционные.
В большинстве случаев бактериальный острый геморрагический цистит возникает из-за инфицирования мочевого пузыря уропатогенными штаммами кишечной палочки Escherichia coli (UPEC), палочками протея (Proteus vulgaris), условно-патогенными бактериями Klebsiella oxytoca и сапрофитным стафилококком (Staphylococcus saprophyticus).
Патогенез поражения UPEC связан со способностью эшерихий (представляющих синантропную кишечную флору, но оказавшихся в мочевыводящих путях) действовать в качестве оппортунистических внутриклеточных патогенов. С помощью адгезионных органелл бактерии проникают внутрь клеток и колонизируют слизистую уретры и мочевого пузыря; здесь они питаются извлекаемыми из клеток соединениями железа и вырабатывают токсины – разрушающий эритроциты гемолизин и катализирующий рецептор-опосредованный эндоцитоз цитотоксический некротизирующий фактор 1(CNF1), что вызывает ответ эффекторных клеток уротелия и воспалительные реакции.
Нередко инфекционный геморрагический цистит у женщин провоцируют уреаплазма, микоплазма, хламидии, гарднерелла, гонококки, трихомонады. А вот первичный грибковый цистит отмечается редко и, как правило, связан он с лечением бактериального цистита: подавление комменсальной вагинальной микрофлоры антибиотиками позволяет беспрепятственно размножаться грибам Candida и лактобациллам.
На фоне воспаления предстательной железы может развиваться геморрагический цистит у мужчин старшей возрастной категории. Нередко он провоцируется неудачной проведенной катетеризаций мочевого пузыря и последующим присоединением инфекции.
Вирусный геморрагический цистит у детей, как и геморрагический цистит у новорожденных чаще всего связан с аденовирусом – серотипами 11 и 21 подгруппы B. Хотя данное заболевание может быть результатом активизации латентного полиомавируса BK (Human polyomavirus 1). Согласно последней редакции Virus Taxonomy, вирусом BK инфицировано большинство людей, и в детском возрасте он инициирует респираторные заболевания и острый цистит. Кстати, данный вирус в скрытой форме сохраняется в течение всей жизни (в тканях мочеполовых органов и глоточных миндалин).
Реактивация «спящего» полиомавируса ВК происходит вследствие той или иной формы иммуносупрессии: в старческом возрасте, при врожденном иммунодефиците у детей, синдроме приобретенного иммунодефицита (СПИДе) у взрослых, у женщин – в период беременности, с чем может быть связан геморрагический цистит при беременности. Также вирус активизируется при трансплантации костного мозга и аллогенных стволовых клеток, когда применяются препараты для подавления иммунной системы. Исследования показали, что после трансплантации костного мозга индуцированный вирусами геморрагический цистит у детей и подростков является наиболее частым осложнением.
По словам урологов, хронический геморрагический цистит небактериальной этиологии может развиваться из-за наличия в мочевом пузыре конкрементов – особенно уратных камней при мочекислом диатезе – когда слизистая пузыря травмируется, а повреждения становятся глубже под воздействием излишне кислой мочи. Такой геморрагический цистит многие отечественные специалисты называют язвенным.
Также не связаны с инфекцией такие виды геморрагического цистита, как радиационный (лучевой) или химически индуцированный цистит. Лучевое геморрагическое воспаление слизистой мочевого пузыря развивается после лечения злокачественных новообразований, локализованных в малом тазу. В данном случае патогенез обусловлен тем, что облучение вызывает разрывы цепочек ДНК, приводящие к активации генов репарации повреждения ДНК и апоптоза. Кроме того, излучение проникает в более глубокие слои мышц мочевого пузыря, отчего снижается непроницаемость стенок сосудов.
Химически индуцированный геморрагический цистит – результат внутривенного введения противораковых препаратов-цитостатиков, в частности, Ифосфамида (Холоксана), Циклофосфамида (Цитофорсфана, Эндоксана, Клафена и др.) и в меньшей степени – Блеомицина и Доксорубицина.
Так, метаболизм Циклофосфамида в печени приводит к образованию акролеина, который является токсином и разрушает ткани стенки мочевого пузыря. Тяжелое воспаление мочевого пузыря, возникающее как осложнение химиотерапии онкологических больных, называют рефрактерным (трудноизлечимым) геморрагическим циститом.
Геморрагический цистит у женщин – в частности, химический – может развиться при попадании через уретру в мочевой пузырь средств для интравагинального применения. Так происходит при спринцевании влагалища антисептиком метиловым фиолетовым (Генцианвиолетом) для лечения вагинального кандидоза или спермицидными средствами, например, Ноноксинолом.

Основные факторы риска развития геморрагического цистита связаны со снижением иммунной защиты организма; наличием латентных урогенитальных инфекций и онкозаболеваний; застоем мочи и мочекаменной болезнью; тромбоцитопенией (низким уровнем тромбоцитов в крови); нарушением гигиены мочеполовых органов и несоблюдением норм асептики при гинекологических и урологических манипуляциях.
Риск инфицирования мочевыводящих путей и мочевого пузыря у детей связан с пузырно- мочеточниковым рефлюксом (аномальным движением мочи) и запорами.

Обычно первые признаки геморрагического цистита проявляются поллакиурией – более частыми мочеиспусканиями с одновременным уменьшением объема выделяемой мочи. Практически одновременно присоединяется такой характерный признак начальной стадии воспаления, как множественные ложные позывы на опорожнение мочевого пузыря (в том числе в ночное время), а также жжение и острая болезненность в конце мочеиспускания.
Кроме того, отмечаются следующие клинические симптомы геморрагического цистита: неприятные ощущения в области лобка; отдающие в поясницу и пах боли в малом тазу; помутнение выделяемой мочи, изменение ее цвета (от розового до всех оттенков красного) и запаха. Нередко теряется контроль мочевого пузыря (может быть недержание мочи).
Ухудшается общее самочувствие – со слабостью, снижением аппетита, повышением температуры и лихорадкой.
Если на определенной стадии заболевания пациент ощущает трудности при мочеиспускании, то это говорит о перекрытии выходного отверстия мочевого пузыря кровяными сгустками (тампонаде).

Основные последствия и осложнения геморрагического цистита любой этиологии включают:
- нарушение оттока мочи (вследствие упомянутой выше тампонады сгустком крови) может привести к уросепсису, разрыву мочевого пузыря и почечной недостаточности;
- нарушение целостности сосудов микроциркуляторного русла мочевого пузыря угрожает кровопотерей и развитием железодефицитной анемии, особенно, если у пациентов хронический геморрагический цистит;
- поврежденные участки уротелия могут стать «входными воротами» для инфекций и обеспечить попадание бактерий в системный кровоток;
- открытые язвы на внутренних поверхностях мочевого пузыря часто приводят к постоянному рубцеванию его выстилки и склеротическому изменению стенок – с уменьшением размеров и деформацией формы пузыря.

Осуществляется диагностика геморрагического цистита врачами-урологами, но может потребоваться участие гинекологов, когда возникает геморрагический цистит у женщин.
- общий анализ мочи;
- микробиологический анализ мочи (с использованием ПЦР-секвенирования мочи – для выявления вида инфекционного агента и его резистентности к антибактериальным препаратам);
- клинический анализ крови;
- анализ крови на ЗППП;
- мазок из влагалища и шейки матки (для женщин);
- мазок из мочеиспускательного канала (для мужчин);
Используется инструментальная диагностика: УЗИ мочевого пузыря и всех органов малого таза, цистоскопия, уретроскопия.
Для уточнения функционального состояния мышечного слоя мочевого пузыря при хронической форме геморрагического цистита специалисты могут исследовать уродинамику с помощью урофлоуметрии или электромиографии мочевого пузыря.

Дифференциальная диагностика призвана отличить геморрагический цистит от гематурии, которая может сопровождать воспаление мочеиспускательного канала (уретрит); опухоли мочевого пузыря или мочевыводящих путей; аденому предстательной железы (у мужчин) или эндометриоз (у женщин); пиелонефрит, очаговый пролиферативный гломерулонефрит, поликистоз почек и др.
Комплексное лечение геморрагического цистита направлено на причины заболевания, а также на облегчение его симптомов.
При бактериальном происхождении болезни обязательно назначаются антибиотики при геморрагическом цистите. Наиболее активны фторхинолоны, например, Норфлоксацин (др. торговые названия Нолицин, Бактинор, Норбактин, Нормакс, Уробацил) и Ципрофлоксацин (Ципробай, Циплокс, Ципринол, Ципроксин, Ципролет и др.).
Норфлоксацин (в таблетках по 400 мг) рекомендуется принимать по одной таблетке дважды в день в течение одной-двух недель. Препарат может вызывать приступы тошноты, снижение аппетита, диарею и общую слабость. Норфлоксацин противопоказан при проблемах с почками, эпилепсии, детям до 15 лет и беременным.
Бактерицидное действие Ципрофлоксацина (в таблетках по 0,25-0,5 г и в форме раствора для инфузий) более сильное. Рекомендуемая дозировка: дважды в сутки по 0,25-0,5 г (в тяжелых случаях препарат вводится парентерально). Ципрофлоксацин имеет аналогичные противопоказания, а его побочные действия проявляются кожной аллергией, болями в животе, диспепсией, снижением лейкоцитов и тромбоцитов крови, а также повышенной чувствительностью кожи к УФ-лучам.
Содержащий фосфомицина трометамол антибиотик Фосфомицин и его синонимы Фосфорал, Фосмицин, Урофосцин, Урофосфабол, Экофомурал или Монурал при геморрагическом цистите также эффективен за счет преимущественной концентрации в тканях почек. Препарат назначают по 300 мг один раз в сутки (гранулы растворяют в 100 мл воды) – за два часа до приема пищи. Детям Фосфомицин можно применять после пяти лет: один прием в дозе 200 мг. Побочные эффекты могут быть в виде крапивницы, изжоги, тошноты и диареи.
Важнейшая составляющая лечения геморрагического цистита – удаление сгустка крови из мочевого пузыря. Его убирают путем введения катетера в мочевой пузырь и непрерывной инстилляцией (орошением) полости пузыря стерильной водой или физраствором (урологи отмечают, что вода предпочтительнее раствора хлорида натрия, так как она лучше растворяет сгустки).
Если гематурия сохраняется после удаления сгустка, орошение может проводиться препаратом Карбопрост или раствором нитрата серебра. В тяжелых случаях интравезикально может использоваться 3-4% раствор формалина (который закапывают под анестезией и цистоскопическим контролем) с последующим тщательным орошением полости пузыря.
Для лечения геморрагического цистита применяются лекарства гемостатического действия: аминокапроновую и транексамиловую кислоту, Дицинон (перорально), Этамзилат (парентерально). Обязательно назначаются витамины – аскорбиновая кислота (С) и филлохинон (К).
Допустимое физиотерапевтическое лечение радиационного геморрагического цистита – гипербарическая оксигенация (кислородная терапия), которая стимулирует клеточный иммунитет, активизирует ангиогенез и регенерацию тканей, выстилающих мочевой пузырь; вызывает сужение сосудов и способствует уменьшению кровотечения.
Когда провести инстилляцию полости пузыря катетером не представляется возможным, прибегают к эндоскопическому удалению сгустка крови (цистоскопии) – под анестезией, с последующим применением антибиотиков. Одновременно может быть проведено прижигание геморрагических участков (электрокоагуляция или аргоновая коагуляция) – для прекращения кровотечения.
Оперативное лечение чаще всего требуется при рефрактерном геморрагическом цистите. И кроме цистоскопии с электрокоагуляцией, возможна селективная эмболизация подчревной ветви артерии. В крайних случаях (при обширном рубцевании стенок пузыря и его деформации) показана цистэктомия (удаление мочевого пузыря) с отведением мочи через подвздошную кишку (возле илеоцекального клапана), сигмовидную кишку либо путем чрескожной уретеростомии.
По словам специалистов, цистэктомия представляет значительный риск послеоперационных осложнений и смертности, так как пациенты уже перенесли лучевую или химиотерапию.
Ограниченное народное лечение геморрагического цистита (которое в большинстве случаев требует пребывания в стационаре) распространяется на бактериальный вид данного заболевания.
Это лечение травами, способствующими диурезу и снятию воспаления. Рекомендуется принимать отвары мочегонных лекарственных растений: череды трехраздельной, хвоща полевого, таволги, стальника полевого, клевера лугового, пырея ползучего, крапивы двудомной, толокнянки, кукурузных рылец. Отвары готовятся из расчета – полторы столовых ложки сухой травы на 500 мл воды (кипятить в течение 10-12 минут); принимается отвар по 100 мл 3-4 раза в день.
Среди противовоспалительных лекарственных растений в урологии чаще всего используются плоды можжевельника, толокнянку, лист брусники и яснотку белую. Можно смешать все растения в равных пропорциях, и для приготовления лечебного травяного чая заваривать столовую ложку смеси тремя стаканами кипятка. Принимать рекомендуется по 200 мл трижды в день в течение 8-10 дней.
Диета при геморрагическом цистите – см. публикацию Диета при цистите

источник