Сдача анализов во время беременности — необходимая мера, позволяющая выявить скрытые серьезные заболевания у будущих матерей. Некоторые из них могут быть смертельно опасны как для плода, так и женщины. Одной из таких патологий является белок в моче у беременных. Мы обсудим, отчего он появляется и как лечить.
В медицине наличие белка в урине называют протеинурией. Исследование мочи является одним из самых важных анализов при беременности Этот анализ необходимо сдавать еженедельно, чтобы иметь возможность своевременно выявить скрытые болезни. Но результаты анализа бывают точными только в том случае, если подготовка к ним прошла надлежащим образом.
Если у будущей мамочки выявляют присутствие белка в урине, то ее повторно направляют на сдачу анализа. Такая процедура позволяет врачу проследить за процессом увеличения белка, и выявить, было ли это разовое проявление или в организме беременной есть определенная патология.
Специалисты советуют перед сдачей мочи отказаться от употребления соленых и кислых, а также мясной и острой продукции.
Емкость, куда будет собираться моча, должна быть стерильной, желательно для этого приобрести специальный контейнер в аптеке, так как им пользоваться гораздо удобнее, чем подручными средствами. Перед сбором урины беременная должна искупаться с мылом.
Для анализа потребуется собрать среднюю мочу. Для этого первые три секунды опорожняйте мочевой пузырь и остановитесь, затем подставить емкость, продолжите опорожнение, снова остановитесь и уберите емкость для мочи. Затем полностью опорожните мочевой пузырь. После этой процедуры желательно сразу же отнести мочу в поликлинику, чтобы результаты анализа были наиболее точны.
Изучение мочи помогает медицинским работникам оценить функционирование почек беременной, так как при беременности эти органы функционируют в усиленном режиме. Также можно своевременно узнать о присутствии диабета или иных инфекционных недугов в организме будущей мамы.
Норма белка в моче у будущих матерей составляет до 0,002 г/л в разовой порции урины (на последних неделях беременности до 0,033 г/л). Принято считать, что в этом случае нет никакой угрозы для будущей матери и плода. В том случае, когда почки начинают неправильно функционировать или в женском организме происходит воспалительный процесс, то количество белка в моче увеличивается.
Если вы ничем не болеете, то белок в моче не будет обнаружен. Порой он может присутствовать из-за нагрузки на почки во время вынашивания малыша.
На протяжении всей беременности женский организм испытывает колоссальную нагрузку, так как ему приходится защищать не только мать, но и плода. В этот период мочевыделительная система функционирует с удвоенной силой, так как почкам необходимо выводить токсины как ребенка, так и матери.
Также повышенный белок в моче у беременных возникает в следующих случаях:
- неверный сбор мочи;
- употребление перед сдачей анализа большого количества молока, творога;
- чрезмерные физические нагрузки;
- повышенное артериальное давление;
- нервное напряжение;
- прием некоторых медикаментов;
- диабет;
- сердечная недостаточность;
- болезни мочеполовой системы;
- болезни воспалительного характера;
- гестоз.
Наличие воспалительных болезней может быть результатом неправильного образа жизни беременной. Также они могут проявиться из-за хронических заболеваний почек, если они были у женщины до зачатия. Нередко повышенное количество белка в урине выявляется при цистите.
На последних неделях вынашивания малыша патология нередко возникает из-за гестоза, который образуется из-за неправильной работы почек. В дальнейшем он может стать причиной нарушения плацентарной функции. Плацента не только перестанет защищать малыша от инфекций и других негативных воздействий, но и перестанет снабжать его важными для развития микроэлементами. Все это может привести к преждевременным родам, проблемам в развитии и росте плода, а в некоторых случаях стать причиной его гибели.
Также о наличии гестоза может свидетельствовать повышенное артериальное давление, образование отеков. В большинстве случаев гестоз требует определенного лечения в стационарном отделении. Если же недуг проявился на последних неделях беременности, то в этом случае медики рекомендуют стимулировать роды, так как речь идет о спасении жизни малыша и женщины.
Белок в моче может быть тревожным сигналом только тогда, когда проведены несколько исследований урины, и наблюдается регулярное повышение кровяного давления. Во всех остальных случаях будущей мамочке не стоит переживать.
Терапевтические мероприятия происходят на основании признаков заболевания. Если показатели превышают допустимую норму из-за воспалений в организме, то врачи приступают к лечению, стараясь сразу же устранить первоисточник воспаления. Например, при пиелонефрите беременная должна принимать противовоспалительные лекарства на основе трав и диуретики. Применение антибиотиков допустимо при острой и хронической форме недуга.
Для устранения застоев в почках желательно спать на боку, а также почаще вставать на четвереньки и больше двигаться. Например, пешие прогулки на свежем воздухе помогают улучшить настроение и самочувствие, а также быстро снижают белок.
Труднее всего лечить белок, если он вызван гестозом. Обычно врачам удается стабилизировать состояние беременной до самых родов. Иногда это получается у них на протяжении всей беременности и ребенок рождается в срок. Но при этом угроза преждевременных родов при гестозе остается высокой.
Нередко врачи рекомендуют женщинам с гестозом прервать беременность. Но если женщина решается на роды, то большую часть времени ей придется провести в стационаре, постоянно прислушиваясь к советам врачей. Роды при гестозе, как правило, происходят путем кесарево сечения. Гестоз невозможно вылечить, но уменьшить показатели белка в урине можно, если соблюдать специальную диету.
Профилактические мероприятия позднего гестоза включают в себя измерение кровяного давления дважды в сутки, а также постоянное прислушивание к своему самочувствию. При малейших ухудшениях здоровья следует сразу же ехать в больницу.
При склонности к отекам следует ограничить количество потребляемой соленой и копченой пищи, а также исключить соль из рациона. При этом необходимо ежедневно контролировать свой вес, при быстром наборе массы тела обращаться к своему врачу, так как подобный симптом свидетельствует о прогрессирующем гестозе.
Для снижения нагрузки на почки и облегчения их работы желательно принимать лекарства на растительной основе: канефрон или фитолизин. Также полезны мочегонные чаи из трав, морс из клюквы и брусники. Но перед их употреблением нужна консультация доктора.
Терапия устранения белка в моче у будущих матерей предполагает отказ от крепкого черного чая и кофе, шоколада, жирной кисломолочной продукции. При этом на время лечения также следует отказаться от цитрусовых.
Помните, своевременное лечение белка в урине будущей матери позволяет родить крепкого и здорового малыша. Будьте здоровы и легких вам родов!
источник
Во время беременности женщине необходимо сдавать множество самых разных анализов, которые дают возможность вовремя определить какие-либо возможные угрозы для плода в связи с развитием в организме матери неблагоприятных для ребенка состояний или заболеваний. Привычным для беременной станет и анализ мочи, который считается одним из достаточно информативных и нужных.
Анализ мочи при беременности является обязательным анализом, который будущей маме придется сдавать регулярно: в период первой половины беременности ежемесячно, затем – каждые два месяца. Однако, специалисты всегда предупреждают: информативным анализ мочи при беременности будет только в случае необходимой к нему подготовки, правила которой вовсе несложны. Так, медики рекомендуют накануне сдачи анализа не увлекаться солеными, острыми и кислыми блюдами, а также мясом. Банка, в которую будет сразу после пробуждения собираться утренняя моча, должны быть чистой. Да и женщине перед наполнением банки следует подмыться с мылом. Наполнять банку нужно так называемой средней мочой: первых три секунды помочившись в унитаз, дальше уже можно собирать мочу в тару. И после этого желательно доставить мочу на анализ как можно скорей, в идеале – в течение 2х часов.
Исследование мочи позволяет медикам, в первую очередь, оценить работу почек, которые во время беременности работают в усиленном ритме, а также вовремя заподозрить наличие сахарного диабета или каких-либо инфекций в организме беременной. Так, присутствие в моче некоторых веществ, которых там быть не должно (например, белка), могут стать первым сигналом к адекватным действиям специалистов.
Белок в моче при беременности в норме и правда отсутствует. Возможны разве что незначительные колебания его показателей по причине значительной нагрузки на почки матери во время вынашивания ребеночка. Известно, что вынашивание малыша удваивает нагрузку на все внутренние органы и системы жизнедеятельности матери: они теперь должны защитить не только свою «обладательницу», но и маленькую жизнь, растущую в ней. Мочевыделительная система в это время также работает с удвоенной нагрузкой: почки сейчас выводят токсины и продукты распада не только материнского организма, но и ребеночка.
Допустимая норма белка в моче при беременности, которую медики не относят к симптомам каких-либо угроз, – содержание белка до 0,14 г/л. Если же почки со своей функцией не справляются по причине каких-то воспалительных процессов, протекающих в мочеполовой системе, в моче беременной появляется белок в количествах значительно повышенных.
Воспалительные процессы могут быть последствием не соответствующего своему статусу поведения женщины, легкомысленного отношения к собственному здоровью, а могут стать и результатом хронических заболеваний почек, с которыми многие женщины имели дело еще до беременности. Так, белок в моче при беременности в значительно больших, нежели принято считать нормой, количествах, может стать симптомом развития (или обострения уже имеющихся) у будущей матери цистита, пиелонефрита, гломерулонефрита.
Повышение белка в моче в медицинской практике называют протеинурией. И если при очередном посещении врача и сдаче анализа мочи в ней был выявлен высокий показатель белка, соответствующий анализ придется проводить регулярно несколько раз. Таким образом, появится возможность отследить динамику повышения белка в моче, определить, было ли такое повышение «одноразовым» или имеет постоянный характер. Ведь белок в моче при беременности может быть и правда выявлен единожды: после перенесенного психологического стресса, физического напряжения, приема некоторых лекарственных препаратов, если накануне в рационе беременной присутствовало избыточное количество белковой пищи.
Провоцировать появление протеинурии во время вынашивания ребеночка могут и определенные заболевания. Среди них – сахарный диабет, гипертония, застойная сердечная недостаточность, инфекции почек или мочевыводящих путей, поликистоз почек. Но самым опасным состоянием, с которым может быть сопряжено появление белка в моче при беременности, врачи называют гестоз. Это состояние характерно только для беременных женщин – после родоразрешения и появления ребеночка на свет оно пропадает. Опасность гестоза заключается еще и в том, что часто беременная может и не подозревать о его развитии и не ощущать каких-то изменений в организме. И единственным свидетельством угрожающего состояния становится белок в моче при беременности.
Гестозом называется патология почек, которая в итоге приводит к нарушению функции плаценты: мало того, что она перестает выполнять защитную функцию и не способна уберечь ребенка от негативных воздействий, так малыш еще и перестает получать необходимые для развития и здоровья питательные вещества и кислород. Все это может окончиться замедлением его развития, спровоцировать преждевременные роды или привести к рождению мертвого ребенка.
Помимо повышенного белка в моче другими симптомами гестоза могут быть повышение артериального давления и появление отеков. Порой гестоз требует обязательного и скорейшего вмешательства медиков: для его лечения женщину могут отправить на стационарное лечение, где ей будет обеспечен постоянный контроль. Гестоз, возникающий на поздних сроках беременности, и вовсе может стать показанием к стимуляции преждевременных родов: иногда этот шаг становится необходимостью во имя спасения жизни матери и ребенка.
Но говорить о том, что белок в моче при беременности становится каким-то тревожным симптомом, можно лишь при условии, если диагностика была проведена несколько раз, анализ проводился параллельно с отслеживанием показаний артериального давления, перед сбором мочи женщиной был проведен достаточный наружный туалет наружных половых органов и если посуда, в которую собиралась проба мочи, гарантировано была чистой и подходящей для анализа.
источник
Цистит – это воспаление слизистой оболочки мочевого пузыря. Наряду с пиелонефритом цистит является самым распространенным воспалительным заболеванием мочевых путей. Самая частая причина цистита – инфекция. У беременных наиболее часто встречается острый цистит.
Высокая частота возникновения цистита у женщин во время беременности объясняется рядом причин: особенностями анатомического строения мочевых путей у женщин – короткий мочеиспускательный канал, близкое расположение его к влагалищу и прямой кишке, которые в высокой степени заселены микроорганизмами. Гормональные изменения на фоне беременности, снижение иммунитета и нарушение микрофлоры влагалища, увеличение емкости мочевого пузыря, сдавливание мочеточников беременной маткой – всё это создаёт условия для выраженного обострения цистита.
Циститы бывают:
- неинфекционные (в очень редких случаях). Такие циститы возникают при повреждении слизистой оболочки мочевым камнем, при длительном применении в больших дозах некоторых лекарственных средств, которые раздражают слизистую оболочку мочевого пузыря выделяющимися с мочой химическими веществами.
- инфекционные. Самая частая причина цистита — инфекция (бактериальная, вирусная, вызванная микоплазмами, грибами).
Инфекция мочевых путей у женщин чаще всего имеет восходящий характер, микроорганизмы из участка возле ануса (перианальной области) и влагалища проникают в уретру и мочевой пузырь. Возбудителями цистита чаще бывают кишечная палочка (Escherichia col в 80% случаев), сапрофитный стафилококк (Staphylococcus saprophyticus – 10-12%), и редко энтеробактерии: клебсиелла (Klebsiella), энтеробактер (Enterobacter spp.), энтерококк (Enterococcus). Еще одной причиной возникновения цистита могут быть половые инфекции (хламидии, микоплазмы, уреаплазы).
Различают острый и хронический цистит. Острый цистит возникает обычно внезапно, длительность клинических проявлений при остром цистите обычно составляет 5-7 суток. Основные симптомы острого цистита у беременных:
- учащенное мочеиспускание (поллакиурия). Частое мочеиспускание, малыми порциями с ощущениями рези и жжения. Мочеиспускание учащено как днем, так и ночью, во время покоя и в движений. Процесс опорожнения мочевого пузыря порой невозможно контролировать, но мочи при этом выделяется очень мало;
- болезненное мочеиспускание (дизурия). Боли особенно выражены в конце мочеиспускания;
- боли внизу живота. Боль в области мочевого пузыря, усиливается при надавливании (пальпации) и наполнении мочевого пузыря;
- возможно незначительное повышение температуры тела до субфебрильных цифр;
- моча часто мутнеет, иногда в ней появляется кровь.
Если женщина до беременности страдала хроническим циститом, большая вероятность, что во время беременности произойдет его очередное обострение. При обострении хронического цистита симптомы те же, но они могут быть менее выражены. Часто симптомы цистита схожи с некоторыми другими заболеваниями – так болезненное мочеиспускание характерно и для вульвовагинита и при уретрите. Поэтому при первых неприятных ощущениях при мочеиспускании Вам необходимо обратиться к вашему лечащему врачу для постановки правильного диагноза.
Диагноз цистита может быть установлен на основании жалоб беременной и данных анализа мочи. Самым простым и доступным методом, позволяющим определить наличие инфекции в организме, является сдача общего анализа мочи. Мочу на общий анализ беременные сдают в каждом триместре беременности в соответствии с графиком посещения женской консультации и сдачи анализов.
При обращении к врачу с жалобами, характерными для цистита обычно назначаются следующие обследования:
- клинический анализ крови (выявляется незначительный лейкоцитоз, непостоянно);
- общий анализ мочи (характерны повышение лекоцитов (лейкоцитурия), эритроцитурия (наличие крови), бактериурия, умеренная протеинурия (примесь белка), повышение числа эпителиальных клеток). Наличие лейкоцитов в моче является обязательным признаком цистита;
- анализ мочи по Нечипоренко;
- бактериологическое исследование мочи для выявления условно-патогенных возбудителей;
- исследование микрофлоры влагалища на флору и чувствительность к антибиотикам (на дисбактериоз);
- УЗИ почек и мочевого пузыря. При рецидивирующем цистите дополнительно назначают УЗИ для исключения сопутствующей патологии.
Цистоскопию мочевого пузыря при остром цистите обычно не проводят во избежание обострения процесса. При необходимости беременная направляется на консультацию к врачу урологу.
Неосложненный цистит не оказывает существенного влияния на течение беременности, однако он часто является первым клиническим проявлением других серьезных заболеваний, которые могут привести к осложненному течению беременности.
Если цистит не лечить или заниматься самолечением, то инфекция может распространиться вверх по мочеточникам к почкам, провоцируя острый пиелонефрит и его осложнения. В период беременности это может привести к угрозе прерывания беременности или к преждевременным родам.
Врач по результатам анализов подбирает наиболее эффективный в данном конкретном случае метод лечения, посредством которого можно излечить цистит у беременных.
Основное место в лечении цистита при беременности принадлежит противомикробным лекарственным средствам. Врач при выборе лекарственного средства для лечения цистита у беременной в обязательном порядке учитывает срок беременности и возможное отрицательное влияние на плод. Как правило, предпочтение отдают следующим препаратам:
- Антибиотикам. Большинство антибиотиков, которыми обычно лечат цистит, во время беременности противопоказаны. Некоторые разрешено принимать беременным с осторожностью, если польза от лечения превышает возможный риск и только под наблюдением врача. К таким лекарствам относят: Монурал (фосфомицин), Амоксициллин, Амоксициллин+клавулановая кислота, Цефалексин.
- Растительными уросептиками: Канефрон Н (мочегонный, спазмолитический, противомикробный, противовоспалительный препарат), отвар мочегонных трав в течение недели.
В условиях медицинского учреждения в качестве лечения применяют инстиляцию мочевого пузыря, то есть вводят антибактериальные лекарства через катетер непосредственно в мочевой пузырь.
Острый цистит даже при своевременно начатом лечении длится 5-7, а иногда 10-15 дней. Более продолжительное течение свидетельствует о наличии заболевания, поддерживающего данный воспалительный процесс, в этом случае необходимо дополнительное обследование.
Профилактика осложнений цистита состоит в правильном лечении острого цистита, а также в своевременной диагностике и лечении заболеваний мочеполовой системы.
Миф. Циститом чаще болеют зимой, так как он является следствием переохлаждения.
Правда. Цистит — это бактериальная инфекция. Переохлаждение, изменение гормонального фона, психоэмоциональные стрессы, малоподвижный образ жизни (и как следствие — застой и нарушение оттока мочи) — только предрасполагающие факторы. Переохлаждение возможно не только зимой, очень часто это случается и в теплое время года — в купании в водоемах и т.п.
Миф. Для лечения цистита существует множество лекарств, не обязательно принимать антибиотики.
Правда. Полноценное лечение бактериальной инфекции невозможно без адекватной и своевременной антибактериальной терапии. Неправильное лечение может привести к повторным заболеваниям и перейти в хроническую форму.
Миф. Цистит можно быстро и эффективно вылечить фитопрепаратами.
Правда. Фитопрепараты могут использоваться для профилактики обострений, но для лечения цистита должны применяться антибиотики, хотя в комплексе с ними могут назначаться и средства на растительной основе.
Перечень лекарственных средств дан в ознакомительных целях.
источник
В диагностике цистита большую роль играет анализ мочи. Он помогает обнаружить отклонения от нормальных показателей и правильно назначить лечение. Существуют разные виды исследований.
Назначение общего анализа мочи при цистите проводится в обязательном порядке.
Если есть острое воспаление слизистой оболочки мочевого пузыря, то в урине образуется белок. Микроскопия осадка показывает повышение количества эритроцитов и лейкоцитов, что свидетельствует о начале заболевания.
Даже по анализу крови не так просто увидеть всю картину, как по анализу мочи, определить цистит легко даже по внешнему виду урины. Моча при цистите становится мутной, приобретает запах аммиака. Также в ней иногда появляются кровянистые выделения, бактерии и грибки. Наличие крови в урине говорит о развитии геморрагического цистита.
Лабораторное исследование иногда показывает низкую кислотность урины, а вот удельная плотность ее, наоборот, является высокой. Общий анализ неспособен показать то, находится инфекция только в мочевом пузыре, мочеиспускательном канале или же она уже перешла на почки. Так что для подтверждения наличия болезни стоит проводить и другую диагностику, например УЗИ.
Он дает возможность более точно выяснить число лейкоцитов, эритроцитов и цилиндров, нежели общий анализ мочи при цистите. Выполняется исследование под микроскопом, но в пробе по Нечипоренко подсчитывается число элементов в определенном объеме жидкости, а не по количеству видимых клеток.
Форменные компоненты крови в моче наблюдаются при наличии повреждений в почках. Выявление в урине эритроцитарных цилиндров говорит о почечной причине гематурии.
Анализ мочи по Нечипоренко назначают при наличии отклонений в общем анализе мочи или при его подозрительных показателях.
За счет него можно определить воспаление и назначить грамотное антибактериальное лечение. При проведении бак-посева материал сеется на питательные среды. Если в нем имеются бактерии и грибки, то они быстро размножаются. После выявления возбудителей врачи выясняют их чувствительность к препаратам.
Важно выяснить чувствительность микробов, потому как многие из них формируют невосприимчивость к антибиотикам. Расшифровку бакпосева выполняют через неделю.
При выполнении бакпосева обнаруживаются следующие патогенные микроорганизмы.
- Первичные возбудители ИМП. Эти бактерии могут самостоятельно вызывать поражение мочеполовой системы.
- Вторичные возбудители ИМП. Эти бактерии действуют лишь при наличии других инфекций, ослабленного иммунитета.
- Сомнительные возбудители ИМП. Они не так часто вызывают клинически значимые ИМП.
Кроме патогенных бактерий, в урине может быть обнаружено присутствие лактобациллов, стрептококков, дифтероидных палочек.
За счет него выявляются воспалительные явления в почках. Пациенту необходимо будет собирать урину в течение 24 часов через каждые 3 часа. Приступать к сбору урины нужно с утра. Все порции мочи собираются в отдельную емкость. В лабораторных условиях будет определяться удельный вес этих порций, а также общее количество жидкости.
Это унифицированный метод количественного определения форменных элементов в суточном объеме урины. Он редко используется на практике, поскольку является трудоемким и не лишен недостатков. Для сдачи такого анализа пациенту в течение суток накануне дня исследования стоит воздержаться от мясных продуктов и ограничить количество выпиваемой жидкости.
За счет методов экспресс-диагностики можно оперативно провести исследование. Существует несколько видов тестов:
- экспресс-тест для определения биохимических элементов;
- лейкоцитарная эстеразная реакция, она позволяет увидеть гной;
- экспресс-тест с индикаторной полоской, имеющей чувствительность к нитритам.
Какой вид анализов сдавать, должен определить врач. Обычно первым назначают прохождение общего анализа мочи. Даже простой осмотр жидкости при выполнении такого исследования поможет обнаружить наличие патологии:
- моча мутнеет;
- она приобретает кровавый оттенок;
- в ней иногда присутствуют следы слизи и гноя;
- также появляется резкий неприятный запах.
После визуального осмотра урины проводятся исследования, позволяющие выявить количественно-структурные изменения ее состава.
Определенные пропорции содержащихся в урине элементов говорят о состоянии организма. Так, например, норма уровня лейкоцитов у женщин составляет 4 000 ед./мл, а у мужчин — 2 000 ед./мл. Норма эритроцитов у всех взрослых людей равна 1 000 ед./мл. Норма цилиндров — 20 ед./мл.
Повышенный уровень любых показателей свидетельствует о воспалении.
Циститу подвержены не только взрослые и пожилые люди, но и дети. Вот почему родителям стоит внимательно относиться к любым отклонениям от нормы. Например, насторожить должен запах мочи, который при цистите присутствует частенько. В этом случае нужно отправиться в поликлинику и поскорее сдать анализы мочи. Если не вовремя начать лечение, возникнет интерстициальный (хронический) цистит.
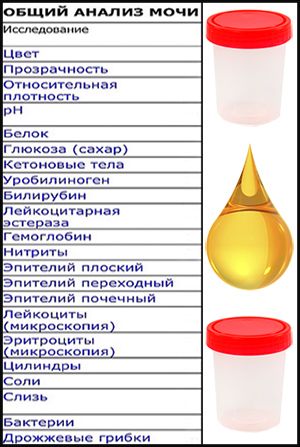
При подозрении на присутствие воспаления в мочевыводящей системе детям назначают общий анализ мочи. При оценке образца врачи обращают внимание на ее цвет, плотность, количество, реакцию урины pH, наличие в ней белка, ацетона.
Проведение анализов мочи при цистите у ребенка имеет свои особенности. Для детей установлены свои нормы.
Показатели анализа мочи у детей разделены на 2 группы: органический и неорганический осадок.
Эритроциты в урине ребенка легко увидеть и без микроскопа — урина будет иметь розовый цвет. Наличие эритроцитов говорит о развитии пиелонефрита. В здоровом состоянии число эритроцитов не должно быть выше 2 в одном поле зрения микроскопа.
У мальчиков число лейкоцитов в нормальном состоянии равно 0.4, а у девочек — 0.6 в поле зрения.
Сбор урины у малышей сопровождается определенными сложностями: невозможностью предугадать время следующего мочеиспускания у ребенка, невозможностью уговорить его помочиться в определенную емкость.
- Мочу собирают с утра. Образец должен быть исследован через несколько часов.
- Перед сбором урины нужно промыть половые органы. Для этого достаточно подмыться теплой водой.
- Урину рекомендуется собирать в чистую емкость.
- Первая доза мочи не подойдет. В ней имеются примеси бактерий. Они изменят результаты. Поэтому рекомендуется отлить немного мочи и лишь потом собирать образец.
- Накануне исследования необходимо убрать из меню все продукты, которые могут ярко окрасить урину.
При выполнении исследования рассматривают следующие параметры.
Цвет. Урина здорового человека желтая. При этом жидкость является прозрачной. Цвет мочи при цистите может быть, как желтым, так и красным, жидкость при этом мутная и воняет.
Лейкоциты. У здоровых мужчин число лейкоцитов не должно быть выше 3 в поле зрения, у женщин — 6 в поле зрения. Высокий уровень лейкоцитов говорит об инфицировании мочевого пузыря. Преобладание нейтрофилов среди лейкоцитов говорит о присутствии бактерий.
Гемоглобин. Иногда урина выглядит нормально, но в ней имеются примеси крови.
Эритроциты. У женщин нормальным является показатель не более 3 в поле зрения, для мужчин хорошим показателем является наличие единичных эритроцитов.
Белок. Уровень белка в моче при цистите превышает 1 г/л. Данное состояние — протеинурия — свидетельствует о развитии воспаления.
Глюкоза. У здоровых людей ее нет. Если она присутствует, это говорит о том, что почки слабо работают.
Кислотность. У здоровых людей реакция слабокислая. Если имеется воспалительный процесс, могут наблюдаться изменения реакции.
Плотность и удельный вес. Плотность в нормальных пределах составляет 1012 г/л — 1022 г/л.
Кетоновые тела. Нормой является 20—30 мг этого вещества.
Уробилиноген. Нормальное значение составляет не более 5—10 мг/л.
Билирубин. Его быть не должно.
Анализ мочи — основное исследование, которое выполняется при подозрении на наличие цистита. Существует несколько видов анализов. Они позволяют измерить количественные показатели состава урины, выявить возбудителей заболевания.
Лейкоцитоз, повышение уровня эритроцитов, белка и некоторых других показателей говорят о наличии патологии.
Определить воспалительный процесс можно по внешнему виду мочи. Она будет непрозрачная, в ней будут наблюдаться помутнения, кровянистые выделения, хлопья. Урина больного человека может неприятно пахнуть. Чтобы результаты анализов оказались достоверными, следует правильно выполнить сбор мочи.
источник
Цистит – очень неприятное заболевание: необходимость очень часто бегать в туалет сочетается с болезненностью мочеиспускания и плохим самочувствием.
Как влияет цистит на беременность? И есть ли особенности лечения будущих мам?
Циститом называют воспаление слизистой оболочки мочевого пузыря. Это заболевание может быть самостоятельным, но нередко оно сопровождает разнообразные болезни мочевыводящих путей (пиелонефрит – воспаление чашечно-лоханочной системы и ткани почки; мочекаменная болезнь и т.д.) и половых органов (например, кольпит – воспаление слизистой оболочки влагалища).
Цистит может протекать в острой или хронической форме. Острому циститу свойственны невысокая лихорадка (обычно температура тела ниже 38°С, она также может быть нормальной), слабость, снижение работоспособности и характерные местные симптомы, позволяющие предположить, а во многих случаях – безошибочно поставить диагноз.
К местным симптомам относятся:
- болезненное мочеиспускание (рези в конце мочеиспускания);
- учащенное мочеиспускание (каждые 30–60 мин);
- боль в надлобковой области, усиливающаяся при надавливании и наполнении мочевого пузыря;
- очень сильные позывы на мочеиспускание, не зависящие от времени суток и того, находится женщина в движении или в покое;
- количество мочи при однократном мочеиспускании невелико – не более 20 мл;
- может изменяться вид мочи: она становится мутной, розоватой.
Острый цистит продолжается 7–10 дней.
Женщины болеют циститом чаще мужчин в силу анатомических особенностей мочеиспускательного канала, так как уретра у женщин короткая, широкая и почти прямая – поэтому микробам проникать внутрь нее проще. Как следствие, создается больше возможностей для восходящей инфекции – такого пути заражения, при котором возбудитель попадает из нижележащих отделов в вышележащие, т.е. из мочеиспускательного канала – в мочевой пузырь, из мочевого пузыря – в мочеточники, а далее в почки.
Кроме того, у женщин мочевой пузырь и половые органы напрямую соединены лимфатическими сосудами, по которым инфекция (в случае возникновения воспаления в половых органах) беспрепятственно проникает в мочевой пузырь.
Также возможно и гематогенное (с кровью) попадание возбудителей болезни в мочевой пузырь из любого очага инфекции в организме, будь то гнойное воспаление миндалин (ангина, хронический тонзиллит) или воспаление желчного пузыря (холецистит) и т.д.
Если женщина страдает хроническим циститом, высока вероятность его обострения во время беременности. На фоне беременности изменяется гормональный фон организма (увеличивается количество прогестерона), чаще усугубляется нарушение микрофлоры влагалища, иммунитет организма снижается – все это создает благоприятные условия для обострения цистита.
Обострение цистита вызывает и переохлаждение, которое снижает местный иммунитет, в результате чего инфекция активно размножается и переносится в мочевой пузырь, вызывая воспалительную реакцию.
Цистит диагностируется преимущественно по общему анализу мочи. В общем анализе мочи обнаруживается значительное количество лейкоцитов за счет гнойных выделений из мочевого пузыря, а также эритроциты. Гематурия (наличие эритроцитов в моче) фиксируется обычно в конце мочеиспускания и является следствием травматизации струей мочи воспаленной слизистой оболочки шейки мочевого пузыря (нижняя часть мочевого пузыря). Эритроцитов обычно немного, но если их количество все-таки велико, моча приобретает розоватый оттенок. В моче находят также небольшое количество белка и много бактерий.
Поскольку основное лечение цистита предусматривает назначение антибиотиков, необходимо провести бактериологическое исследование мочи (посев), позволяющее определить, какой именно микроб вызвал болезнь, и установить его чувствительность к антибактериальным препаратам.
В общем анализе крови повышено содержание лейкоцитов, может быть увеличена скорость оседания эритроцитов (СОЭ).
Диета при цистите во время беременности. В острой стадии цистита беременной необходимо соблюдать специальную диету. Из рациона нужно исключить любую пищу, раздражающую мочевой пузырь: острое, соленое, копченое, маринованное. Рекомендуется уменьшить количество белка (рыба и мясо, творог, фасоль, сыр и т.д.), следует отказаться от продуктов, в которых много соли, крахмала (например, хлебобулочные изделия высшего сорта и картофель), а также от газированной воды и сладостей, содержащих рафинированный сахар.
Категорически запрещены при цистите алкогольные напитки, крепкие кофе и чай. Очень полезны каши из цельной крупы, фрукты, овощи и свежие овощные соки.
Есть ряд продуктов, способных существенно уменьшить жжение в мочеиспускательном канале на стадии обострения болезни. Это арбузы и морковный либо яблочно-свекольный соки. Их стоит включить в рацион беременной.
При циститах всегда рекомендуется много пить, чтобы вывести из организма продукты воспаления и жизнедеятельности бактерий и снизить риск распространения инфекции в почки: если нет склонности к отекам, то желательно употреблять 2–2,5 л жидкости в день. Лучше пить не простую воду, а клюквенный сок, так как он содержит природные вещества, противостоящие бактериям. Клюквенный морс оказывает такое же действие; но он менее кислый, чем сок.
Фитотерапия. Для лечения цистита используют сборы лекарственных растений, в состав которых входит толокнянка, ромашка, шиповник и зверобой. Эти травы обладают антибактериальным действием. Готовят их следующим образом.
Смешать, залить 400 мл кипятка, кипятить 30 с, настоять 20 мин, процедить. Пить по 50 мл 6 раз в день в течение 2-х месяцев.
- Листья толокнянки (3 г);
- Измельченные плоды шиповника (3 г);
- Листья подорожника (3 г);
- Трава зверобоя (2 г);
- Почки березы (2 г);
- Ромашка (2 г);
- Трава спорыша (2 г).
Смешать, залить 500 мл кипятка, кипятить 1 мин, настоять 20 мин, процедить. Пить по 100 мл 3 раза в день в течение 4-х месяцев, после перерыва повторить лечение.
Лекарственные препараты. Цистит у беременных лечится антибиотиками в форме таблеток. В I триместр для безопасности плода желательно использовать только препараты из группы пенициллина: АМПИЦИЛЛИН, АМОКСИЦИЛЛИН.
С 4 месяца беременности, помимо вышеуказанных лекарств, можно применять НИТРООКСИХИНОЛИН (препарат 5-НОК), нитрофураны: ФУРАГИН, ФУРАДОНИН, препараты налидиксовой кислоты: НЕГРАМ, НЕВИГРАМОН, а также антибиотики группы цефалоспоринов: ЦЕФАЛЕКСИН, ЦЕФУРОКСИМ, ЦЕФАКЛОР.
Курс лечения продолжается 5–7 дней. Дозировку лекарства определяет врач, в зависимости от степени тяжести заболевания.
Никакие тепловые процедуры (грелки, ванны) проводить при цистите не рекомендуется: они могут спровоцировать прерывание беременности и усилить кровотечение (при гематурии). Однако женщина должна тепло одеваться и не переохлаждаться.
На течение беременности и родов, а также на развитие плода цистит не влияет. Это обусловлено успешным лечением цистита в подавляющем большинстве случаев.
Если заболевание длится больше 7–10 дней, то наряду с лечением цистита нужно провести УЗИ почек, так как, возможно, имеет место распространение воспалительного процесса на вышележащие отделы мочевого тракта – почечные лоханки, почки – с развитием такого заболевания, как пиелонефрит, который более опасен при беременности, чем цистит.
Пиелонефрит является фактором риска развития гестоза – серьезного осложнения второй половины беременности, при котором повышается артериальное давление, появляются отеки и белок в моче.
Пиелонефрит может стать причиной преждевременных родов или плацентарной недостаточности, когда к плоду поступает недостаточно кислорода и питательных веществ из?за нарушения функции плаценты.
Если вы хотя бы однажды перенесли острый цистит, рекомендуется соблюдать некоторые правила профилактики этого заболевания, чтобы избежать повторного обострения, предупредить болезнь и помочь нормальному функционированию всей мочеполовой системы:
- Не допускайте переохлаждения.
- Не носите белье из искусственных материалов.
- Пейте больше жидкости: простую чистую воду без газа, морсы из ягод (клюквы, брусники, смородины и т.д.).
- Тщательно соблюдайте правила личной гигиены.
- Во время подмывания струя воды должна быть направлена спереди назад, так вы исключите возможность попадания микробов из области прямой кишки во влагалище и расположенное здесь наружное отверстие мочеиспускательного канала.
- Следите за регулярным опорожнением мочевого пузыря, поскольку длительный застой мочи в этом органе способствует развитию цистита.
- После полового акта рекомендуется помочиться, так как струя мочи смоет с области наружного отверстия мочеиспускательного канала микробы, полученные от полового партнера.
- Регулярно посещайте врачей – гинеколога, а при необходимости и уролога. Перед каждым приемом гинеколог просит сдать общий анализ мочи и во время посещения оценивает его результаты. При начавшемся цистите доктор увидит изменения в анализе и своевременно назначит лечение. Если же врача посещать редко, то болезнь можно запустить и вылечиться будет сложнее.
- Остерегайтесь купаться в загрязненных водоемах.
Еще один способ профилактики цистита – соблюдение диеты с ограничением соленого и острого, пряного и жареного, маринованного и консервированного, т.е. всего того, что может провоцировать раздражение мочевого пузыря. Питание должно быть максимально натуральным, следует отказаться от блюд с добавлением в них красителей, усилителей вкуса и запаха. Рекомендуются молочные продукты, грубая волокнистая пища, фрукты и овощи.
источник