Цистит – воспалительное заболевание мочевого пузыря. Это резервуар для накопления мочи объемом около 500 миллилитров. При его наполнении до определенного количества, возникает позыв на мочеиспускание, человек находит подходящее место и опорожняется. Мочевой пузырь представляет собой растягивающийся мышечный орган, изнутри выстланный слизистой оболочкой. Он пронизан множеством рецепторов растяжения и давления. Моча выходит через специальный выводящий канал – уретру. Этот участок тоже нередко подвергается воспалительным процессам, которые вызывают уретрит.

К особенностям женского цистита относятся явления: возникновение симптомов болезни после переохлаждений, начала половой жизни; связь с дисвагинозом, климаксом, беременностью, при которой воспаление иногда является первым сигнальным признаком подобного состояния. Для клинических проявлений характерны частота позывов, рези.
Воспаление мочевыводящего канала называется уретрит. К анатомическим особенностям женского организма стоит добавить то, что уретра у женщин короткая (около 4 см) и широкая (почти 1,5 мм). Это дает возможность проникновению инфекции восходящим путем. Микрофлора состоит из молочнокислых бактерий, как во влагалище.
Уретрит у женщин – более специфическое заболевание, которое не провоцируется обычными бактериями. Это объясняется тем, что короткая, широкая уретра хорошо промывается мочой, не способствуя своим строением застою урины. Она не имеет перегибов, сужений, не подвергается давлению со стороны простаты, которой у женщины нет.
Для возникновения уретрита нужно нечто большее, чем переохлаждение или инфекция. Как осложнение он может сопровождать цистит, но чаще возникает при участии агрессивной микрофлоры, передающейся половым путем, и персистирует в организме женщины «благодаря» партнеру. Возбудителями являются хламидии, микоплазмы, простейшие, вирус герпеса, грибки.
Клинически проявляется в виде частых позывов на мочеиспускание, резей при опорожнении, выделений из уретры кровянистого или гнойного характера.
У девушек до начала половой жизни встречается крайне редко.
В виду локализации воспалительного процесса в мочеполовой сфере симптомы будут сходными – дизурия, рези, изменение прозрачности мочи, появление в ней примесей.
Общая интоксикация (лихорадка, ознобы, головные боли, слабость, утомляемость) иногда развивается в ответ на различные осложнения, но в целом такое состояние не является характерным для обоих заболеваний, поскольку инфекция не генерализуется.
Мочевой пузырь, зажатый между другими органами, широкая короткая уретра являются предрасполагающими факторами для цистита и уретрита у женщин. Ежемесячные циклические изменения гормонального фона, климакс, беременность, роды также способствуют воспалениям мочеполовой сферы. Стоит обратить особое внимание на следующие провоцирующие факторы:
- общее снижение иммунитета при других заболеваниях;
- начало интенсивной половой жизни;
- несоблюдение правил личной гигиены, что сказывается именно на женском организме;
- не вылеченные болезни партнера.
Своевременное обследование, правильно назначенная терапия не дают хронизироваться состоянию. В противном случае не долеченное острое заболевание может дать о себе знать через годы, удивляя своим якобы беспричинным появлением.
Применение антибиотиков должно осуществляться с учетом чувствительности к ним патогенной флоры. Иначе у бактерий формируется устойчивость, а заболевание переходит в хроническую форму.
Лечение цистита и уретрита у женщин необходимо проводить до полного выздоровления, а не до момента устранения неприятных симптомов. Это важно для профилактики обострений и нарушений репродуктивной функции.
Симптомы цистита и уретрита клинически очень схожи. Часто они протекают совместно.
При сравнении этих заболеваний в изолированном виде можно выделить следующие различия. Для цистита специфичны частые позывы на опорожнение – дизурия. Для уретрита это не так характерно. При нем на первый план выступают выделения из уретры различного вида (кровь, гной, слизь), которые могут появляться также из влагалища. Это происходит потому, что стенки соседних органов плотно прилегают и воспаление быстро распространяется на них.
Уретрит чаще встречается специфический, полученный от мужчины. Поэтому в анамнезе может быть выявлен половой контакт с новым партнером, а время от случившейся близости до 
При цистите выделения не часты, скорее изменяется цвет и прозрачность мочи. При уретрите более характерны не рези, а жжение. Внешне видно покраснение вокруг наружного отверстия мочевыводящего канала.
Знание признаков заболеваний поможет разобраться, как самостоятельно отличить цистит от уретрита.
Диагностировать воспалительную патологию мочеполовых путей у женщины не сложно. Симптомы цистита и уретрита знакомы и узнаваемы. Главное в постановке диагноза – учесть следующие моменты:
- исключить опасную патологию – пиелонефрит, опухоли, полипы;
- определить возбудителя специфического воспаления, подобрать к нему препарат с учетом чувствительности;
- проводить диагностику женщины одновременно с ее партнером.
Для диагностики уретрита обязательно берутся мазки на микрофлору с целью определение ее чувствительности к препаратам у обоих партнеров. Процедуру делает врач. Перед исследованием исключаются антибиотики, интимные контакты, туалет наружных половых органов. Последнее мочеиспускание должно быть не позже часа до момента взятия биологического материала для анализа.
При постановке диагноза учитываются клинические признаки. Производится анализ мочи. Особенности расшифровки результата:
- повышенная более 1020 плотность;
- лейкоциты на поле зрения;
- эритроциты неизмененные;
- могут быть следы белка;
- глюкозы быть не должно.
Подобные параметры не указывают на источник воспаления или специфику инфекционного агента, а лишь подтверждают поставленный диагноз, исключают пиелонефрит и сахарный диабет.
Уретрит опасен для беременных возможным влиянием на развитие ребенка внутри утробы, поэтому самостоятельно справляться с болезнью нельзя.
Терапия начинается сразу после постановки предварительного диагноза, хотя подтвердить его нужно обязательно. В случае, когда первичное лечение не дает эффекта, есть возможность начать второй курс, но уже с учетом полученных результатов. Стандартная антибиотикотерапия начинается с нитрофуранов в дозах, назначаемых при цистите.
В домашних условиях лечить уретрит можно народными средствами только в дополнение к основным методам. Мочегонные чаи состоят из растений, которые способствуют выведению мочи, промывая слизистые, и снимают воспаление и спазм, улучшая отток крови. К ним относятся отвары их пол-пала, медвежьих ушек, ромашки, календулы, хвоща полевого.
Местное лечение не проводится, за исключением целебных сидячих ванночек с травами. Рекомендуется сухое тепло – белье «с начесом», пояса из собачьей шерсти. Обязателен прием витаминов для повышения защитных сил организма.
Лечение воспаления мочевого пузыря не отличается от терапевтической помощи при уретрите. Здесь не настолько важен посев на чувствительность, поскольку недуг реже бывает вызван специфической флорой. Достаточно уротропных антибиотиков широкого спектра действия и близких по принципу влияния препаратов. Самостоятельно лекарства принимаются в таблетках. Наиболее часто употребляют такие препараты:
- цефалоспорины – «Сепексин», «Цепорекс», «Торласпорин» в капсулах для взрослых по 500 мг трижды за 30-60 мин до еды, запивая водой;
- фторхинолоны – «Ломадей» по 400 мг один раз в день, внутрь, не разжевывать, запивать водой, до или после еды;
- нитрофураны – «Фурамаг» в капсулах по 50 мг или «Фурагин» в таблетках по 50 мг, принимать по 2 штуки 3 раза в сутки сразу после еды.
Проверенным препаратом является аминогликазид «Гентамицин», но он вводится только инъекционно и обладает ототоксическим эффектом.

Дополнительно применяются при лечении циститов и уретритов одинаковые препараты: противовоспалительные средства и мочегонные чаи, их механизм и лечебный эффект не отличаются.
Советы по предупреждению воспалений мочевыделительной системы не особо отличается от профилактики других заболеваний. Среди таких мер можно назвать следующие: повышение иммунитета, общее укрепление организма, занятия спортом.
Полностью предотвратить возникновение воспалений мочевого пузыря и уретры невозможно, нельзя предугадать реакцию организма на инфекцию, предвидеть, каким будет иммунный ответ. Но быть к себе внимательным, своевременно распознать болезненные проявления для их быстрого купирования необходимо.
Специфические рекомендации заключаются в следующем:
- обращать внимание на нарушения мочеиспусканий;
- соблюдать правила личной гигиены;
- обязательно получить эффективную терапию при возникновении острых форм;
- принимать лекарства совместно с партнером;
- восстанавливать нормальную микрофлору и иммунитет.
Симптомы воспалительных заболеваний урогенитальной сферы настолько специфичны, что не представляют труда для диагностики. У женщины существует постоянный контакт с выделениями, с нормальной кишечной флорой, которая при ослаблении общего иммунитета может вызвать усугубление состояния. Поэтому следует отнестись к циститу и уретриту со всей серьезностью, пролечить до полного выздоровления и провести контрольное исследование через определенное время.
источник
Так как некоторые заболевания женской мочеполовой системы имеют схожие проявления, у медиков нередко возникают проблемы с точной диагностикой. Цистит и уретрит относятся к заболеваниям со схожей симптоматикой.
Данные заболевания часто возникают и протекают одновременно. Методы лечения тоже зачастую одни и те же. Например, антибиотики используются и при цистите, и при уретрите у женщин.
При этом стоит отметить, что вид антибиотиков и дозировка в зависимости от конкретного заболевания будут существенно различаться.
Цистит и уретрит у женщин возникают на фоне ослабления иммунной системы организма, что приводит к активному размножению патогенной микрофлоры и началу воспалительных процессов в мочевом пузыре и мочеиспускательном канале.
К факторам, повышающим риск развитие цистита и уретрита, следует отнести:
- сидячий образ жизни и низкая двигательная активность, что становится причиной нарушения кровотока в области таза;
- регулярное употребление жирной, жареной и острой пищи;
- наличие гинекологических или урологических заболеваний или же попытка их самостоятельного лечения без обращения за помощью к специалистам;
- пребывание в состоянии постоянного стресса;
- регулярные незащищенные сексуальные контакты.
Врачи на протяжении последних лет для лечения цистита и уретрита начали применять комплексные методы медикаментозной терапии, которые предполагают назначение следующих препаратов:
- противомикробных средств и антибиотиков;
- иммуностимулирующих препаратов, повышающих сопротивляемость организма болезнетворным бактериям и вирусам;
- фитопрепаратов и гомеопатических средств.
При выборе лекарств из класса антибиотиков для лечения воспаления мочевого пузыря и уретры врачи руководствуются следующими критериями:
- чувствительность бактерии, являющейся возбудителем заболевания, к используемому препарату;
- беспрепятственное проникновение препарата в воспаленные ткани для непосредственного воздействия на очаг патологии;
- отсутствие у пациентки противопоказаний для использования конкретного лекарственного средства;
- препарат должен отличаться более щадящим воздействием на организм в сравнении с другими лекарственными средствами антимикробного действия;
- лекарство должен быть полностью совместимым с другими препаратами, использующимися в комплексной медикаментозной терапии;
- лекарственный препарат должен обладать щадящим воздействием не только на микрофлору кишечника, но и на микрофлору влагалища;
- лекарственное средство не должно быть слишком дорогим для большинства пациентов.
Продолжительность терапии, а также дозировки лекарств подбираются с учетом необходимости скорейшего достижения терапевтического эффекта.
Из-за определенных особенностей мочеполовой системы женщины страдают от бактериального воспаления мочевого пузыря и мочевыводящего канала чаще мужчин.
Кроме того, следует помнить, что для лечения этих патологий применяется, помимо лекарств от уретрита и цистита, физиотерапия и специальные диеты.
Антибактериальная терапия в рамках лечения воспаления мочевого пузыря и уретры предполагает применение следующих препаратов:
- антибиотиков;
- иммуномодуляторов для повышения сопротивляемости организма болезнетворным микроорганизмам;
- травяных сборов и средств гомеопатии.
Перед выбором конкретного метода лечения уретрита и цистита врач отправит женщину на полное обследование.
Только после получения результатов лабораторных исследований врач назначит перечень антибиотиков, которые потребуется принимать для достижения терапевтического эффекта.
В случае самостоятельного лечения и приема антибиотиков без рекомендации врача существует высокий риск проявления серьезных побочных эффектов и причинения вреда здоровью.
Чтобы правильно назначить лекарственные препараты, для начала необходимо точно определить возбудителя заболевания.
В том случае, если по каким-то причинам при лабораторных исследованиях не смогут выявить возбудителя, используются антибиотики широкого спектра действия.
Если воспаление мочевого пузыря было вызвано не патогенными бактериями, а другими возбудителями (грибками, простейшими), для терапии будут назначены не антибактериальные, а другие виды медикаментозных препаратов.
Для борьбы с хроническим циститом используются антибиотики в профилактических целях и в сниженной дозировке.
Врачи отдают предпочтение антибиотикам при лечении у женщин воспалительных процессов в уретре и мочевом пузыре, вызванных патогенными микроорганизмами, по следующим причинам:
- большинство бактерий чувствительно к воздействию антибиотиков, поэтому применение таких лекарственных средств позволяет быстро справляться с ними;
- большая часть активных веществ антибиотиков выводится с мочой, что повышает общую эффективность терапии;
- антибиотики, как правило, выпускаются в форме таблеток, что облегчает использование этих лекарств.
В отдельных случаях для лечения могут использовать антибиотики широкого спектра действия, обладающие способностью справляться с различными типами микроорганизмов.
Длительность курса приема антибиотиков широкого спектра действия может составлять от одного до семи дней. По завершении лечения сдаются лабораторные анализы для подтверждения отсутствия инфекции.
Таким образом предотвращается развитие хронических заболеваний мочеполовой системы.
Современные терапевтические методы лечения инфекций мочеполовой системы предполагают использование различных групп антибиотиков при цистите, имеющих как синтетическое, так и полусинтетическое происхождение.
Главной функцией таких препаратов является подавление патогенных микроорганизмов. Медикаментозное лечение заболевания предполагает применение следующих препаратов от цистита и уретрита у женщин:
- оральных цефалоспоринов, являющихся антибиотиками широкого спектра действия. Они зачастую назначаются при лечении неспецифического воспаления уретры и мочевого пузыря;
- ингибиторозащищенных пенициллинов. Применяются в форме инъекций. Эти препараты назначаются при терапии острого цистита и бактериального воспаления уретры;
- фторхинолонов. Длительность лечения этими препаратами составляет от 3 до 5 дней. Они применяются при терапии острого неосложненного воспаления мочевого пузыря и мочеиспускательного канала;
- макролидов. Применяются для профилактики воспаления мочевого пузыря и уретры;
- производных фосфоновой кислоты. Препарат в виде гранулированного белого порошка для приготовления раствора. Он используется при лечении острого бактериального цистита, а также бактериального неспецифического воспаления уретры.
Для лечения у женщин уретрита и цистита, как правило, назначаются антибиотики в форме таблеток.
Правда, некоторые таблетки могут оказывать негативное воздействие на слизистую оболочку желудочно-кишечного тракта, поэтому, помимо таблетированных препаратов, в рамках терапии могут использоваться следующие формы лекарственных средств:
- растворы для внутримышечных и внутривенных инъекций. Они назначаются в наиболее запущенных случаях, когда необходимо быстрое поступление лекарственного вещества в кровоток;
- вагинальные свечи. Препараты в такой форме широко применяются в современной гинекологии для лечения воспалительных инфекционных заболеваний. Как правило, свечи назначаются при терапии воспаления мочевого пузыря и мочеиспускательного канала в комплексе с таблетками и инъекциями;
- антибиотики в виде жидкости, которая вводится через катетер в мочевой пузырь. Подобные препараты оказывают непосредственное воздействие на патогенную микрофлору, являющуюся причиной возникновения воспаления в уретре или пузыре.
Лечение цистита и уретрита у женщин, находящихся в положении, предполагает постоянный мониторинг состояния здоровья пациентки, что обусловлено возможными рисками для плода.
Как правило, беременным женщинам назначают производные фосфоновой кислоты в дозировке 3 грамма. Этот препарат принимается раз в день. В отдельных случаях может потребоваться повышение дозировки или же прохождение повторного курса лечения.
К неэффективным средствам при цистите и воспалении мочевыводящего канала у женщин можно отнести некоторые антибиотики, которые не оказывают необходимого воздействия на патогенные микроорганизмы, являющиеся возбудителями заболевания.
Антибиотики класса нитрофуранов абсолютно неэффективны при лечении цистита и уретрита. Прием таких препаратов имеет смысл только в целях профилактики. В трети случаев антибиотик ампиллицин также оказывает неэффективным.
Антибиотики могут использоваться только после получения результатов диагностики и лабораторных анализов.
Это связано с тем, что антибиотики имеют следующие противопоказания для применения:
- нарушение работы печени;
- воспалительные процессы в почках;
- невосприимчивость возбудителя к антибиотикам;
- индивидуальная непереносимость компонентов препарата;
- нарушения работы сердца.
Для постановки правильного диагноза при уретрите и цистите потребуется в первую очередь обратиться к специалисту для проведения обследования и анализов.
Продолжительность терапии напрямую будет зависеть от тяжести заболевания, а также от того, насколько быстро пациентка обратиться к врачу после появления первых симптомов болезни.
Процесс лечения, помимо фармакологических препаратов, также предполагает исключение из рациона острой, жареной и жирной пищи, а также предотвращение переохлаждения.
После завершения лечения рекомендуются прием курсом иммуностимуляторов для повышения защитных свойств организма, так как именно иммунная система отвечает за предотвращение размножения патогенных микроорганизмов, вызывающих бактериальное воспаление в уретре и мочевом пузыре.
Опытные врачи нередко лечат цистит не только медикаментами, в частности антибиотиками, но и при помощи методов физиотерапии. Например, все чаще терапия цистита и уретрита включает электрофорез.
Кроме того, практикуется использования ультразвуковых процедур для ускорения процесса регенерации поврежденных тканей.
Также популярным методом лечения воспаления мочеполовой системы являются тепловые процедуры, предполагающая кратковременный нагрев области воспаления.
Важно: при наличии онкологических заболеваний, частых кровотечений и повышенной температуры использование любых физиотерапевтических методов терапии бактериального воспаления мочевого пузыря и уретры у женщин противопоказано.
Цистит у женщин, равно как и уретрит, является одним из наиболее частых заболеваний, возникающих на фоне переохлаждения, стрессов, неправильного питания, а также беспорядочных половых связей.
Минимизировать возможность возникновения бактериального воспаления позволит соблюдение правил профилактики.
В любом случае при появлении первых признаков воспаления мочеполовой системы следует незамедлительно обращаться за помощью к специалистам и не заниматься самолечением, это поможет избежать осложнений
источник
Бактериальный цистит — воспалительная болезнь мочевого пузыря, которая развивается при попадании патогенных бактерий внутрь полости.
Патология распространена у женщин, в силу анатомических особенностей мочеиспускательного канала. У представительниц женского пола — короткий, с воронкообразной формой, что упрощает прохождение возбудителя по нему.
Все известные микроорганизмы способны вызывать цистит. Самыми распространенными являются стафилококк, стрептококк, трихомонада, уреаплазма, гонококк, трепонема. 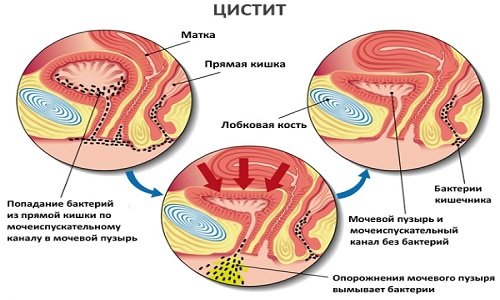
Выделяют два вида бактериального цистита: первичный и вторичный. Первичный возникает, если возбудитель попадает из внешней среды непосредственно в мочевой пузырь.
А при вторичном, инфицирование происходит как результат распространения инфекции из других очагов патологии.
Инфицирование мочевого пузыря происходит следующими путями:
- Контактно-бытовой. Попадание инфекции внутрь мочевого пузыря происходит при нарушении правил интимной гигиены, использовании грязного нижнего белья или полотенца. Такой путь инфицирования чаще встречается у женщин. У мужчин встречается редко, так как из-за длинного и узкого мочеиспускательного канала, бактерии попадают внутрь мочевого пузыря в единичном количестве. Для иммунной системы это не является проблемой.
- Половой. Во время полового акта возможно инфицирование, как от полового партнера, так и занесение инфекции с наружных половых органов, влагалища или ануса. Стоит отметить, что для женщин, даже половой акт с использованием барьерных контрацептивов представляет угрозу. Презерватив может стать механизмом передачи инфекции из влагалища. Оральный секс тоже является риском для развития бактериального цистита, так как в ротовой полости, возможно есть кариозные зубы, и имеются бактерии.
- Инфицирование по кровеносным или лимфатическим сосудам. Если внутри организма гнойные очаги (абсцессы, гнойничковые поражения кожи, гниющие раны и т.д.), то по сосудам инфекция заносится в органы, внутрь мочевого пузыря. Вторичный бактериальный цистит является осложнением других патологий.

Бактериальный цистит начинается остро. Начало болезни имеет следующие симптомы:
- Повышение температуры тела. В первые часы болезни температура тела поднимается до 38, а далее, в зависимости от наличия терапии и состояния пациента, может нарастать. Выделяют случаи, когда цистит протекает при нормальной температуре. Это не является нормой и свидетельствует о нарушениях в работе иммунной системы.
- Расстройства мочеиспускания. Как результат этого, стенки мочевого пузыря воспалены, становятся чувствительны и организм начинает воспринимать незначительное количество мочи, как полное наполнение мочевого пузыря. Из-за этого мочеиспускания становятся учащенными и сопровождаются болезненными ощущениями. При длительном течении болезни в моче появляются примеси гноя и крови, что является признаком усугубления патологического процесса. У женщин может наблюдаться недержание мочи при кашле, чиханье, громком смехе или физических нагрузках.
- Интоксикация организма. Как результат паразитирования внутри организма бактерий, в кровь попадают токсины и продукты жизнедеятельности. Из-за этого повышается утомляемость, ухудшается самочувствие. Возникает ломота в теле, что свидетельствует о накоплении токсинов в мышцах.
Интенсивность проявления симптомов зависит от типа возбудителя (зависимо от типа возбудителя тот, или иной симптом может быть выражен ярче) и состояния организма.
При распространении бактерий из мочевого пузыря внутрь почек появляются боли в пояснице, повышение артериального давления и развитие отеков на лице.
Диагностические мероприятия при бактериальном цистите состоят из таких анализов и обследований:
- Общий анализ крови и мочи. Эти клинические анализы необходимы для оценки состояния организма и того, на сколько воспаление вредит. В общем анализе крови будет отмечаться повышенное количество лейкоцитов, возможны элементы анемии (при наличии крови в моче), увеличение скорости оседания эритроцитов. В анализе мочи будут такие изменения, как наличие лейкоцитов, гноя, большое количество цилиндров. Моча имеет мутный цвет, появляется осадок при отстаивании, возможен неприятный запах.
- Бактериологический посев мочи. Это исследование проводится для определения возбудителя. Небольшое количество мочи наносится на специальную питательную среду в чашке Петри, которую затем помещают в термостат. При таких условиях микроорганизмы, если имеются, быстро развиваются и размножаются. Этот анализ совмещают с исследованием на чувствительность возбудителя к тем или иным группам антибиотиков, что необходимо для назначения лечения.
- УЗИ органов малого таза и почек. Ультразвуковое исследование необходимо для того, чтобы определить степень распространения процесса, площади воспаления и поражение других органов мочеполовой системы. Кроме того, при выявлении воспаления в других органах можно определить первопричину вторичного бактериального цистита.
- Проба на индивидуальную чувствительность к антибиотикам. Этот анализ проводится непосредственно перед началом лечения, когда предварительно выбран антибактериальный препарат. Сильно разведенный антибиотик вводится внутрикожно в область предплечья. Такая проба нужна для исключения аллергической реакции.
Основой лечения бактериального цистита является применение антибиотиков. В зависимости от типа возбудителя используют антибиотики широкого спектра или комплексные препараты для лечения цистита.
Выбором препаратов и дозировки занимается исключительно лечащий врач, так как он учитывает особенности течения болезни, особенности организма и противопоказания.
Кроме антибактериальных средств, которые являются этиотропной терапией, необходимо и симптоматическое лечение. Состоит из следующих групп препаратов:
- Негормональные противовоспалительные. Лекарственные средства необходимы для того, чтобы устранить неприятные ощущения во время мочеиспускания. Эти препараты рекомендуют применять в виде ректальных свечей, так как таблетки оказывают ульцерогенное действие на слизистую желудка и приводят к гастриту или язве.
- Мочегонные средства. Применение мочегонных основано на том, что увеличение вырабатываемой мочи обеспечивает механическое вымывание бактерий, что является профилактикой осложнения в виде пиелонефрита. Используют химические средства: «Маннитол» или «Фуросемид», так и натурального происхождения. Оптимальным вариантом будет использование чая из плодов шиповника. Шиповник оказывает не только мочегонный эффект, но и богат витамином С, который поможет организму быстрее справиться с болезнью.
- Общеукрепляющие препараты. Рекомендуется применение иммуностимуляторов и витаминных комплексов. Обеспечивают активизацию защитных средств организма, что приведет к выздоровлению и устранению остаточных явлений.
Главной проблемой, которая возникает как результат бактериального цистита, является пиелонефрит. Это болезнь почек, возникающая в результате попадания внутрь почечной лоханки бактерий.
Эта патология сопровождается повышением артериального давления, уменьшением количества мочи и положительным симптомом Пастернацкого (боль при легком постукивании в области почек).
Пиелонефрит требует незамедлительного врачебного вмешательства и пересмотра лечения, так как высока вероятность развития почечной недостаточности. 
Кроме распространения инфекционного процесса в почки, существует риск поражения близлежащих органов.
У женщин, это проявится в виде воспаления влагалища, шейки матки, вульвы. Редко возможно развитие эндометрита или сальпингоофорита.
У мужчин часто встречается простатит. Появляется в том случае, если воспаление в мочевом пузыре локализуется на задней стенке мочевого пузыря.
При отсутствии лечения возникает острая задержка мочи. Это происходит при формировании кровяных сгустков или при большом количестве гноя. Такое состояние требует наложения эпицистостомы для оттока мочи.
Основой профилактики бактериального цистита является соблюдение правил личной гигиены. Это важно для женщин.
Кроме того, соблюдают меры предосторожности при интимной близости, так как половой путь передачи распространен среди людей 18-35 лет.
Цистит, который вызван бактериями, является распространенной формой воспаления мочевого пузыря. Среди женщин, 80% хоть раз в жизни сталкивались с этой патологией.
Болезнь требует медикаментозного лечения, так как отсутствие приводит к хронизации инфекции или распространению на другие органы.
Не стоит заниматься самолечением, а при появлении первых симптомов обраща к врачу.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2017
Цистит – это острое или хроническое воспаление оболочек мочевого пузыря.
Уретрит — это воспаление мочеиспускательного канала, основным проявлением которого являются выделения из уретры и боль при мочеиспускании.
| МКБ-10 | |
| Код | Название |
| N30 | Цистит |
| N34 | Уретрит и уретральный синдром |
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| УЗИ | – | ультразвуковое исследование |
| КТ | – | компьютерная томография |
| МРТ | – | магнитно-резонансная томография |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| СОЭ | – | скорость оседания эритроцитов |
| ЭКГ | – | электрокардиограмма |
| ИМВП | – | инфекция мочевыводящих путей |
Пользователи протокола: врачи скорой неотложной медицинской помощи, врачи общей практики, терапевты, урологи,хирурги.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| 1а | Доказательства получены путем метаанализарандомизированных исследований |
| 1b | Доказательства, полученные как минимум в 1 рандомизированном исследовании |
| 2а | Доказательства полученные при проведении 1 хорошо спланированного контролируемого нерандомизированного исследования |
| 3 | Доказательства получены при проведении неэкспериментального исследования (сравнительного исследования, корреляционного анализа, исследования отдельных клинических случаев) |
| 4 | Доказательства, полученные из отчетов экспертных комиссий, на основе мнений или клинического опыта авторитетных специалистов |
| Тип | Категория факторов риска | Примеры факторов риска |
| O | Не известно/ сопутствующие факторы риска | Здоровая женщина в пременопаузальном периоде |
| R | Факторы риска рецидивирующей ИМВП, но без риска тяжелого исхода | Половое поведение и использование контрацептивов Дефицит гормонов в постменопаузальном возрасте Секреторный тип определенной группы крови Контролируемый сахарный диабет |
| E | Факторы риска вне мочеполовой системы, с риском более тяжелого исхода | Беременность Мужской пол Плохо контролируемый сахарный диабет Выраженная иммуносупрессия Болезни соединительной ткани Недоношенные дети, новорожденные |
| N | Нефропатии с риском более тяжелого исхода | Клинические признаки почечной недостаточности Поликистозная нефропатия |
| U | Урологические факторы риска, с риском более тяжелого исхода, который можно устранить во время лечения | Обструкция мочеточника (камень, стриктура) Кратковременно установленный катетер Бессимптомная бактериурия Контролируемая нейрогенная дисфункция мочевого пузыря Урологическая операция |
| C | Постоянный катетер Катетер и не разрешившиеся урологические факторы риска, с риском более тяжелого исхода | Длительная уретральная катетеризация Неразрешенная обструкция МВП Плохо контролируемый нейрогенный мочевой пузырь |
По патогенезу:
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ 2
Диагностические критерии
Жалобы и анамнез:
· боли в надлобковой области (цистит);
· выделения из уретры;
· зуд и жжение при мочеиспускании (уретрит);
· озноб;
· лихорадка;
· слабость.
Физикальное обследование:
· болезненность при пальпации мочевого пузыря – цистит;
· при осмотре отмечаются выделения из уретры – уретрит.
Лабораторные исследования:
Основные:
· ОАК;
· ОАМ;
· бактериологический посев мочи с чувствительностью к антибиотикам.
В клинико-лабораторных данных отмечается увеличение СОЭ, возможен лейкоцитоз, лейкоцитурия, наличие инфекции при бактериологическом посеве мочи.
Инструментальные исследования:
· УЗИ мочевого пузыря – УЗИ картина при циститах, выявляется утолщение стенки, более 5 мм. Содержимое мочевого пузыря может быть неоднородным – определяться взвесь или осадок.
· УЗИ уретры – при уретритах, является не информативной, может выявляться утолщение стенки мочеиспускательного канала
Показания для консультации специалистов:
· консультация дерматовенеролога – при подозрительных высыпаниях (шелушениях, язв и т.д.) при осмотре тела, в области гениталий
· консультация гинеколога – при наличии жалоб и болезней со стороны гинекологических органов. При патологических выделениях из влагалища, нарушение менструального цикла и болезненность придатков при пальпации.
Диагностический алгоритм: (схема) нет.
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Обострение хронического поясничного остеохондроза /грыжа межпозвоночного диска | Боли в поясничной области | Осмотр невролога, Обзорный рентген поясничного отдела позвоночника, КТ поясничного отдела позвоночника | Длительный анамнез заболевания, наличие травм позвоночника, боли усиливающиеся при движении |
| Туберкулезный цистит | Боли в надлобковой области | Анализ на микобактерии туберкулеза в моче, Осмотр фтизиатра | Контакт с больными туберкулезом, Ранее перенесенный туберкулез |
| Миома матки, эндометрит, сальпингооофарит, киста яичника | Боли в надлобковой области | УЗИ матки, и их придактов, осмотр гинеколога | Связь болевого синдрома с менструальным циклом |
| Гонорейный уретрит | Уретральные выделения, ззуд и жжение при мочеиспускании | Выявление гонококков в мазке уретры Осмотр дерматовенеролога | Незащищенный половой контакт |
Получить консультацию по медтуризму
Получить консультацию по медтуризму
| Амикацин (Amikacin) |
| Амоксициллин (Amoxicillin) |
| Гентамицин (Gentamicin) |
| Дорипенем (Doripenem) |
| Имипенем (Imipenem) |
| Итраконазол (Itraconazole) |
| Кетопрофен (Ketoprofen) |
| Клавулановая кислота (Clavulanic acid) |
| Левофлоксацин (Levofloxacin) |
| Меропенем (Meropenem) |
| Нитрофурантоин (Nitrofurantoin) |
| Пиперациллин (Piperacillin) |
| Фентиконазол (Fenticonazole) |
| Флуконазол (Fluconazole) |
| Фосфомицин (Fosfomycin) |
| Фуразидин (Furazidin) |
| Цефепим (Cefepime) |
| Цефиксим (Cefixime) |
| Цефотаксим (Cefotaxime) |
| Цефподоксим (Cefpodoxime) |
| Цефтазидим (Ceftazidime) |
| Цефтибутен (Ceftibuten) |
| Цефтриаксон (Ceftriaxone) |
| Циластатин (Cilastatin) |
| Ципрофлоксацин (Ciprofloxacin) |
| Эртапенем (Ertapenem) |
| (J01G) Аминогликозиды |
| (J01DH) Карбапенемы |
| (J01CR) Комбинации пенициллинов (в т.ч. с ингибиторами бета-лактамаз) |
| (J01MA) Фторхинолоны |
| (J01DD) Цефалоспорины третьего поколения |
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [1-5,13,14]
На амбулаторном уровне лечатся острый и хронический цистит (неосложненный с обычным течением) и уретрит (неосложненный, с обычным течением).
Немедикаментозное лечение:
· режим полупостельный;
· стол №7 или 15.
Медикаментозное лечение[2,4,5]:
При остром неосложненном цистите легкой и средней степени достаточно назначения пероральной терапии в течение 10–14 дней (1b, УД – B). Фторхинолоны в течение 7–10 дней могут быть рекомендованы как терапия первой линии, если резистентностьE. coli 10 % к ко-тримоксазолу он не подходит для эмпирической терапии в большинстве регионов, однако препарат может применяться после подтверждения чувствительности микроорганизмов [16] (1b, УД – B). Ко-амоксиклав не рекомендуется как препарат первой линии для эмпирической пероральной терапии острого цистита (4, УД – B). Но он может применяться после подтверждения чувствительности грамположительной микрофлоры (4, УД – С).
Острый неосложненный цистит легкой и средней степени тяжести
| Антибиотик | Доза | Продолжительность терапии |
| Левофлоксацин | 0,5 внутрь 1 раз | 7-10 дней |
| Левофлоксацин | 0,75 внутрь 1 раз | 5 дней |
| Ципрофлоксацин | 0,5-075внутрь 2 раза | 7-10 дней |
| Ципрофлоксацин | 1,0*1 внутрь 1 раз | 5 дней |
| Антибиотик | Доза | Продолжительность терапии | ||
| Амоксицилинквалуанат | 0,5-0,125 внутрь 3 раза | 14 дней | ||
| Цефиксим | 0,4 внутрь 1 раз | 7-10 дней | ||
| Средства выбора | Альтернативные препараты |
| Фосфамицинатрометомол внутрь 3,0 гр | Офлоксацин 0,2 внутрь 2 раза 3 дня |
| Фурозидин 0,1 внутрь 3 раза 5 дней | Ципрофлоксацин 0,5 внутрь 2 раза 3 дня |
| Нитрофурантоин 0,1 внутрь 3,4 раза 5 дней | Левофлоксацин 0,5 внутрь 1 раз 3 дня |
| Цефиксим 0,4 внутрь 1 раз 5 дней |
| Антибиотик | Доза | Продолжительность терапии |
| Левофлоксацин | 0,5 внутрь 1 раз | 7-10 дней |
| Левофлоксацин | 0,75 внутрь 1 раз | 5 дней |
| Ципрофлоксацин | 0,5-075внутрь 2 раза | 7-10 дней |
| Ципрофлоксацин | 1,0*1 внутрь 1 раз | 5 дней |
| Амоксицилинквалуанат | 0,5-0,125 внутрь 3 раза | 14 дней |
| Цефтибутен | 0,4 внутрь 1 раз | 10 дней |
| Цефиксим | 0,4 внутрь 1 раз | 7-10 дней |
| Фосфамицинатрометомол | внутрь 3,0 гр 1 раз | Однократно |
| Фурозидин | 0,1 внутрь 3 раза | 5 дней |
| Нитрофурантоин | 0,1 внутрь 3,4 раза | 5 дней |
Перечень дополнительных лекарственных средств:
Анальгезирующие препараты (кетопрофен 2,0 в/м при болях).
Противогрибковые:флуконазол 150 мг 1 раз рeros, интраконазол 100мг 1 раз в день пер ос 7-14 дней, фентиконазол 600 мг или 1000* мг 1 капсулу интравагинально однократно или крем 2% по 5 мг 1 раз в сутки 7 дней, тербинафин 250 мг 1 раз в день 7-14 дней (при наличии кандидозной инфекции).
* применение после регистрации в РК
Хирургическое вмешательство:нет.
Дальнейшее ведение: после проведения консервативной терапии проведение контрольного обследования общего анализа мочи и бактериального посева.
Индикаторы эффективности лечения [13,14]:
· устранение воспалительного процесса;
· отсутствие болевого синдрома;
· нормализация клинико-лабораторных показателей и инструментальных методов исследования.
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ [19]
Тактика лечения осложненных ИМВП зависит от степени тяжести заболевания. Лечение состоит из 3 основных направлений:
· устранение урологических нарушений;
· антимикробная терапия и, при необходимости, поддерживающая терапия. Пациенты с осложненными ИМВП часто нуждаются в госпитализации. Для того чтобы избежать появления резистентных штаммов, терапия, по возможности, должна проводиться на основании результатов культурального исследования мочи. При необходимости проведения эмпирической терапии спектр активности выбранного антибиотика должен охватывать наиболее вероятных возбудителей (УД – А).
Рекомендуемыми препаратами являются: фторхинолоны с преимущественным выведением почками, ингибитор-защищенные аминопенициллины, цефалоспорины 2 или 3а группы или, при необходимости проведения парентеральной терапии, аминогликозиды(УД – 1b, УД – B).
При неэффективности стартовой терапии или в случае клинически тяжелой инфекции следует выбрать антибиотик с более широким спектром, который будет также активен и в отношении Pseudomonasspp.(УД – 1b, УД – B), например: фторхинолон (если не использовался для стартовой терапии), ингибитор-защищенный ациламинопенициллин (пиперациллин), цефалоспорин 3b группы или карбапенем с/без аминогликозида(УД – 1b, УД – B). Продолжительность лечения обычно составляет 7–14 дней (УД – 1b, УД – A), но иногда может быть увеличена до 21 дня (УД – 1b, УД – A). Добиться полного излечения без рецидивов инфекции обычно невозможно до тех пор, пока не будут полностью устранены предрасполагающие факторы. Культуральное исследование мочи следует проводить через 5–9 дней после завершения терапии и затем еще через 4–6 недель(УД – В).
Немедикаментозное лечение:
· режим полупостельный;
· стол №7 или 15.
Медикаментозное лечение[2,10]:
Пациентам с острым циститом тяжелой степени, которые не могут получать пероральные препараты из-за системных симптомов, таких как тошнота и рвота, необходимо назначить начальную парентеральную терапию одним из приведенных антибиотиков.
| Рекомендации | Уровень доказательности |
| Парентеральныефторхинолоны в регионах, где резистентность E. Coli к ним составляет | 1b |
| Цефалоспорины III поколения в техрегионах, где встречаемость БЛРС-продуцирующих штаммов E. coli составляет | 1b |
| Аминопенициллины + ингибиторы β-лактамаз, при известной чувствительности к ним грамположительных микроорганизмов | 4 |
| Аминогликозиды или карбапенемы в регионах, где встречаемость штаммов E. coli,резистентных к фторхинолонам и/или продуцирующих БЛРС, составляет > 10 % | 1b |
Госпитализация в стационар необходима при невозможности исключить осложняющие факторы доступными инструментальными методами и/или у пациента определяются клинические признаки и симптомы сепсиса (УД – 4, УД – B).
После улучшения состояния пациент может быть переведен на пероральный прием одного из вышеприведенных препаратов, если выделенные микроорганизмы чувствительны к ним, для завершения 1–2-недельного курса лечения (УД – 1b, УД –B).
Перечень основных лекарственных средств:
| Антибиотик | Дневная доза | Литература |
| Ципрофлоксацин | 400 мг 2 раза в день | 2 |
| Левофлоксацин | 750 мг 1 раз в день | 16 |
| Левофлоксацин | 250–500 мг 1 раз в день | 2 |
| Альтернативные препараты | ||
| Цефотаксим | 2 г 4 раза в день | 15 |
| Цефтриаксон | 1–2 г 1 раз в день | 2 |
| Цефтазидим | 1–2 г 4 раза в день | 13 |
| Цефепим | ||
Ко-амоксиклав
1,5 г 4 раза в день
После улучшения пациент может быть переведен на пероральный прием одного из вышеперечисленных антибиотиков (если он активен в отношении микроорганизма) для завершения 1–2-недельного курса лечения. Поэтому указана только дневная доза и нет продолжительности приема [2,10].
Перечень дополнительных лекарственных средств:
Анальгезирующие препараты (кетопрофен 2,0 в/м при болях)
Противогрибковые: флуконазол 150 мг 1 раз рeros, интраконазол 100мг 1 раз в день пер ос 7-14 дней, фентиконазол 600 мг или 1000* мг 1 капсулу интравагинально 1 раз в день, тербинафин 250 мг 1 раз в день 7-14 дней (при наличии кандидозной инфекции).
Хирургическое вмешательство: нет.
Дальнейшее ведение:
· наблюдение у уролога 1 раз в год;
· ограничение физической нагрузки в течении 2-х месяцев;
· контроль креатинина, мочевины, ОАК, ОАМ , бактериальный посев мочи, УЗИ через 1 месяц.
Индикаторы эффективности лечения:
· устранение воспалительного процесса;
· отсутствие болевого синдрома;
· нормализация клинико-лабораторных показателей и инструментальных методов.
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ [15,16]
Показания для плановой госпитализации:
· при безуспешности консервативной терапии и наличии «холодных» гнойных очагов деструкции.
Показания для экстренной госпитализации:
· гипертермическая реакция;
· тошнота, рвота, интоксикация;
· пальпируемый болезненный и увеличенный в размерах мочевой пузырь, при безуспешности консервативной терапии и наличии гнойных очагов деструкции.
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2017
- 1. Н.А. Нечипоренко, А.Н. Нечипоренко/Неотложные состояния в урологии: учебное пособие.- Минск: Высшаяшкола 2012.-с 107-237. 2. M. Grabe (Chair), R. Bartoletti, T.E. et al. Gu >
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
1) Макажанов Марат Абзалович – доктор медицинских наук, профессор, заведующий отделением андрологии АО «Научный центр урологии имени академика Б. У. Джарбусынова».
2) Максутов Куаныш Жолымбетович – АО «Научный центр урологии имени академика Б. У. Джарбусынова», уролог, старший научный сотрудник.
3) Айтказин Бейбит Мухтарович – кандидат медицинских наук, уролог, АО «Научный центр урологии имени академика Б. У. Джарбусынова».
4) Нисанбаев Абдолла Дюсенбекович – ассистент кафедрыхирургических болезней №1 с курсом урологии РГП на ПХВ «Казахский Национальный Медицинский университет им. С.Д. Асфендиарова».
5) Макалкина Лариса Геннадьевна – кандидат медицинских наук, доцент кафедры клинической фармакологии АО «Медицинский университет Астана», клинический фармаколог.Указание на отсутствие конфликта интересов:нет
Список рецензентов:
1) Жантелеева Лязат Асановна – доктор медицинских наук, заведующая кафедрой урологии Казахстанско-Российского Медицинского Университета.Указание условий пересмотра протокола:пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
источник






 Интенсивность проявления симптомов зависит от типа возбудителя (зависимо от типа возбудителя тот, или иной симптом может быть выражен ярче) и состояния организма.
Интенсивность проявления симптомов зависит от типа возбудителя (зависимо от типа возбудителя тот, или иной симптом может быть выражен ярче) и состояния организма.