Жидкость в легких
У онкологического больного появилась жидкость в легких — что это означает? Насколько это опасно? Как лечить это состояние?
«Жидкость в легких» — не совсем медицинский термин. Когда произносят это словосочетание, обычно имеют в виду одно из двух состояний:
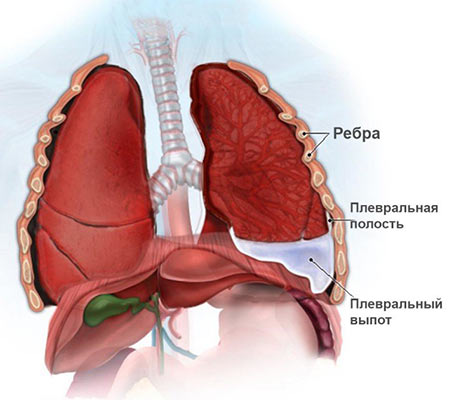
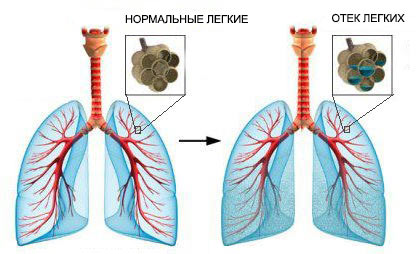
- Отек легкого. Легочная ткань состоит из многочисленных мельчайших мешочков с тонкой стенкой — альвеол. Именно через них происходит насыщение крови кислородом и выделение углекислого газа в воздух. Если в них скапливается жидкость, такое состояние называют отеком легкого.
- Экссудативный плеврит. При этом жидкость скапливается между листками плевры — тонкой пленки из соединительной ткани, которая покрывает легкие и выстилает изнутри стенки грудной полости.
В этой статье мы поговорим о «жидкости в легких», которая вызвана отеком легкого.
Причины появления жидкости в легком
Отек легкого может возникать не только при онкологических заболеваниях. Все причины этого состояния делят на две большие группы:
- Кардиогенные — связанные с нарушением работы сердца.
- Некардиогенные — связанные с другими патологическими процессами в организме, например, с увеличением проницаемости легочных капилляров.
Подробнее о возможных причинах отёка:
- Онкологические заболевания внутренних органов
- Различные болезни, вызывающие сепсис, пневмонию, застои кровообращения
- Передозировка ряда лекарств, а также наркотических средств
- Воздействие радиации на ткани лёгких
- Болезни сердца в стадии декомпенсации
- Тромбоэмболия сосудов и капилляров лёгких
При онкологических заболеваниях встречаются как кардиогенные, так и некардиогенные причины.
Народные средства
Существует множество «народных» способов лечения отёка лёгкого. Среди рецептов, которые должны способствовать снятию отёка, наиболее часто встречаются составы на основе следующих растений:
- Вишня
- Лен
- Корень солодки
- Плоды можжевельника
- Корень любистка
- Корень стальника
- Зверобой
- Плоды шиповника
- Листья крапивы
- Листы подорожника
- Лист толокнянки
Эти и некоторые другие растения в различных пропорциях предлагается заварить, запарить или настоять. Такой раствор должен помочь в лечении патологии.
Некоторые вещества, содержащиеся в этих растениях, действительно могут способствовать облегчению симптомов, однако, в качестве основного лечения, малоэффективны.
Жидкость в легких при онкологии
У онкологических больных отек легкого нередко возникает в качестве осложнения химиотерапии.
Некоторые противоопухолевые препараты (антрациклины, циклофосфамид) и высокодозная лучевая терапия вызывают поражение сердечной мышцы — кардиомиопатию. При этом мышцы желудочков сердца слабеют и не могут адекватно справляться со своими функциями, развивается сердечная недостаточность, которая приводит к отеку легкого. Часто симптомы нарастают постепенно.
Острый некардиогенный отек легких может развиваться при лечении интерлейкином-2, митомицином, винбластином. У пациентов, которые получают химиотерапию, снижен иммунитет и повышен риск инфекций, при которых может развиваться острый респираторный дистресс-синдром — состояние, при котором в легких развивается воспаление, и они заполняются жидкостью. При лечении третионином возможен синдром системной капиллярной утечки, редкое состояние, при котором жидкость скапливается в легких и других органах.
Больные, у которых проводилась лучевая терапия в области грудной клетки, имеют повышенный риск поражения венечных артерий и сердечных клапанов. При этом нарушается работа сердца и развивается сердечная недостаточность.
Кардиогенный отек легких может быть вызван и самой опухолью при развитии сердечной недостаточности в результате следующих состояний:
- Поражение метастазами лимфоузлов в грудной клетке и сдавление сердца.
- Метастазы опухолей в сердечной сорочке — перикарде.
- Синдром верхней полой вены, когда нарушается возврат крови к сердцу от верхней части тела в результате перекрытия просвета вены опухолью и тромбами.
Иногда рак ни при чем: просто он сочетается с тяжелым сердечно-сосудистым заболеванием, которое приводит к сердечной недостаточности и скоплению жидкости в легких.
Какими симптомами проявляется отек легких?
Жидкость в легких может накапливаться быстро или постепенно. В зависимости от этого, различают острый и хронический отек легких. Их симптомы различаются:
- Сильная одышка.
- Затрудненное дыхание, удушье.
- Сильное беспокойство.
- Страх.
- Кашель, во время которого выделяется пенистая мокрота с примесью крови.
- Боль в груди — если жидкость в легких появилась из-за проблем с сердцем.
- Частый нерегулярный пульс.
- Постепенное нарастание одышки. Поначалу она возникает только во время физических нагрузок, позже — в покое.
- Повышенная утомляемость.
- Увеличение веса из-за того, что жидкость скапливается в легких и других частях тела.
- Головные боли.
- Пробуждения по ночам из-за того, что трудно дышать.
- Беспокоит кашель, при выраженном отеке легкого выделяется пенистая мокрота с примесью крови.
Чем опасна жидкость в легких и какие осложнения возможны?
Острый и запущенный хронический отек легких представляет опасность для жизни. Легкие перестают справляться со своей функцией, в тканях нарастает кислородное голодание.
Отсутствие адекватного лечения может грозить рядом осложнений, которые могут угрожать жизненно важным системам организма:
- Развитие молниеносного отёка — опаснейшее состояние, способное вызвать смерть в течение нескольких минут
- Обструкция дыхательных путей в следствие образования большого количества пены
- Затруднённое и угнетённое дыхание
- Тахиаритмия и асистолия — экстремальное увеличение частоты сердечных сокращений
- Дестабилизация артериального давления
Если принять своевременные лечебные меры, многие из этих осложнений поддаются лечению.
Как лечить больного, у которого жидкость в легких?
Первая мера помощи при остром отеке легких — подача кислорода через маску. Это помогает уменьшить симптомы. Иногда показана искусственная вентиляция легких. Для того чтобы вывести из организма лишнюю жидкость, назначают фуросемид (лазикс). Уменьшить одышку и тревогу помогает морфин и другие препараты. Вазодилятаторы (например, натрия нитропруссид) расширяют сосуды и уменьшают нагрузку на сердце.
Если у пациента с отеком легкого повышено артериальное давление, назначают препараты, которые помогают его сбить, если снижено — его стараются повысить.
Проводят лечение состояния, из-за которого в легких скапливается жидкость. Если причиной стали побочные эффекты химиотерапии, врач может отменить препараты, заменить их на другие.
Прогнозы
Последствия плеврита находятся в прямой зависимости от основного диагноза. Как правило, патологическое образование жидкости в плевре свидетельствуют о терминальных стадиях онкологического процесса. Прогноз для пациента, у которого в плевральной полости скапливается жидкость при таком диагнозе неблагоприятный. Само же нахождение жидкости в плевре не представляет собой опасности для жизни. Однако её наличие — это повод для тщательного контроля здоровья пациента.
Профилактика
Профилактика накопления жидкости в плевре при онкологии заключается в мерах, направленных на устранение заболевания, способного его спровоцировать. Жидкость в легких при раке может накапливаться при таких диагнозах как туберкулез легких, другие легочные заболевания нетуберкулезного происхождения (пневмония), ревматизм. Другие меры по его предотвращению связаны с общими рекомендациями для оздоровления организма: сбалансированная диета, регулярные физические упражнения, закаливание, соблюдение режима сна и отказ от вредных привычек, способных снизить иммунитет.
источник
Отек при раке
Отек при раке, как правило, связан с чрезмерным образованием и накоплением жидкости в организме онкобольного. Такое патологическое состояние сопровождается концентрацией патологического уровня транссудата в человеческом организме. Отек первоначально располагается в подкожных слоях, находящихся вне достижения кровеносных сосудов. Избыточное количество влаги наиболее часто встречается на стопах, голенях, верхних конечностях, лице и в области брюшины.
Отеки при раке: причины развития раковых отеков
Если у пациента наблюдаются отеки при онкологии, это это может быть связано с:
- Злокачественными новообразованиями кожи, печени или мочевыводящей системы.
- Применением цитостатических препаратов, таких как цисплатин или таксотер.
- Лечением осложнений онкологических заболеваний стероидными и нестероидными противовоспалительными препаратами.
- Использованием гормональной терапии в борьбе с увеличением кровяного давления.
- Недостаточным уровнем питания.
- Метастазами почек, печени и сердца.
Признаки формирования раковых отеков
Отеки при раке легкого характеризуются усиленным проникновением жидкости из системы кровообращения в близлежащие ткани. Проявления симптома, как правило, начинаются в скрытом периоде в виде уменьшения выделения мочи и незначительном увеличении веса пациента. В последующем у больного могут отмечаться массивные отеки нижних конечностей. При этом изменяется чувствительность кожи в отечной области. Пациенты жалуются на сухость и шелушение кожных покровов. Надавливание на поверхностные слои эпидермиса вызывает образование углублений, которые сохраняются в течение нескольких минут.
Отеки, которые провоцирует рак молочной железы, называются лимфостазом, который заключается в затрудненном оттоке лимфоидной жидкости. Такое осложнение в большинстве случаев вызывает патологическое увеличение грудной области и верхней конечности. При несвоевременном лечении лимфрстаз может привести к необратимым нарушениям микроциркуляции в пораженном органе, что чревато развитием трофических язв. Если к отечному симптому присоединяется инфекционное воспаление кожных покровов, то больному следует опасаться сепсиса.
Радикальная операция по удалению раковой опухоли груди всегда сопровождается иссечением региональных лимфатических узлов, в результате чего возникает лимфостаз. Послеоперационный отек грудных тканей может развиваться в раннем или позднем периоде. Непосредственное увеличение объема мягких тканей возникает после повреждения лимфатических сосудов в операционном поле. Поздний отек формируется после удаления подмышечного лимфоидного сплетения.
Отеки при раке печени преимущественно возникают в результате тромбоза нижней полой вены или повреждения лимфатических узлов. Проявления данного симптома заключаются в опухлости поясничной области и зоны нижних конечностей.
Одним из явных признаков ракового поражения печени является развитие асцита, который заключается в прогрессирующем скоплении жидкости в брюшной полости. Вследствие этого увеличивается внутрибрюшное давление, наблюдается значительное увеличение объема живота, провисание мягких тканей. У больных наблюдается так называемый куполообразный живот, который сохраняет свои очертания независимо от положения тела. Общее состояние пациента постепенно ухудшается, появляются боли в опухшей области и отдышка.
Отек лица при раке развивается при распространении злокачественного новообразования в средостение и передавливании там лимфатических и кровеносных сосудов. В результате у больного отмечается отек мягких тканей лица с постепенным вовлечением шейной области. Наряду с опухшими лицевыми структурами пациенты жалуются на сужение очной щели и зрачка.
Отек ног при раке желудка может наблюдаться при анемической форме онкологии пищеварительной системы. Отеки при желудочной опухоли возникают как результат затяжного и неполноценного питания и анемии. Опухшие нижние конечности нередко являются единственным ранним признаком патологии желудочно-кишечной системы.
Методы лечения ракового отека
Метод рекомендуется применять при появлении отека нижних или верхних конечностей. Суть данного способа заключается в удержании отекшей ноги или руки в возвышенном положении, что способствует снижению внутрисосудистого давления.
Комбинированный подход к лечению отечности мягких тканей при наличии онкологической патологии состоит из:
- Асептического ухода за кожными покровами, который направленный на предотвращение бактериального или грибкового инфицирования пораженного участка тела.
- Ручного лимфатического массажа – это особенная техника мануальной терапии, направленная на перемещения излишней жидкости по лимфоидным сосудам из отекшей области в здоровые ткани.
- Образования определенного давления на орган с помощью бандажа. Методика, как правило, используется после проведения массажа и включает обматывание больного участка эластическим бинтом для препятствования возврата лимфы в зону опухлости.
- Лечебной физкультуры. Специалист по лечебной гимнастике помогает пациенту подобрать необходимый комплекс упражнений, который позволит нормализировать движение крови и лимфы по сосудам.
- Пневмокомпрессор :
Это устройство, которое с помощью сжатого воздуха производит искусственный массаж конечности для улучшения оттока жидкости.
источник
Отек горла при раке легких
В клинической картине легочного рака большое место занимают симптомы, обусловленные метастазами, которые могут появиться уже тогда, когда основное заболевание еще не дало никаких клинических проявлений. Симптомы, обусловленные метастазами, могут быть первыми, заставляющими больного обратиться к врачу: такие случаи приходится наблюдать довольно часто.
Характерную клиническую картину дают метастазы в железы переднего и заднего средостения. Они вызывают симптомы сдавления верхней полой вены, n. phrenici, n. laryngei recurrentis. Сдавление верхней полой вены вызывает набухание шейных вен, цианоз и отечность лица, шеи, отечность кожи и подкожной клетчатки на груди, расширение кожных и подкожных вен на передней поверхности грудной клетки. Сдавление n. phrenici может вызвать паралич диафрагмы и в результате высокое стояние ее. Сдавление n. laryngei recurrentis приводит к параличу голосовых связок и к охриплости голоса. Большие железы переднего средостения могут сдавить трахею и тогда появляется характерный трахеальный «лающий» кашель. Большие железы, заднего средостения оказывают иногда давление на нервные корешки спинного мозга, и тогда у больного появляются сильнейшие боли в груди. Наконец, может быть сдавлен пищевод, что приводит к затруднению глотания. Такая же картина может получиться и при прорастании в средостение первичного рака медиастинального отрезка главного бронха, причем первичная раковая опухоль может остаться маленькой, дающей мало симптомов. Клиническая картина такой формы карциномы с прорастанием в средостение или, что чаще бывает, с метастазами в железы средостения настолько ярка и закономерна, что некоторые клиницисты не без основания называют эту форму медиастинальной формой первичного рака легких.
Довольно часто наблюдаются метастазы и в другие лимфатические железы: в надключичные, шейные и подкрыльцовые, и обнаружение таковых имеет значение для диагностики. Такие метастазы могут сдавить плечевое нервное сплетение. В результате сдавления появляются сначала невралгические боли, распространяющиеся по всей верхней конечности и усиливающиеся обычно при движениях; часто обнаруживаются болевые точки в надключичных впадинах (точки Эрба). Позже присоединяется парез и даже паралич мышц всей верхней конечности с последующей атрофией мышц. Наконец, может развиться синдром Горнера: энофтальм, птоз и сужение зрачка. Симптомы плексита могут быть обусловлены и давлением на плечевое сплетение непосредственно самой опухоли, если последняя расположена в верхней доле легкого.
Излюбленной локализацией метастазов являются, далее, кости и в особенности позвоночник, головной мозг, печень и надпочечники.
Метастазы в позвоночник сказываются обычно болями в области соответствующих позвонков и, кроме того, невралгическими болями, обусловленными давлением этих метастазов на нервные корешки спинного мозга. Локализуясь чаще в поясничном отделе позвоночника, метастазы эти вызывают ишиалгические боли; в редких случаях может наступить даже сдавление спинного мозга и обусловить паралич нижних конечностей. Метастазы в позвоночник возникают часто в начальной стадии заболевания. В более поздних стадиях отмечаются иногда метастазы в ребра, которые могут вызвать сильные боли, симулирующие межреберную невралгию; порывистая перемена положения или неосторожное сдавление грудной клетки приводят иногда к перелому ребер.
Диагностика метастазов опухоли в позвоночник и ребра облегчается рентгеновским снимком.
Нередко приходится наблюдать метастаз в головной мозг, который в виде одиночной опухоли локализуется чаще всего в лобной доле. Этот метастаз может протекать бессимптомно или же он сказывается признаками поражения центральной нервной системы, например, сонливостью, апатией, головными болями и др.
При наличии метастазов в печени пальпация легко обнаруживает бугристость печени, обусловленную раковыми узлами.
При метастазах в надпочечники пальпация выявляет иногда увеличенную почку. Подчас наблюдается периодическая гематурия и даже типичнее приступы почечной колики. Чаще, однако, надпочечниковые метастазы остаются при жизни нераспознанными. Нужно упомянуть, наконец, о метастазах в сами легкие, а также в плевру. Метастазы в плевру вызывают часто картину плеврита (сухого или экссудативного). Метастазы же в легкие не дают обычно новых клинических проявлений за исключением редких случаев диффузного карциноматозного лимфангоита. Ограниченный карциноматозный лимфангоит встречается довольно часто и клинически ничем не проявляется. Диффузный же карциноматозный лимфангоит встречается редко; он распространяется на все легкое, иногда даже на оба легких и вызывает тяжелейшую одышку, резкий цианоз, кашель с кровянистой мокротой, повышение температуры до 39° и больше. При аускультации выслушивается обычно жесткое дыхание, разлитые сухие и влажные (мелкопузырчатые) хрипы. Присоединение такого распространенного лимфангоита приводит к смерти иногда уже через несколько дней, чаще через 3 — 4 недели.
Мы видим, таким образом, что клиническая картина, обусловленная метастазами рака легких. очень многообразна и часто затемняет симптомы основного заболевания. В этом кроется источник диагностических ошибок: метастазы принимаются за основное заболевание и диагностируется первичная опухоль средостения, первичная опухоль мозга, спондилит, радикулит и т. д. В то же время надо указать, что при наличии неопределенных изменений со стороны легких появление симптомов, указывающих на метастазы, облегчает правильную прижизненную диагностику первичного рака легких.
Течение первичного рака легких имеет много вариантов; оно зависит главным образом от вторичных воспалительных изменений в легком и плевре и от метастазов. Выраженная кахексия развивается редко, и смерть редко наступает от истощения. Смерть чаще наступает в связи с эмпиемой, абсцессом или гангреной или в связи с метастазами. В редких случаях смерть может наступить от удушения (сдавления трахеи) или от кровотечения. Длительность заболевания невелика; от появления первых симптомов болезнь длится полгода — год, редко больше 2 лет.
Диагноз. Диагноз базируется главным образом на признаках стеноза бронха; при рентгеновском исследовании рак легкого трудно дифференцировать от туберкулеза, потому что в ряде случаев последний сочетается с легочной карциномой. Во всех этих трудных с дифференциально-диагностической точки зрения случаях большое значение имеет выявление симптомов, указывающих на метастазы, а также динамическое наблюдение с повторной рентгеноскопией и рентгенографией. Чтобы не просмотреть легочную карциному, надо чаще думать об этой диагностике, особенно если у пожилого человека появляется: 1) кашель с кровянистой мокротой и боль в груди при нормальной или субфебрильной температуре, 2) затяжной экссудативный плеврит с нормальной или субфебрильной температурой без смещения сердца в здоровую сторону, 3) атипично протекающий абсцесс легкого, 4) боли в позвоночнике и ишиалгические боли, 5) признаки, указывающие на опухоль мозга.
Прогноз. Прогноз, конечно, плохой, особенно в позднем периоде болезни.
Лечение. Лечение симптоматическое. Радикальное хирургическое лечение в виде резекции целой доли легкого вместе с карциномой может быть применено лишь у немногих больных; известны единичные операции с благоприятным исходом. Имеются попытки лечения рентгеновскими лучами.
Плоскоклеточный рак надскладочного отдела гортани составляет около 25-40% всех случаев рака гортани. Чаще всего он возникает на следующих структурах (в порядке убывания частоты): надгортанник, ложные голосовые складки, черпалонадгортанные складки, гортанные желудочки и черпаловидные хрящи. Около 50% опухолей располагаются на надгортаннике, практически все опухоли других анатомических единиц также в той или иной степени захватывают надгортанник.
Опухоли надголосового пространства чаще всего распространяются кверху, к краю надгортанника и черпало-надгортанным складкам, затем проникают преднадгортанниковое пространство или выходят за пределы гортани, поражая грушевидные синусы или корень языка. В отличие от пациентов с раком складочного отдела на ранних стадиях рака надскладочного отдела сохраняется нормальный голос.
В зависимости от размеров опухоли, их может беспокоить ощущение кома в горле, кашель, одышка при физической нагрузке. Часто единственным симптомом является появление припухлости на шее. Объяснением этому служит наличие богатой лимфатической сети в надсвязочном отделе гортани. У 50% пациентов с раком надсвязочного отдела имеется клинически явное поражение лимфоузлов. Чем больше размер первичной опухоли, тем выше шанс того, что к моменту постановки диагноза у пациента уже будут метастазы в регионарных лимфоузлах (в том числе контрлатеральных).
При опухолях надгортанника двусторонние метастазы в лимфоузлах встречаются особенно часто. Даже среди пациентов с ранней стадией рака надгортанника скрытые метастазы в лимфоузлах шеи с двух сторон встречаются в 20% случаев. Клинически рак надскладочного отдела гортани может быть как экзофитным, так и язвенным. При экзофитных опухолях чаще встречаются симптомы со стороны дыхательных путей. При опухолях большого размера иногда появляется эффект «шарикового клапана с нарушениями во время спокойного дыхания. Интересно, что крупные, неизъязвляющиеся опухоли часто оказываются лучше оксигенированными, за счет чего лучше поддаются лечению лучевой терапией.
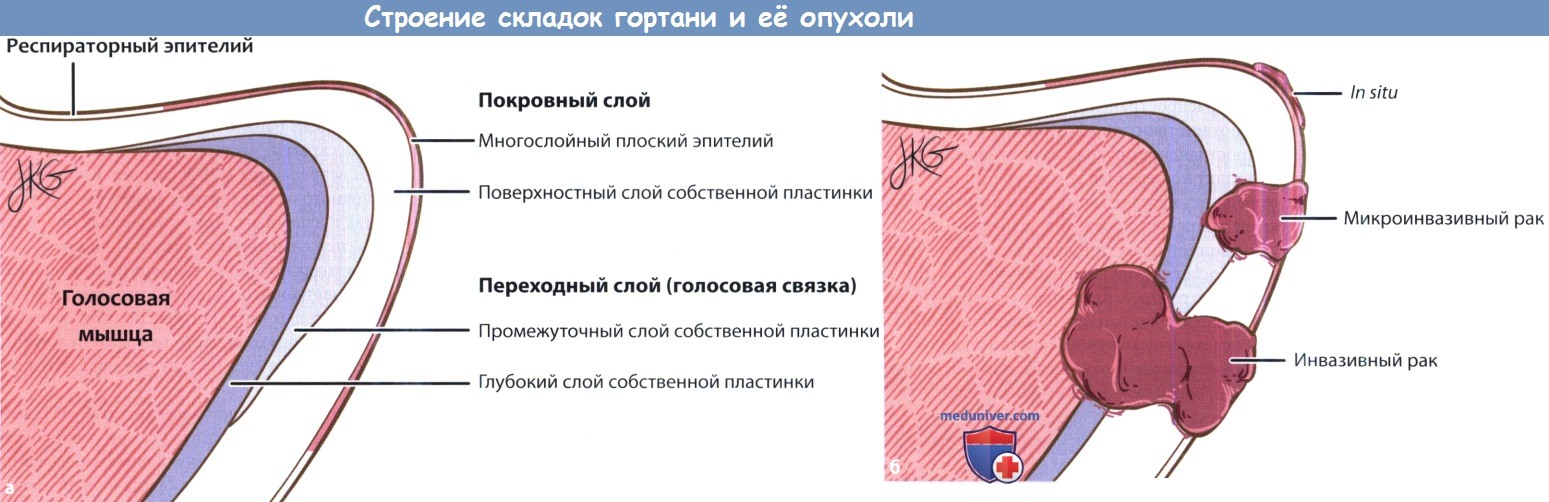
(б) Рак гортани in situ, микроинвазивный и инвазивный рак.
Рак складочного отдела составляет около 60-65% всех случаев рака гортани, что делает его самой распространенной формой в США. На ранних стадиях заболевания пациенты обычно предъявляют жалобы на нарушения голоса, затем, по мере роста опухоли, развиваются нарушения дыхания. Рак складочного отдела чаще всего возникает на передних двух третях голосовых складок, поражение задней трети голосовой щели встречается редко. Дальнейшее распространение опухоли практически всегда идет в соответствии с определенной последовательностью: распространение опухоли на противоположную голосовую складку по передней комиссуре, прорастание опухоли через связку передней комиссуры в щитовидный хрящ и мягкие ткани шеи, поражение задней комиссуры, позадиперстневидной области и надскладочного отдела.
Поскольку опухоли надсвязочного отдела относительно редко распространяются к голосовой щели, новообразования связочного отдела и надгортанника (или других частей надсвязочного отдела) обычно стадируются как первичные связочные опухоли. Необходимо отметить, что важным прогностическим фактором является распространение опухоли в область передней комиссуры. Его необходимо учитывать при выборе между органосохраняющей терапией и хирургическим лечением. Согласно многочисленным сообщениям, при опухолях, прорастающих в область передней комиссуры, лучевая терапия менее эффективна, чем трансоральное удаление лазером, TORS или парциальная ларингэктомия. Как уже упоминалось выше, в связочном отделе лимфоотток меньше, чем в надсвязочном. На ранних стадиях (Т1 или Т2) воздействие на лимфоузлы шеи нецелесообразно. На стадиях Т3 и Т4 регионарные метастазы встречаются чаще.
Рак подсвязочного отдела гортани является самой редкой его формой, составляя 1-8% всех плоскоклеточных опухолей гортани. Опухоль считается расположенной подскладочно, если она начинается на 1 см ниже верхушки гортанного желудочка и продолжается до верхнего края перстневидного хряща. Чаще всего подскладочные опухоли гортани представлены низкодифференцированным плоскоклеточным раком. Характерно длительное бессимптомное течение. Пациенты обращаются за медицинской помощью на поздних стадиях заболевания, после того, как их начинает беспокоить одышка.
Чаще всего опухоль распространяется радиально и кпереди, прорастая в щитовидную железу и перстнещитовидную мембрану. Иногда опухоль прорастает в пищевод, трахею, скелет гортани, щиточерпаловидные мышцы и перстнечарпаловидные суставы. При подскладочной локализации рака регионарные метастазы встречаются достаточно редко, но чаще, чем при раке на уровне голосовой щели. Чаще всего опухоль метастазирует в преларингеальные и претрахеальные лимфоузлы. Поскольку пациенты обращаются за помощью уже на поздних стадиях заболевания, пятилетняя выживаемость составляет лишь около 40%. У многих пациентов, перенесших ларингэктомию, опухоль рецидивирует, чаще всего в области трахеостомы.
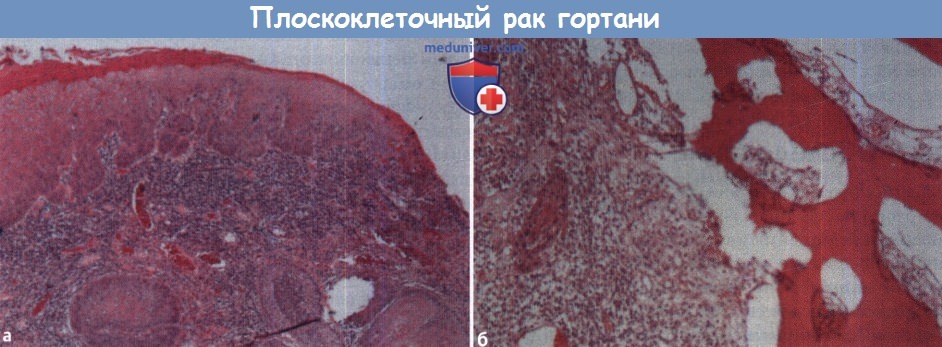
(б) Инвазия в щитовидный хрящ на микроструктурном уровне. Участки плоского эпителия внедряются в участки хрящевой ткани.
Осложнения рака гортани. Осложнения чаще всего касаются функций дыхания, фонации и глотания. При нелеченом раке гортани обструкция дыхательных путей неизбежно усугубляется. Начинается с периодической одышки, которая постепенно превращается в постоянную даже при минимальной нагрузке. Часто появляется стридор, который, в зависимости от локализации опухоли, может быть либо инспираторным, либо смешанным. Иногда опухоль может кровоточить, в таких случаях, пациент отметит появление кровохарканья. Опухоль надсвя-зочного отдела может не вызывать нарушений голоса.
При локализации процесса на уровне голосовой щели у пациентов практически всегда имеется охриплость той или иной степени выраженности, в зависимости от размеров новообразования (иногда голос становится «с придыханием»). Нарушения глотания могут возникать при достижении опухолью крупных размеров, развитии пареза голосовых складок, экстраларингеальном распространении опухоли в грушевидные синусы и позадиперстневидную область. Осложнения отдаленного метастазирования зависят от их локализации. Возможно поражение легких, печени, головного мозга и позвоночника. При отсутствии лечения смерть наступает либо в результате асфиксии, либо при кровотечении из крупных сосудов, расположенных рядом с первичной опухолью.
Рекомендации Объединенного американского комитета по раку по стадированию злокачественных опухолей гортани основаны на системе классификации TNM (tumor, node, metastasis). Стадия Т зависит не от фактического размера опухоли, но от ее распространенности по отношению к другим отделам гортани. Классификации N и М аналогичны классификациям других опухолей головы и шеи. Стоит отметить, что рак каждого из отделов гортани (надсвязочного, связочного, подсвязочного) стадируется по-разному, поскольку опухоли каждой из этих областей имеют разное течение и разный прогноз.
а) Надсвязочный отдел:
Т1 — опухоль ограничена одной анатомической частью надсвязочного отдела, подвижность голосовых складок сохранена.
Т2 — опухоль распространяется в слизистую оболочку нескольких частей надсвязочной или связочной области, либо выходит за пределы связочного отдела (валекулы, медиальная стенка грушевидных синусов, корень языка), подвижность голосовых складок сохранена.
Т3 — опухоль не выходит за пределы гортани, но подвижность голосовых складок ограничена, либо опухоль распространяется в позадипестневидную область, преднадгортанниковое/окологолосовое пространство, внутреннюю поверхность щитовидного хряща.
Стадия Т4 делится на Т4а (умеренно распространенную) и T4b (распространенную).
Т4а — опухоль распространяется на щитовидный хрящ или выходит за пределы гортани.
Т4b — опухоль распространяется на предпозвоночное пространство или средостение, либо охватывает сонную артерию.
б) Связочный отдел:
Т1а — опухоль ограничена одной голосовой складкой,
T1b — опухоль ограничена двумя голосовыми складками; подвижность их в обоих случаях не нарушена.
Т2 — опухоль распространяется в надсвязочный или подсвязочный отдел, либо ограничивает подвижность голосовых складок.
Т3 — опухоль ограничена пределами гортани и вызывает фиксацию голосовых складок, либо распространяется в окологолосовое пространство и/или щитовидный хрящ.
Т4а — опухоль распространяется на наружную поверхность щитовидного хряща и/или распространяется в ткани за пределами гортани.
Т4b — как и при надсвязочной локализации, опухоль распространяется на предпозвоночное пространство или средостение, либо охватывает сонную артерию.
в) Подсвязочный отдел:
Т1 — опухоль не выходит за пределы подсвязочного отдела.
Т2 — опухоль распространяется на голосовые складки, подвижность может быть как нормальной, так и ограниченной.
Т3 — опухоль ограничена гортанью, имеется фиксация голосовых складок.
Т4а — опухольпрорастает в щитовидный или перстневидный хрящ и/или в окружающие ткани.
Т4b — как и при надсвязочной и связочной локализации, опухоль распространяется на предпозвоночное пространство или средостение, либо охватывает сонную артерию.
Классификация поражения лимфоузлов от локализации первичной опухоли не зависит.
N1 — поражен один лимфоузел на стороне опухоли, размер менее 3 см.
N2a — поражен один лимфоузел на стороне опухоли, размер 3-6 см.
N2b — поражены несколько лимфоузлов на стороне опухоли, каждый менее 6 см.
N2c — метастазы в лимфоузлах противоположной стороны или с обеих сторон, каждый менее 6 см.
N3 — метастаз в лимфатическом узле размерами более 6 см.
Стадия 0 — рак in situ.
Стадия 1 — Т1 без регионарных или отдаленных метастазов.
Стадия 2 — Т2 без регионарных или отдаленных метастазов.
Стадия 3 — Т3 без регионарных или отдаленных метастазов, либо Т1-Т3 с N1.
Стадия IVA — Т4а с N0 или N1, либо Т1-Т3 с N2.
Стадия IVB — Т4b с любым поражением лимфоузлов, либо N3 с первичной опухолью любого Т.
Стадия IVC выставляется при наличии отдаленных метастазов.
Также определяется поражение претрахеальных лимфоузлов средостения.
Смерть может наступить в результате инвазии первичного очага или метастазов в крупные сосуды.
Болезнь рак горла – злокачественное новообразование в глотке или гортани, которое возникло в результате изменений тканей под действием неблагоприятных факторов. Вначале опухоль локализуется в горле. По мере развития патологического процесса опухоль из гортани и глотки проникает в соседние ткани и органы.
Все условия для лечения рака горла созданы в клинике онкологии Юсуповской больницы:
- Пациенты во время обследования и лечения пребывают в комфортных палатах;
- Они обеспечены индивидуальными средствами личной гигиены и качественным диетическим питанием;
- Обследование пациентов проводят с помощью новейшей аппаратуры ведущих фирм США, Японии, Италии;
- Врачи проводят комплексную терапию онкологии гортани и глотки.
Медицинский персонал обеспечивает профессиональный уход за пациентами.
Различают следующие основные причины рака горла:
- Курение или жевание табака;
- Употребление алкоголя;
- Некачественная гигиена полости рта;
- Наследственная предрасположенность;
- Инфицирование вирусом папилломы человека.
Сколько надо курить, чтобы был рак горла? Исследования, которые проводили учёные, обнаружили связь между числом сигарет, выкуриваемых за день, стажем курения и вероятностью возникновения рака горла. Чем выше первые 2 показателя, тем выше риск заболевания раком. На увеличение риска влияют и другие формы употребления табака. Потенциальный риск заболевания раком гортани существует и у курильщиков, и у жующих табак. У лиц, которые имеют обе эти привычки, опасность развития рака горла повышается в 3-4 раза. Излишнее употребление крепких спиртных напитков, является первой причиной, увеличивающей риск развития заболевания.
Связанный с вирусом папилломы человека рак гортани имеет характерные биологические особенности. При его лечении используют менее агрессивные органосохраняющие схемы химиотерапии. Как долго развивается рак горла? Процесс трансформации нормальный клеток в атипичные индивидуален для каждого человека. Рак горла развивается не сразу. Ему предшествуют длительно протекающие предраковые заболевания:
- Дискератозы гортани (лейкоплакия, лейкокератоз);
- Пахидермия;
- Фиброма;
- Папилломы;
- Кисты;
- Хронические воспалительные процессы в гортани, которые сопровождаются частым употреблением алкоголя и курением;
- Рубцы гортани в результате перенесенных заболеваний или травм.
Причиной развития рака гортани может быть воздействие вредных факторов на производстве, ослабленная иммунная система, ионизирующее облучение, гастроэзофагеальная рефлюксная болезнь. Провоцирующими факторами являются краски, древесная пыль, асбест, серная кислота, никель. Как быстро развивается рак горла? От появления первых изменений в клетках слизистой оболочки глотки или гортани до клинической стадии болезни могут пройти месяцы или годы.
Заведующий онкологическим отделением, врач-онколог, химиотерапевт
На долю рака горла приходится 3 % всех онкологических заболеваний. В то же время опухоль является самой распространенной в числе новообразований верхних дыхательных путей. Она диагностируется в 50–70 % случаев. По мере прогрессирования рака горла формируется стойкая утрата трудоспособности. Вследствие этого опухоль остается проблемой для клинической медицины.
В последнее время в России отмечается рост количества впервые выявленного рака горла. Это связано с воздействием внешних и внутренних факторов. По всему миру статистика не менее утешительна. Ежегодно диагностируется 15000 новых случаев патологии. Соотношение заболевших мужчин по отношению к женщинам составляет 1000:8.
В Юсуповской больнице осуществляется полный курс диагностики, необходимой для выявления патологии даже на этапах формирования. Чем раньше произведено обследование, тем благоприятнее прогноз. Качество проводимого лечения соответствует мировым стандартам. Для каждого пациента разрабатывается индивидуальная программа терапии и реабилитации, направленная на повышение качества жизни и профилактику рецидива.
Первые признаки рака горла и гортани весьма разнообразны. Они зависят от формы и места роста опухоли, степени её распространения. Начальная стадия рака горла протекает скрыто. Первые симптомы незначительно выражены. Первыми ранними признаками злокачественного процесса, локализованного в разных отделах гортани, быть следующие симптомы:
- Осиплость голоса;
- Першение;
- Ощущение дискомфорта или инородного тела в гортани при глотании;
- Боль в горле;
- Постоянный кашель.
При их наличии необходимо немедленно записаться на консультацию к отоларингологу.
Как выглядит рак горла на начальной стадии? Вначале опухоль может быть в виде узелкового или папилломатозного образования, полипа, а также диффузной инфильтрации. Поверхность опухоли обычно неровная, может быть серой, красной или темной. Рак гортанного желудочка сначала имеет вид небольшого, постепенно увеличивающегося выбухания желудочковой связки кверху. Рак надгортанника появляется в виде ограниченной инфильтрации или бугристой, грибовидной массы на его гортанной поверхности его, распространяется в преднадгортанниковое пространство.
Первые признаки рака гортани зависят от локализации новообразования. На ранних стадиях рака средней части гортани, где располагаются голосовые связки, первыми симптомами рака горла являются осиплость и другие изменения голоса. Ощущение в горле комка или инородного тела усиливается во время принятия пищи, глотания воды.
Нарушение функции глотания возникает в том случае, когда опухоль локализуется в надгортаннике. Вначале появляется боль в горле, отдающая при жевании в ухо на поражённой стороне, а затем возникает постоянное чувство инородного тела в горле. Из-за боли начинает меньше есть, что приводит к потере массы тела и истощению больного. Длительный сухой кашель, который не поддаётся лечению, может быть свидетельствовать о начале рака горла. На первой стадии рака горла симптомы заболевания не специфичные. Как выявить рак горла на ранней стадии? Если осиплость голоса или другие 1 признаки рака горла не проходят в течение двух недель, следует обратиться к врачу-отоларингологу.
Врачи Юсуповской больницы проводят комплексное обследование пациента с помощью новейшей аппаратуры и комплексную терапию согласно европейским протоколам. Если рак горла и гортани выявлен на ранних стадиях, проведена адекватная терапия, у пациента повышаются шансы выздороветь. При прогрессировании заболевания прогноз ухудшается.
Как начинается рак горла? Вначале заболевания симптомы заболевания отсутствуют. Рак горла проявляется общими симптомами, характерными для онкологии:
- Незначительным повышением температуры (до 37,5°C);
- Сонливостью и постоянной усталостью;
- Слабостью и общим недомоганием;
- Быстрой утомляемостью.
Когда опухоль горла и глотки увеличивается в размерах, появляются симптомы, характерные для злокачественного новообразования. Признаки рака гортани зависят от локализации патологического процесса.
Какие симптомы при раке горла, расположенном в вестибулярном отделе гортани? Изначально пациент не предъявляет никаких жалоб. При прогрессировании опухоли гортани симптомы становятся специфичными. Появляется боль и дискомфорт при глотании. Это происходит из-за деформации надгортанника и поражения нервных окончаний. Надгортанник деформируется и не закрывает полностью вход в гортань. По этой причине пациент постоянно попёрхивается.
Злокачественные новообразования вестибулярного отдела протекают агрессивно. Опухоль быстро распространяется на окружающие органы и метастазирует в лимфатические узлы шеи. Причиной этого является хорошо развитая лимфатическая система вестибулярного отдела и ее многочисленные соединения с лимфатическими сосудами глотки.
Какие признаки рака горла, локализованного в надсвязочном отделе гортани? На начальной стадии развития рака надсвязочного отдела гортани симптомы и проявления болезни отсутствуют. С увеличением размеров опухоли у пациента изменяется тембр голоса, ощущается дискомфорт во время глотания. Когда опухоль прорастает в окружающие ткани, появляется острая боль во время глотания, которая отдает в ухо и охриплость голоса.
Какие симптомы рака горла при локализации патологического процесса на голосовых связках? При таком расположении злокачественной опухоли боль появляется даже при небольших размерах новообразования. У пациента появляются следующие симптомы рака горла и гортани:
- Нарушается голос;
- Появляется охриплость и осиплость;
- Теряется звучность и мелодичность.
Больной начинает уставать даже после непродолжительного разговора. Если опухоль прорастает в просвет голосовой щели, у пациента нарушается дыхание.
Рак среднего отдела гортани протекает наиболее благоприятно. Бедность лимфатическими сосудами данной области объясняет редкое метастазирование злокачественных опухолей. Охриплость, которая возникает даже при небольших размерах опухоли, заставляет человека обратиться к врачу вскоре после появления этого симптома.
Как проявляется рак горла, если опухоль расположена в подсвязочном отделе гортани? Злокачественные опухоли этой области также имеют ряд особенностей:
- Эндофитная форма роста;
- Устойчивость к ионизирующему излучению;
- Метастазирование преимущественно в предгортанные и претрахеальные лимфатические узлы.
Ранние симптомы заболевания отсутствуют. Первым признаком рака гортани становится сухой приступообразный кашель. После того, как опухоль прорастает в голосовые связки, у пациента нарушается голос. При прогрессировании патологического процесса и прорастании злокачественного новообразования в просвет гортани, у больного появляются такие симптомы рака горла и гортани, как нарушение дыхания с приступами удушья. Если болезнь переходит в завершающую стадию и начинает разрушать окружающие ткани, появляется гнилостный запах изо рта и кашель с кровяными сгустками.
Значительная часть пациентов поступает в Юсуповскую больницу с поражением двух или трёх отделов гортани. В таких случаях имеют место признаки поражения различных отделов. При наличии таких симптомов тактику лечения пациентов вырабатывают на заседании Экспертного Совета. В его работе принимают участие профессора и врачи высшей категории. Ведущие онкологи-отоларингологи коллегиально составляют план лечения больного раком горла.
Как понять, что у тебя рак горла? Злокачественные новообразования глотки и гортани не имеют специфических симптомов. Врачи Юсуповской больницы устанавливают точный диагноз после осмотра и инструментального обследования пациента. Если имеет место онкология горла, симптомы заболевания, врачи во время обследование делают фото. Его можно переслать в клинику-партнер и получить консультацию других специалистов.
Различают 4 стадии рака гортани:
- Первая стадия – новообразование локализовано в слизистой оболочке. Опухоль ограничена и не занимает всей гортани. Новообразование не поражает расположенные рядом ткани и органы, не даёт метастазов;
- Вторая стадия – опухоль или язва занимает целиком один отдел гортани, но не выходит за его пределы. Подвижность гортани сохранена. В региональных лимфатических узлах метастазы не определяются;
- Третья стадия делится на 3А и 3В. При 3а стадии опухоль переходит на соседние отделы гортани, вызывает неподвижность соответствующей половины органа, или хотя и ограничивается одним этажом гортани, но сопровождается неподвижностью связки или черпаловидного хряща, или связки. Рак горла 3В стадии характеризуется распространением опухоли на соседние с гортанью органы, региональные лимфатические узлы;
- Четвёртая стадия – обширная опухоль занимает большую часть гортани, инфильтрирует соседние ткани, имеются неподвижные метастазы в лимфатических узлах шеи, или новообразование любого размера с отдалёнными метастазами.
При раке горла 1 стадии у пациентов появляется постоянный кашель, меняется тембр голоса. После правильно подобранного лечения рецидива опухоли в течение пяти лет не наступает у 80% пациентов. 2 стадия рака горла проявляется нарушением работы голосовых складок, проблемами с дыханием. У пациента голос становится сиплым, появляются боли при глотании. Пятилетняя выживаемость составляет 70%.
Рак горла 3 степени проявляется полным отсутствием голоса вследствие поражения голосовых связок. При раке гортани 3 степени продолжительность жизни 60% больных 5 лет.
Диагноз «рак гортани 4 степени» проявляется симптомами поражения гортани и внутренних органов, в которых локализовались метастазы (пищевода, лёгких и бронхов, органов пищеварения). Реже определяются метастазы в печень и головной мозг. Можно ли вылечить рак гортани 4 стадии? При раке горла 4 степени продолжительность жизни небольшая. Пятилетняя выживаемость менее 25%.
Как диагностировать рак горла на ранних стадиях? При наличии симптомов рака горла диагностика должна быть комплексной. Диагностику рака горла и гортани врачи Юсуповской больницы проводят с помощью следующих методов:
- Прямой и непрямой ларингоскопии,
- Гипофарингоскопии;
- Компьютерной томографии;
- Гистологического исследования;
- Пробной ларингофиссуры;
- Цитологического исследования отпечатков из гортани и лимфатических узлов;
- Определения уровня онкомаркеров.
Как распознать рак горла? Отоларингологи вначале выполняют непрямую ларингоскопию. При осмотре истинных голосовых связок обращают внимание на подвижность их при фонации и присущую опухолевому процессу асимметрию поражения, уточняют размер поражения новообразования и его локализацию. Для осмотра задних отделов гортани прибегают к осмотру их гортанным зеркалом снизу-вверх, когда врач сидит перед стоящим пациентом.
Как диагностировать рак горла у пожилого человека при недостаточно ясной картине или если опухоль маскируется вторичными воспалительными явлениями с распадом, инфильтрацией и отёком? Отоларингологи в этом случае прибегают к местному обезболиванию, поднятию надгортанника, ощупыванию зондом, применяют увеличивающее зеркало, а также придают соответствующий наклон голове пациента. При подозрении на поражение подсвязочного отдела или нижних отделов глотки применяют прямую ларингоскопию и гипофарингоскопию.
Как проверить горло на онкологию с помощью компьютерной томографии. Этот метод исследования расширяет диагностические возможности при опухолях, которые локализуются в области желудочковых и истинных голосовых связок и гортанных желудочков, а также при распространении опухоли на подсвязочный отдел. В Юсуповской больнице обследование пациентов проводят с помощью компьютерных томографов последнего поколения с большими разрешающими возможностями.
Как проверить горло и гортань на рак с помощью лабораторных методов? Гистологическое исследование определяет характер опухоли, её строение, степень дифференциации клеточных элементов и степень злокачественности опухоли – все эти детали влияют на течение заболевания и учитываются при выборе метода лечения
Чтобы избежать стимуляции усиленного роста и распространения опухолевого процесса в связи с повреждением лимфатических и кровеносных сосудов при биопсии, онкологи проводят перед хирургическим вмешательством несколько сеансов лучевой терапии. Для серийной микроскопии берут куски из опухоли и на границе новообразования и здоровых тканей. Гистологическая верификация рака горла сопряжена с многими трудностями. Гистологи Юсуповской больницы имеют высшую квалификационную категорию, обладают большим опытом работы и не допускают диагностических ошибок.
Как диагностировать рак гортани другими методами? В тех случаях, когда данные биопсии недостаточно убедительны или она невозможна, применяют пробную ларингофиссуру. Поскольку во время процедуры может произойти обсеменение атипичными клетками окружающих тканей, в подобных случаях срочно производят гистологическое исследование у операционного стола, предварительно получив согласие пациента на радикальное вмешательство. Цитологическое исследование отпечатков из гортани и лимфатических узлов проводят в тех случаях, когда пациент категорически отказывается от операции, а биопсия не показана.
Как определить рак горла на начальной стадии? Для ранней диагностики рака горла и гортани врачи Юсуповской больницы исследуют уровень онкомаркеров SCC и CYFRA 21-1. Высокая квалификация врачей, оснащение операционных современной диагностической аппаратурой и инструментарием позволяет онкологам Юсуповской больницы улучшить показатели пятилетней выживаемости при раке горла.
Как лечить рак гортани? Врачи Юсуповской больницы имеют большой опыт лечения рака гортани. Метода лечения подбирают в зависимости от стадии заболевания, вида и распространения опухоли. Используют следующие методы:
- Хирургические вмешательства (хордэктомию, резекцию гортани);
- Органосохраняющую лазерную хирургию опухолей гортани;
- Операции по удалению новообразований с использованием шейвера;
- Лучевое лечение (дистанционную гамма-терапию);
- Неоадъювантную, адъювантную и лечебную химиотерапию;
- Паллиативное лечение.
Основной метод лечения рака гортани – оперативное вмешательство. Радикальным хирургическим вмешательством при злокачественной опухоли является удаление гортани. Последствия могут быть разными. После операции у некоторых пациентов пропадает голос, возобновляется рост опухоли.
Ларингофиссура накладывается при локализации экзофитной опухоли на свободном крае передних двух третей истинной голосовой связки, без распространения новообразования на переднюю комиссуру и на черпаловидную область.
Если раковым процессом поражен значительный участок гортани, а подвижность в пораженной области очень ограничена или даже полностью отсутствует, процесс макроскопически является односторонним, хирурги выполняют операцию на горле при онкологии – резекцию половины гортани. Гемиларингэктомия показана не только при внутреннем раке, не прорастающем через хрящи гортани, но и при распространении опухолевого процесса на переднюю комиссуру и область черпаловидного хряща.
Если опухоль локализуется в передних двух третях одной истинной голосовой связки с переходом на переднюю комиссуру или даже на переднюю часть другой истинной голосовой связки выполняют половинную резекция гортани по Отану. При этой операции удаляют передние отделы гортани, оставляя её заднюю стенку. После вмешательства сохраняется глотание и голосовая функция. К частичным оперативным вмешательствам при раке гортани относится фронтальная резекция гортани. Её применяют при поражении передней комиссуры.
В настоящее время наиболее распространёнными органосохраняющими операциями при ограниченном раке гортани остаются хордэктомия и диагональная резекция гортани. После операции у пациентов нарушается голосовая функция, они отмечают хрипоту, быструю утомляемость во время разговора и значительное ухудшение звучания при перегрузке. Нежелательным последствием сагиттальной резекции гортани является расстройство акта глотания после операции.
Как вылечить рак горла на ранней стадии? Операцию на гортани (удаление опухоли) выполняют с применением шейвера. Во время операции не травмируются здоровые ткани. Операция выполняется эндоскопическим путём. Трахеостома при раке гортани накладывается после тотального удаления органа. В Юсуповской больнице обеспечивают питание после удаления гортани при раке горла.
Рак горла лечится противоопухолевыми препаратами. Онкологи практикуют два варианта лечения: монотерапию и полихимиотерапию. При монотерапии применяют 1 препарат, к которому особенно чувствительны раковые клетки. Препарат назначают в больших дозах. Для полихимиотерапии используют несколько цитостатических препаратов последовательно или одновременно.
Химиотерапевты Юсуповской больницы для достижения наибольшей эффективности лечения используют рекомендованные Международной Ассоциацией онкологов комбинации цитостатиков. Используют препараты, которые обладают высокой эффективностью и оказывают минимальное побочное действие. Пациенты клиники онкологии имеют возможность получать новейшие противоопухолевые препараты благодаря программе исследований, в которой участвует Юсуповская больница. Оценка эффективности лучевой терапии при раке горла проводится профессорами и врачами высшей категории.
Комбинированный подход к лечению рака гортани позволяет улучшить результаты лечения. Лучевая терапия при раке горла применяется как в качестве первичного лечения, так и входит в состав комбинированной терапии. Лечится ли рак горла? Большинство пациентов с ранними стадиями рака гортани излечиваются с помощью радиотерапии. Насколько подходит лучевая терапия при раке гортани конкретному пациенту, зависит от объёма и расположения опухоли, определяется глубиной её прорастания в ткани горла.
На ранних этапах болезни лечение в большинстве случаев сеансы облучения проводят 5 раз в неделю на протяжении 3-7 недель. Радиотерапевт подсчитывает общую дозу облучения рака гортани на весь курс, а затем делит её на фракции. Подобное разделение позволяет снизить нежелательные последствия лечения. Можно ли вылечить рак горла? Если вовремя начать комплексное лечение, прогноз для выздоровления многократно улучшается.
Сколько живут с раком гортани? Когда у пациента диагностирован рак горла, прогноз напрямую зависит от локализации опухоли и распространённости ракового процесса.
Таблица №1. Прогноз выживаемости в зависимости от локализации опухоли гортани
| Расположение новообразования | Прогноз пятилетней выживаемости |
| Заперстневидная область | 20% |
| Задняя стенка гортани | 21% |
| Грушевидный синус | 50% |
Рак горла – это смертельно? В случае если заболевание распознано своевременно, велика вероятность того, что недуг удастся победить. Пятилетняя выживаемость у больных раком горла на первой стадии составляет 85%. При выявлении рака гора 4 стадии прогноз менее оптимистичный. Если выявлен рак горла 4 степени, сколько живут? Прогноз пятилетней выживаемости больных четвёртой стадией рака гортани 20%. Многое зависит от того, согласится ли пациент на операцию по удалению гортани и голосовых связок которая может сделать человека немым.
Долговременная выживаемость больных раком горла на протяжении последних 20 лет практически не изменилась, но качество жизни вылечившихся пациентов значительно улучшилось. Если лучевая терапия не приводит к ожидаемому результату, врачи Юсуповской больницы используют методы сохранной хирургии, которые позволяют частично сохранить пациенту речь.
Рак горла является заболеванием, развитие которого в значительной степени связано с употреблением алкоголя, никотина и других токсичных веществ. Врачи-онкологи рекомендуют пациентам, обращающимся по данному вопросу, отказаться пагубных привычек для снижения вероятности патологии.
Другим провоцирующим фактором являются канцерогенные вещества, вдыхание которых вызывает необратимые изменения слизистых оболочек. Пациентам, относящимся к группе риска, показано ограничение манипуляций с веществами повышенной канцерогенности: бензолом, асбестом, продуктами нефтяной промышленности, фенольными смолами, угольной пылью. Если при выполнении трудовых обязанностей контакт с данными веществами невозможно исключить, следует использовать респираторы для защиты дыхательных путей.
Своевременное лечение болезней органов дыхания является важной профилактической мерой предупреждения патологического процесса. Врачи-онкологи Юсуповской больницы консультируют пациентов, относящихся к группе риска, и информируют их о факторах, негативно воздействующих на дыхательные пути, проявлениях рака горла на начальной стадии и методах профилактики.
Лечение рака горла в Москве с помощью современных методов проводят врачи Юсуповской больницы. Клиника онкологии специализируется на лечении рака гортани. Приём ведут ведущие онкологи Москвы, которые имеют научные звания и высшую врачебную категорию. В лечебном процессе принимают участие кандидаты и доктора медицинских наук, авторы научных работ.
Пациенты находятся в комфортных палатах. Медицинский персонал проводит гигиенический уход за трахеостомой. Повара обеспечивают пациентов специальным питанием. Стоимость лечения ниже, чем в других клиниках по лечению рака горла. Цена оказываемых пациенту услуг соответствует их качеству. Сколько стоит лечение рака горла, можно узнать по телефону Юсуповской больницы.
Стеноз гортани, или ларингеальный стеноз, является врожденным или приобретенным сужением дыхательных путей, которое происходит при участии голосовой щели или других тканей гортани. Заболевание может быть определено как частичное или периферическое сужение внутригортанных дыхательных путей.
Эндоскопическая оценка дыхательных путей является неотъемлемой частью постановки диагноза. Лечение стеноза гортани зависит от симптомов каждого конкретного пациента, степени развития стеноза и других факторов, например, состояния нервной системы и возраста.
Спазм гортани (ларингоспазм) — это временное сжатие (спазм, судорога) голосовых связок, которое приводит к невозможности говорить или дышать. Обычно состояние наступает внезапно, поэтому человек со спазмом гортани впадает в панику. Однако спазмы, как правило, носят временный характер и не угрожают жизни, они длятся малое количество времени и подлежат самокоррекции.
Отек гортани — это процесс, вследствие которого слизистая оболочка гортани раздувается, просвет гортани закрывается, и человек теряет возможность дышать. Это состояние не является отдельным заболеванием и возникает как следствие основного заболевания или некоторых окружающих факторов.
Приведенное изображение характеризует внутренние изменения, происходящие в гортани при отеке. Стеноз и спазм гортани выглядят в целом одинаково, однако при стенозе присутствует минимальный просвет между голосовыми связками, в то время как при спазме такой просвет может отсутствовать полностью.
Далее будут рассмотрены основные причины стеноза, отека и спазма гортани.
Причины стеноза гортани
Причин стеноза гортани существует большое количество. Основными из них являются следующие:
- зоб щитовидной железы;
- тимома;
- увеличение медиастинальных лимфоузлов (например, при туберкулезе);
- сосудистые аномалии горла и гортани;
- рак щитовидной железы;
- рак легких;
- лимфомы, затрагивающие медиастинальные лимфоузлы;
- двусторонний паралич голосовых связок;
- вдыхание инородного тела;
- саркоидоз;
- амилоидоз;
- проникающая травма гортани;
- повреждение гортани острым предметом изнутри;
- ревматоидный артрит;
- последствия интубации;
- инфекции (дифтерия, эпиглоттит);
- респираторный папилломатоз;
- полипы;
- врожденный стеноз;
- ларингеальная атрезия;
- гранулематоз Вегенера;
- идиопатический прогрессивный подсвязочный стеноз;
- трахеомаляция;
- возвратный полихондрит;
- повреждение кольца трахеи вследствие хронической обструктивной болезни легких;
- слабость колец трахеи;
- доброкачественные опухоли гортани;
- трахеальная травма;
- подсвязочная гемангиома;
- туберкулез;
- последствия фотодинамической терапии;
- рак головы и шеи;
- рак трахеи;
- эрозивный рак щитовидной железы;
- эрозивный рак пищевода.
Основные причины отека гортани следующие:
- воздействие вредных веществ (химические испарения);
- аллергическая реакция;
- заболевания щитовидной железы;
- реакция тела на укусы насекомых;
- гастроэзофагеальная рефлюксная болезнь;
- гортаноглоточный рефлюкс.
Причины спазма гортани
- гастроэзофагеальная рефлюксная болезнь;
- гортаноглоточный рефлюкс;
- стрессовая ситуация;
- заболевания нервной системы;
- астма;
- аллергия;
- проникающая травма гортани;
- повреждение гортани острым предметом изнутри;
- ревматоидный артрит;
- последствия интубации;
- инфекции (дифтерия, эпиглоттит);
- респираторный папилломатоз;
- полипы;
- врожденный стеноз;
- ларингеальная атрезия.
Общие симптомы отека, стеноза и спазма гортани могут совпадать, однако в каждом случае клиническая картина индивидуальна.
Симптомы отека гортани
- выпячивание области шеи (снаружи);
- посинение и отек губ;
- удушье;
- паника;
- хрипящее дыхание;
- необходимость интубации (в некоторых случаях);
- слюнотечение;
- слезоотделение;
- гиперемия;
- утолщение надгортанника;
- выделение сосудов на поверхности слизистой;
- отсутствие просвета в гортани или малый его диаметр.
Симптомы спазма гортани
- невозможность нормально дышать;
- проходящие болевые ощущения;
- быстротечность приступа (в течение 1-2 минут состояние нормализуется);
- удушье;
- паника;
- слезотечение;
- сухость слизистой оболочки рта;
- неврологические последствия;
- кашель;
- тошнота;
- хриплый голос;
- изжога;
- боль в горле;
- охриплость.
При возникновении спазма гортани возникает состояние удушья, невозможность говорить и дышать. В некоторых случаях спазм происходит таким образом, что человек может дышать, но не может произнести ни слова.
Приступы нередко наступают среди ночи, вследствие них пациент просыпается от удушья или чувства нехватки воздуха. Это состояние называется ларингоспазмами сна, часто этот симптом связан с рефлюксной болезнью. Может произойти потеря сознания.
По мере того как дыхательные пути медленно приходят в нормальное состояние, пациент получает возможность сделать вдох. Для этого периода характерно так называемое свистящее дыхание, или стридор. Продолжительность такого приступа может составлять 1-4 минуты, после чего процесс дыхания нормализуется.
Симптомы стеноза гортани
Стеноз гортани не всегда подразумевает спазм или отек, но может предшествовать этим двум состояниям, например, при укусе насекомых (пчелы, паука) сначала возникает стеноз, а затем спазм или отек.
Основные симптомы стеноза гортани это:
- увеличение толщины стенок гортани;
- сложности с тем, чтобы сделать вдох;
- слюноотделение;
- слезотечение;
- ощущение паники;
- боль в горле;
- хриплый кашель;
- удушье;
- отек шеи;
- выделение вен на шее;
- увеличение капилляров на слизистой.
Методы лечения трех этих состояний в целом схожи: лечение проводится только в условиях стационара, особенно в тяжелых случаях. Врачам необходимо установить причину отека, спазма или стеноза, и только затем начать лечение.
Традиционные методы лечения подразумевают использование лекарственных препаратов для расширения дыхательных путей.
Препараты, используемые для лечения стеноза, отека или спазма гортани:
- антибиотики (цефалоспорин, пенициллин, макролиды);
- антигистамины (тавегил и аналоги);
- кортикостероиды (гидрокортизон, преднизолон);
- глюконат кальция;
- аскорбиновая кислота;
- средства, направленные на устранение излишней жидкости из организма (фуросемид, буметанид, верошпирон).
Комбинация нескольких указанных препаратов повышает шансы на быстрое восстановление пациента, в особенности в критических случаях. При стенозе гортани применяют дестенозирование, то есть комплекс мер по снятию отека слизистой.
Если медикаментозные средства не являются эффективными, медики могут провести срочную трахеостомию (введение специальной трубки в трахею для того, чтобы пациент мог нормально дышать). Если присутствует асфиксия, проводится коникотомия (серединное рассечение гортани). Этот метод помощи применяется только в экстренных случаях. После коникотомии проводят трахеостомию.
Какие меры необходимо применять, чтобы избежать отека, стеноза и спазма гортани? Прежде всего, необходимо точно знать, присутствует ли у пациента аллергия на какой-либо газ, вещество из окружающей среды, лекарство, пищевой продукт или мех животных.
Основные меры профилактики это:
- отсутствие контакта с аллергенами;
- экстренное обращение за медицинской помощью;
- использование противоотечных средств (например, ингаляторы у астматиков);
- своевременное реагирование на укусы насекомых;
- отказ от слишком интенсивных парфюмов;
- ограничение приема жидкости при риске отека;
- ограничение голосовой нагрузки;
- отказ от курения;
- умеренность в физической нагрузке.
По материалам:
© 1998-2016 Mayo Foundation for Medical Education and Research.
© 1994-2016 by WebMD LLC.
Wikipedia, the free encyclopediа
©2005-2016 WebMD, LLC.
© 2005 — 2016 Healthline Media.
Передняя половина шеи, в простонародье «горло», на самом деле является сосредоточением сложного комплекса органов и тканей, обеспечивающих нормальную жизнедеятельность человека.
Именно здесь, общий путь поступления воздуха и пищи через глотку, разделяется на два разных «путепровода»: гортань и верхние отделы пищевода.
Именно здесь проходят сосуды, обеспечивающие свежим кислородом головной мозг.
Именно тут поверхностно лежат сплетения нервов, излишнее раздражение которых может вызвать нарушения в работе сердца.
Только в этом месте можно визуально оценить и прощупать единственную из всех желез внутренней секреции, расположенную поверхностно, сразу под кожей — щитовидную железу.
Но именно эта пограничная функция глотки и гортани, обусловила наиболее частое возникновение злокачественных опухолей органов шеи из тканей их формирующих, объединившиеся в понятие «рак горла».
В глотке выделяют три анатомические области сверху вниз:
Чаще всего злокачественные опухоли этой составной части горла возникают в области носоглотки (свод и боковые поверхности) и имеют серьёзный прогноз по причине прорастания в воздушные пазухи костей черепа.
В других областях глотки — опухоли редки.
Деление анатомических областей гортани происходит по отношению к голосовым связкам:
- Надсвязочный (вместе с надгортанником, прикрывающим вход в дыхательные пути при глотании) отдел
- Связочный отдел
- Подсвязочный отдел
Каждая из локализаций имеет свои прогностические особенности при возникновении злокачественных опухолей.
Надсвязочный отдел гортани поражается при раке наиболее часто (65%), процесс стремительно развивается и рак рано метастазирует.
Течение рака голосовых складок более длительно, что позволяет выявлять его на более ранних стадиях и вовремя лечить. Встречается он в 32% случаев злокачественного поражения гортани.
Подсвязочная локализация рака диагностируется в 3%. Однако, диффузное развитие и распространение его в подслизистом слое этого отдела гортани – определяет более серьезный прогноз.
Вообще, в структуре заболеваемости злокачественными опухолями, рак горла занимает примерно десятое место по частоте встречаемости (1-4%). И 50-60% из них занимает рак непосредственно самой гортани. А 98% всех опухолей этой локализации, гистологически приходится на плоскоклеточный вариант или его вариации (Опухоль Шминке – лимфоэпителиома).
- Курение активное и пассивное.
- Злоупотребление алкоголем. При сочетании этого фактора с курением, вероятность заболеть опухолью горла увеличивается в два раза.
- Возраст старше 60 лет.
- Генетическая предрасположенность. Риск заболеть в три раза выше при наличии у родственников в анамнезе злокачественного новообразования данной локализации.
- Производственные вредности (угольная и асбестовая пыль, бензол, нефтепродукты, фенольные смолы).
- Люди, проходившие лечение по поводу имевшей место быть ранее злокачественной опухоли с локализацией в области голова-шея. Кроме возможного местного воздействия химиопрепаратами и при лучевой терапии, тут огромное значение имеет ещё и, связанное с агрессивным лечением, понижение общего иммунного статуса.
- Длительная речевая профессиональная нагрузка.
- Специфическое поражение верхних дыхательных путей вирусом Эпштейна-Барра, который вызывает, к тому же и инфекционный мононуклеоз.
- Вирус папилломы человека (ВПЧ). Исследования показывают возрастание заболеваемости раком горла в пять раз при выявлении в их слизистых оболочках признаков поражения этим вирусом.
- Хронический продуктивный ларингит с наличием предраковых заболеваний и изменений в этой области (папилломатоз, лейкоплакия, дискератоз, пахидермия, фиброма на широком основании, кистозные образования в области голосовых складок).
- Хронические воспалительные заболевания в верхних дыхательных путях (синуситы, фарингиты, ангины, тонзиллиты и др.).
- Несоблюдение гигиены полости рта и наличие нелеченных зубов.
- Кулинарные предпочтения в виде питания солёными и пересоленными продуктами.
- Рубцовые изменения в слизистых после травм, ожогов, перенесенного ранее сифилиса или туберкулёза.
По статистике рак горла у женщин диагностируется гораздо реже, нежели у мужчин. Порядка 80-90% больных — мужчины от 45 лет.
Как и все злокачественные опухоли, рак с локализацией в горле характеризуется целым рядом общих симптомов. Эти симптомы появляются за некоторое время до первых чётких клинических признаков, позволяющих чётко определиться с местом расположения опухоли. Часто, появление этой симптоматики связывают с побочным проявлением постоянного курения, как варианта нормального состояния хронического курильщика и не сразу обращаются к отоларингологам. Протяжённость этого «немого» периода также зависит от степени злокачественности клеток рака.
- Отсутствие аппетита.
- Снижение массы тела, слабость, похудание, нарушения сна.
- Субфебрильная температура.
- Анемия.
Основные признаки, позволяющие предположить рак горла.
- Ощущения катарального раздражения в полости носа и горле.
- Возникающее чувство стоящего «комка в горле» или застрявшей рыбной кости.
- Нарушения глотания и проходимости густой пищи, а затем и жидкостей, периодические попёрхивания жидкой пищей, слюной.
- Необычные, неприятные вкусовые ощущения во рту.
- Приступообразный сухой кашель, переходящий со временем в постоянный.
- Появление примеси крови в слюне, мокроте, отделяемом из носа.
- Увеличение группы шейных лимфоузлов и общий отёк мягких тканей, определяющийся в «толстошеестости», ранее не наблюдаемой у больного.
- Изменения в дыхании, сопровождающиеся ощущением неполноценного вдоха и затруднённого выдоха.
- Появление болевых ощущений в области гортани различной продолжительности и интенсивности.
- Похудение, которое связывается с неприятными ощущениями в горле при приёме пищи при относительно сохранном аппетите.
- Неприятный, гнилостный запах изо рта.
- Необъяснимое, продолжительное изменение обычного тембра голоса, охриплость без периодов улучшения, с последующей потерей его.
- Боль в ушах со значительным снижением слуха.
- Онемение и асимметрия нижних отделов лица.
- Изменение подвижности и деформация кожи шеи, с беспричинными внутрикожными кровоизлияниями.
Продолжающиеся более двух недель описанные выше изменения, требуют немедленного обращения больного к специалисту (стоматолог, отоларинголог)!
Местная симптоматика зависит от локализации и типа роста (экзофитный, эндофитный, смешанный) самой опухоли.
Опухоли в области носоглотки и ротоглотки
- Ангиноподобные боли в покое и при глотании.
- Увеличение групп миндалин, их асимметрия, кровоточивость, появление налётов на них.
- Изменение формы языка, его подвижности, вкусовых ощущений, сопровождающееся появившимся затруднением в произношении некоторых звуков.
- Появление незаживающих долгое время язвенных дефектов при осмотре полости носа и рта.
- Заложенность носа, затруднение носового дыхания.
- Носовые кровотечения.
- Зубная боль, внезапное выпадение зубов.
- Зубные кровотечения.
- Гнусавость голоса.
- Изменения слуха.
- Некупирующаяся головная боль.
- Ассиметрия лица, чувство онемения (проявление сдавления черепно-мозговых нервов при прорастании опухоли в основание черепа).
- Раннее увеличение поднижнечелюстных лимфоузлов.
Надсвязочная локализация.
- Ощущение инородного тела в горле, щекотания и першения.
- Боль при глотании, которая распространяется в ухо со стороны поражения.
- Изменения в голосе и постоянная боль в горле присоединяются на поздних стадиях.
Локализация в области голосовых связок.
- Изменения голоса, осиплость.
- Боль в горле, которая усиливается при разговоре
- Потеря голоса полностью.
Эта симптоматика появляется уже на самых ранних стадиях заболевания.
Подсвязочная локализация.
- Боль, неприятные ощущения в гортани при прохождении пищевого комка.
- Постоянная, с явлениями нарастания, отдышка и затруднённое дыхание, сопровождаемые «гортанными» звуками.
- Изменения в голосе и боль в горле присоединяются при локализации рака в этой области на поздних стадиях.
Следует знать, что чем моложе заболевший раком горла, тем более агрессивнее развивается болезнь и раньше идёт метастазирование в лимфоузлы.
В запущенных случаях, основными причинами смерти становятся:
- массивное кровотечение из разъеденных опухолью сосудов;
- присоединение вторичной инфекции при распаде опухоли с развитием сепсиса;
- аспирация кровью или пищей.
- Опрос больного с уточнением жалоб.
- Осмотр формы шеи, прощупывание лимфоузлов.
- Осмотр полости рта, глотки и гортани с помощью зеркал.
- Прощупывание дна полости рта, языка, миндалин.
- Взятие мазка с визуально измененного участка слизистой и игольчатая аспирация из увеличенного и поверхностно расположенного лимфатического узла на цитологическое исследование с целью выявления клеточной атипии, позволяющей заподозрить опухоль.
- Осмотр с помощью ларингоскопа и фиброларингоскопа. Визуально определяется изменение рельефа осматриваемых поверхностей с образованием, так называемой «плюс-ткани», изменение цвета слизистой в её проекции, изъязвления, покрытие налётом. В таких случаях, в обязательном порядке необходимо взятие образца подозрительной ткани на гистологическое исследование (биопсия). Гистологическое исследование и только оно — позволяет дифференцировать воспалительные, доброкачественные и злокачественные процессы, происходящие в глотке и гортани, между собой. Результат исследования и определяет основные направления лечения.
- Исследование верхних отделов трахеи с помощью трахеоскопа для уточнения степени распространения опухоли и деформации её при сдавлении снаружи.
- Исследование с помощью УЗИ. Это наиболее доступный на современном этапе метод лучевой диагностики. С его помощью исследуются группы глубоких лимфоузлов. Превышение нормальных размеров, изменения в контрастности, смазанность границ, указывает на возможное поражение их опухолью. Кроме того, оценивается состояние окружающей опухоль ткани и возможное сдавление магистральных сосудов и его степень.
- Рентгенологическое исследование внутримозговых пазух, челюстей (ортопантомография) и грудной полости (при наличии метастазов).
- Компьютерная и магнитно-резонансная томография с контрастированием. По этим исследованиям можно судить об истинных размерах опухоли, возможном прорастании её в окружающие ткани и метастазировании в лимфоузлы.
- Дополнительно исследуются фонетические свойства гортани для уточнения степени обездвиженности голосовых связок, изменения формы голосовой щели. Для этого используют стробоскопию, электроглоттографию, фонетографию.
Стандартный набор методов лечения рака лёгкого не отличается оригинальностью и включает стандартный набор, применяемый при онкологических заболеваниях: операционное лечение, химиотерапия и лучевое лечение.
В отличие от раков других локализаций, часть опухолей горла на ранних (I-II) стадиях хорошо поддаются лучевому лечению и химиотерапии (к примеру, ограничивающиеся только голосовыми связками). Подбор объёма лечения строго индивидуален, в зависимости от гистологической формы заболевания и локализации опухоли. В некоторых случаях можно обойтись без калечащих операций.
Третья и четвёртые клинические стадии требуют проведения операционного лечения в комплексе с химиотерапией и лучевым облучением. В ряде случаев, химиотерапию и облучение проводят перед хирургическим вмешательством, для уменьшения объёма удаляемых тканей и точного определения границ опухоли, которые могут проступать под влиянием гибели части наружных клеток рака.
Особенность опухолей подскладочных отделов гортани – слабая, а иногда её полное отсутствие, чувствительность к лучевой терапии, за немногочисленным исключением опухолей с высоким грейдом. А потому, опухоли этой локализации в любой стадии требуют хирургического лечения.
Наряду с удалением опухоли, производят максимально возможную резекцию лимфоузлов, исходя их особенностей их расположения. Минимальное прорастание рака в соседние органы и ткани – обусловит минимально калечащий уровень операционного пособия. К сожалению, без калечащих, инвалидизирующих операций, в поздних стадиях, для полного излечения и продления продолжительности жизни больного, не обойтись.
К калечащим операциям относят удаление гортани целиком и в комплексе с языком. В таких случаях нарушается обычное дыхание и поступление пищи в организм, не говоря уже о том, что теряются навсегда возможность ощущать вкус пищи и участвовать в разговоре. Дыхание осуществляется при помощи сформированного соустья с кожей по передней поверхности нижней трети шеи.
Восстановительные операции после радикального удаления опухоли, в последнее время получили новое развитие с развитием трансплантационной хирургии и с применением донорских органов, искусственных частей гортани. Имеются современные наработки по выращиванию трахеи из стволовых клеток больного.
При проведении полного комплекса лечения, пятилетняя выживаемость при раке горла, в среднем, по различным источникам, соответствует следующим данным:
| Стадия рака горла | Прогноз. |
| 0 стадия(«in situ») | 96-100%. |
| 1 стадия | 78- 80%. |
| 2 стадия | 68-72%. |
| 3 стадия | 50-55%. |
| 4 стадия | около 25%. |
Необходимо исключение воздействия всех возможных факторов риска.
И прежде всего – отказ от курения. Отмечено, что процент излеченных от рака горла из числа тех больных, которые отказались от курения даже на этапе после диагностирования у них печального диагноза – значительно выше, чем тех, кто продолжил потворствовать своей смертельной привычке.
источник